Am oberen Teil der Gelenklippe des Schultergelenks ist die lange Bizeps-Sehne befestigt. Gelenklippe und Sehne werden auch als Labrum-Bizeps-Komplex bezeichnet. Kommt es zu Verletzungen und Schäden an diesem Komplex, liegt eine Slap-Läsion vor.
SLAP-Läsion
Einleitung
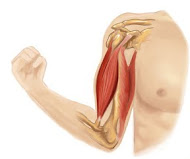
Das Schultergelenk besteht aus dem Gelenkkopf, der ein Teil des Oberarmkopfes ist und der Gelenkpfanne, die sich zwischen Schulterblatt und Schlüsselbein befindet.
Die Gelenkpfanne ist kleiner als der Gelenkkopf und bietet aus diesem Grund nicht die notwendige Stabilität, um den Oberarm ganz sicher in der Pfanne zu halten.
Aus diesem Grund wird das Gelenk zum einen mittels Muskeln stabilisiert, die sich um den Oberarm und das Schultergelenk entlangziehen, zum zweiten auch durch das sogenannte Labrum.
Das Labrum ist eine Gelenklippe, die sich um die Gelenkpfanne zieht und so der Pfanne die notwendige Vergrößerung verleiht.
Der Vorteil ist der, dass die Gelenklippe keine feste Struktur wie z.B. ein Knochen besitzt und so der Oberarm in der Pfanne einen ausreichenden Bewegungsspielraum hat.
Am oberen Teil der Gelenklippe ist eine Muskelsehne befestigt, die zum Bizepsmuskel gerechnet wird. Beide Strukturen werden anatomisch auch als Labrum-Bizeps-Komplex bezeichnet.
Verletzungen und Schäden an diesem Komplex werden als Slap-Läsion bezeichnet.
Ursache der SLAP-Läsion
Der Grund, weshalb eine SLAP-Läsion ausgelöst wird, kann akuter aber auch chronischer Natur sein.
Zu den chronischen Ursachen zählt man Überlastungen im Bereich des Schultergelenks.
Werden zu große Lasten getragen oder gewuchtet bzw. gehoben und das über lange Zeit, kann es vorkommen, dass das gesamte Schultergelenk inklusive des Labrum-Bizeps Komplexes unter so starker Belastung stehen, dass irgendwann ein Anriss oder Durchriss daraus resultiert.
Neben den chronischen Überbelastungen können auch chronische Fehlbelastungen dazu führen, dass Teile des Labrum-Bizeps Komplex stärker belastet werden als andere Teile. Dies kann ebenfalls zu Anrissen oder Durchrissen führen.
Einige Sportarten werden auch immer gerne als Risikofaktoren für Slap Läsionen genannt. In aller Regel sind dies schlägerschwingende Sportarten, wie Baseball, Tennis oder Tischtennis, die durch die ständig wiederholende Armbewegung zu einer ganz besonders starken Belastung im Bereich der Schulter führen.
Werden akut sehr starke Lasten getragen (z.B Gewichteheben bei untrainierten Personen), kann es auch zu sofortigen Anrissen oder Durchrissen kommen.
Das gleiche kann auch bei Unfällen passieren. Hier können vor allem sogenannte Hochrasanztraumata, wie sie etwa bei Autounfällen stattfinden oder auch bei Sportunfällen Auslöser einer akuten Slap-Läsion sein. Wenn ungebremst die Schulter gequetscht oder verdreht wird, kann es zu diesen akuten Slap-Läsionen kommen.
Symptome
Handelt es sich um eine chronisch entstandene Slap-Läsion, kann es sein, dass der Patient zunächst nichts merkt.
Bei voranschreitender und nicht behandelter Läsion wird der Patienten meistens bei starken Belastungen Schmerzen angeben, während bei einer akuten Slap-Läsion oder weit vorangeschrittenen Läsionen sofortige Schmerzen angegeben werden.
Der Schmerzcharakter wird als beißend oder brennend beschrieben, er wird im Bereich der Schulter lokalisiert und kann sich aber auch ziehend über die gesamte Schulter, bis auf den oberen Rücken ausbreiten.
Die Schmerzen führen dazu, dass die Patienten oftmals in Schonhaltungen gehen, um die Schmerzstärken zu reduzieren. Diese Schonhaltungen haben aber meistens zur Folge, dass das Schultergelenk dann oft fehlbelastet wird, was dann wiederum zu Muskelverhärtungen, Knochenabnutzungen und weiteren Schmerzen führen kann.
Neben den Schmerzen, die bei vorangeschrittener Slap-Läsion auch bereits in Ruhe auftreten, kann es auch, besonders bei schweren Verläufen, zu Bewegungsbeeinträchtigungen kommen. Diese kommen zum Einen dadurch zustande, weil der Patient die Bewegungen durch die Schmerzen nicht mehr komplett vollständig durchführt.
Ein weiterer und vielleicht in diesem Zusammenhang wichtigerer Grund ist eine entstehende Instabilität im Schultergelenk, die dadurch begründet ist, da der schultergelenkstabilisierende Effekt durch den Anriss oder Durchriss des Labrum-Bizeps Komplexes nicht mehr oder nur noch unzureichend gegeben ist.
Manchmal kann diese Instabilität so stark sein, dass der Patient den Arm nur noch bis zu einem Winkel von 90 Grad heben kann und dann den Bewegungsvorgang abbricht.
Die Angst eines Auskugeln des Gelenks führt ebenfalls dazu, dass der Patient in den Armbewegungen sehr vorsichtig ist und entsprechend eingeschränkt wird in seinem Alltag.
Diagnose einer SLAP-Läsion
Die Diagnose einer Slap-Läsion ist nicht immer einfach. Wichtig ist auf jeden Fall die ausführliche Krankenbefragung, die Aussagen darüber geben soll, ob der Patient zu den Risikopatienten für eine Slap-Läsion (Fehlbelastungen, Überbelastungen, Sportler von Schläger-, oder Ballsportarten) gehört.
Dann sollte genau erfragt werden, welche Beschwerden auftreten und vor allem bei welcher Bewegung.
Nach der Befragung sollte eine ausführliche körperliche Untersuchung durchgeführt werden, die zunächst eine aktive Bewegung im Schultergelenk explorieren soll (was kann der Patient selbst machen?), dann eine passive Bewegung durch den Untersucher (der Patient lässt den Arm hängen, die Bewegungen werden vom Untersucher durchgeführt).
Verhärtet sich dadurch der Verdacht auf einer Slap-Läsion z.B. durch eine festgestellte Instabilität, sollte überlegt werden, welches bildgebende Verfahren zum Einsatz kommen sollte.
Sowohl Ultraschall als auch das klassische Röntgen können zwar das Schultergelenk darstellen sind aber sehr begrenzt was die Darstellung der Weichteile in dem Gelenk angeht. Beide Untersuchungsmethoden können eine Slap-Läsion nicht oder kaum darstellen.
Oftmals kann die SLAP-Läsion nur MRT der Schulter aus (Magnetresonanztomographie / Schulter), die einen deutlicheren, wenn auch nicht hundertprozentigen Einblick geben kann, sichtbar gemacht werden.
Aber auch in der MRT der Schulter kann diese oftmals nicht ohne Kontrastmittel, dass direkt in das Gelenk gespritzt werden muss, nicht erkannt werden. Da der verletzte bizepssehnenanker sehr klein ist, ist häufig eine sichere Einteilung der SLAP-Läsion im MRT der Schulter auch mit Kontrastmittel nicht möglich.
Die heute sicherste Methode um eine Slap-Läsion zu beweisen, ist die Gelenkspiegelung. Sie wird meistens erst dann durchgeführt, wenn vorangegangene Untersuchungen keinen Hinweis auf eine Slap-Läsion erbracht haben aber die Beschwerden Slap-Läsion typisch sind.
Bei der auch als Arthroskopie bezeichneten Untersuchung werden am desinfizierten Schultergelenk zwei kleine Hautschnitte gemacht und dadurch Kamera und Untersuchungsgeräte in das Gelenk eingebracht.
Die Kamera liefert live Bilder und sendet diese an einen Monitor. Mit Hilfe des zweiten Instrumentes können Glättungsgeräte, Scheren und Zangen in das Gelenk eingebracht werden.
Behandlung
Bei einer manifesten Slap-Läsion stellt die operative Behandlungsmethode oftmals das einzige therapeutisch sinnvolle Vorgehen dar.
Manchmal ist es so, dass oben erwähnte diagnostische Arthroskopie gleich schon auch zur therapeutischen Behandlung genutzt wird. Abgerissene Anteile, die während der Untersuchung gesehen werden, werden durch Nahtmaterial wieder miteinander verbunden.
Bei Durchrissen entstandenes, freies Gewebe, das sich im Gelenkspalt befindet und auch potentiell die Bewegung im Gelenk stört, wird meistens mit Hilfe von kleinen Zangen gegriffen und aus dem Gelenk entfernt.
Je nach Ausprägung der Slap-Läsion dauert der Eingriff wenige Minuten bis zu 1-2 Stunden.
Heute wird nur noch in den seltensten Fällen eine arthroskopische Behandlung begonnen und eine offen Schulteroperation weitergeführt. Dies kann vorkommen, wenn der Untersucher bei der Spiegelung durch anatomische Gegebenheiten des Schultergelenks keinen richtigen Einblick bekommen kann oder entsprechende Läsion aus Platzgründen nicht behandeln kann.
Nach einer therapeutischen Behandlung einer Slap-Läsion kann der Arm in der Regel sofort voll belastet werden. Es ist aber darauf zu achten, dass zunächst Bewegungen, die zu dieser Verletzung geführt haben, zunächst nicht durchgeführt werden sollten. Auch eine physiotherapeutische Behandlung kann sinnvoll sein. Schmerzbehandlung ist nach dem Eingriff in der Regel nicht mehr notwendig. Falls doch sollten kühlende Maßnahmen oder entzündungshemmende Schmerzmittel gegeben werden.
Weiterführende Informationen
Weitere Informationen zu diesem Thema finden Sie unter:
Weitere Themen, die Sie auch interessieren könnten:
