Einengung des Gleitraumes für die Sehnen der Rotatorenmanschettenmuskulatur und den Schleimbeutel zwischen Oberarmkopf und Schulterdach.
Inhaltsverzeichnis
- Impingement- Syndrom
- Synonyme im weiteren Sinne
- Geschlechterverteilung
- Definition
- Einleitung
- Alter
- Häufigkeit
- Ursachen
- Anlagebedingte Enge zwischen Schulterkopf und Schulterdach
- Arthrose des Schultergelenkes
- Verdickung von Schleimbeutel und Sehne
- Verletzung der Schulter
- Dauer
- Abbildung Impingement - Syndrom
- Symptome des Impingement Syndroms
- Impingement Syndrom in Kombination mit einer Schleimbeutelentzündung
- Abbildung Schultergelenk
- Diagnose
- Untersuchungen
- Hawkins Test
- MRT vom Schultergelenk
- Therapie
- Übungen für Zuhause
- Operative Therapie
- Operation beim Impingementsyndrom
- Übungen nach OP
- Die Schulter tapen
- Prognose
- Weiterführende Informationen
Impingement- Syndrom
Synonyme im weiteren Sinne
- subacromiale Engesyndrom
- Schulterengpasssyndrom
- Schulterengpass
- Schulterengpass - Syndrom
- Impingement Syndrom
Geschlechterverteilung
Die Geschlechterverteilung ist beim Impingement-Syndrom zwischen Frauen und Männern ungefähr ausgeglichen.
Definition
Einengung des Gleitraumes für die Sehnen der Rotatorenmanschettenmuskulatur und den Schleimbeutel zwischen Oberarmkopf und Schulterdach.
Unter einem Impingement – Syndrom versteht man eine Funktionsbeeinträchtigung des Schultergelenkes, die infolge einer chronischen Überbelastung beispielsweise bei Tennis- oder Golfspielern, Schwimmern oder Werfern entstehen kann.
Häufig kann man jedoch keine eigentliche Ursache erkennen, die die Erkrankung auslöst. In diesen Fällen besteht anlagebedingt eine Enge unter dem Schulterdach.
Einleitung
Das Impingement – Syndrom wird unter anderem als Schulter – Engpasssyndrom bezeichnet und gehört zu den häufigsten Erkrankungen im Bereich der Schulter und des Schultergelenkes. Besonders betroffen sind Personen, die Sportarten oder Berufe ausüben, bei denen Überkopfbewegungen bzw. Überkopfarbeiten notwendig sind. Je nach Ursache unterscheidet man ein primäres Impingement – Syndrom von einem sekundären Impingement – Syndrom. Bei der primären Form liegt die Problematik in einem verengten Raum zwischen dem Schulterdach und dem Oberarmkopf (Subakromialraum). Als Ursachen kommen Verschleiß – oder Abnutzungserscheinungen des Schultergelenkes (Omarthrose), Entzündungen im Bereich von Schleimbeuteln und/ oder der schulterstabilisierenden Muskelgruppen (Rotatorenmanschette), Kalkablagerungen im Bereich von Sehnen und Muskeln, Knochenvorsprünge (Knochensporn) sowie ein anatomisch, ungünstig geformtes Schulterdach in Frage. Von der sekundären Form spricht man bei knöchernen Fehlstellungen der Wirbelsäule (vor allem im Hals – und Brustbereich), muskulären Ungleichgewichten (Muskeldysbalancen) sowie bei Stabilitätsproblemen der Schulter infolge von Sportverletzungen oder Unfällen. Letztendlich kommt es bei beiden zu einer Einengung von Weichteilen und Strukturen (z.B. Sehnen oder Muskeln) im Subakromialraum, wodurch diese in ihrer Beweglichkeit deutlich eingeschränkt werden. Dieses führt dann letztendlich zu Schmerzen sowie zu deutlichen Bewegungseinschränkungen der Schulter und des Schultergelenkes.
Das könnte Sie auch interessieren: Wirbelsäulenerkrankungen
Alter
Die Erkrankung tritt typischerweise um das 50. Lebensjahr auf.
Häufigkeit
Man geht davon aus, dass ca. 10% der Bevölkerung an schmerzbedingten Bewegungseinschränkungen der Schulter leiden.
Ursachen
Vereinfacht dargestellt sind an der Entstehung eines Impingementsyndromes drei Komponenten beteiligt. Dies sind:
- der Oberarmkopf
- das Schulterdach (gebildet aus dem Acromion und Ligamentum acromio-acromiale)
- die Rotatorenmanschette mit Bursa subacromialis
Veränderungen einer oder die Kombinatinon mehrerer Komponenten können mögliche Ursachen für die Entstehung eines Impingementsyndroms sein:
- Übergewicht der oberarmhebenden Muskelgruppen und dadurch bedingtes Aufsteigen des Oberarmkopfes
- Falsch verheilte Knochenbrüche am Oberarmkopf
- Überlastungs- und / oder trainingsbedingte Verdickungen der Sehne an der Rotatorenmanschette
- Volumenzunahme der Sehne und des Schleimbeutels durch chronische Entzündungen
- Kalkablagerungen in der Sehne
- Knöcherne Vorsprünge an der Unterfläche des Acromions
- Arthrose des Schultereckgelenkes (AC-Gelenk)
- Ungünstige, von der Norm abweichende Formvarianten des Acromions, beispielsweise mit nach unten abgewinkelter Spitze
Lesen Sie mehr zu diesem Thema unter: Ursachen des Impingementsyndroms
Während Verletzungen im jüngeren Alter vornehmlich im Zuge von akuten Traumata entstehen, sind Rupturen der Rotatorenmanschette im höheren Alter (über 40 Jahre) oft Folge von chronischen Degenerationen, also Abnutzungen der Sehnen. Am häufigsten ist dabei die Supraspinatussehne betroffen. Betroffen sind häufig Personen, die viel mit den Armen über den Kopf arbeiten bzw. agieren. Das kann durch sportliche Aktivität (Volleyball, Handball, Wurfsportarten und Bodybuilding) oder berufsbedingt (Maler, Mechaniker) sein.
Lesen Sie mehr zu diesem Thema unter: Schmerzen in der Schulter
Beim Überkopfhalten des Armes wird der subakromiale Raum verengt. Durch die Einengung (Impingement) wird die Sehne des Musculus Supraspinatus unten den Knochen gepresst, gereizt und mit der Zeit durchgerieben, sodass es im schlimmsten Falle zu einer Ruptur bzw. einem Teileinriss der Sehne kommt. Davor tritt aber meist ein Entzündungsprozess der Sehne ein, der zu Flüssigkeitseinlagerungen und kleinsten Verkalkungen führt. Sollte eine Ruptur der Supraspinatussehne vorliegen kann unterschiedlich behandelt werden.
Lesen Sie mehr zu diesem Thema unter: Sehnenentzündung in der Schulter
Anlagebedingte Enge zwischen Schulterkopf und Schulterdach
Eine anlagebedingte Enge zwischen dem Schulterkopf und dem Schulterdach kann verschiedene Ursachen haben. Neben einer primären und sekundären Arthrose, kann auch ein anatomisch, ungünstig geformtes Schulterdach zu Problemen führen. Dieses muss dann mittels einer Operation so umgestaltet werden, dass sich die darunter verlaufenden Strukturen und Weichteile wieder störungsfrei bewegen können.
In beiden Fällen wird der Subakromialraum eingeengt, wodurch Sehnen und Muskeln deutlich in ihrer Beweglichkeit eingeschränkt werden. Auch eine Kalkablagerung im Schulterbereich kann zu einem Impingement-Syndrom führen. Diese sogenannte Kalkschulter betrifft vor allem die Sehnen von Muskeln (meistens die Supraspinatussehne). Die Ursache für die Kalkbildung ist noch nicht vollständig geklärt. Man geht von einer Minderdurchblutung der muskelstabilisierenden Muskelgruppen und deren Sehnen aus, was z.B. durch einen Sturz auf die Schulter ausgelöst werden kann. Reaktiv kommt es zu Kalkablagerungen im Bereich der Sehnen, welche dadurch verdicken und sich bei andauernder Reizung entzünden (siehe auch: Sehnenentzündung).
Lesen Sie mehr zu dem Thema: Entzündung des Schulterblattes
Arthrose des Schultergelenkes
Eine Arthrose des Schultergelenkes (Omarthrose) kann eine Ursache für ein Impingement – Syndrom sein. Im Allgemeinen bezeichnet man als Arthrose eine meist altersbedingte Veränderung des Gelenkknorpels durch Abnutzung oder Verschleiß. Zusätzlich unterscheidet man zwischen einer primären Arthrose und einer sekundären Arthrose. Bei der primären Form steht die altersbedingte Abnutzung des Gelenkknorpels im Vordergrund und bei der sekundären Form führen Unfälle oder diverse Erkrankungen zu krankhaften Veränderungen der Schulter.
In beiden Fällen kommt es im Bereich des Schultergelenkes zu einer Abnahme der Knorpeldicke zwischen dem Oberarmkopf und der Schulterpfanne (Glenoid), wodurch der dazwischenliegende Gelenkspalt deutlich verschmälert wird. Aufgrund der fehlenden Knorpelmasse reiben beide Knochen aufeinander.
Die Folge sind zunehmende Schmerzen und deutliche Bewegungseinschränkungen in allen Bereichen des Schultergelenkes, wobei die Schmerzen zunächst bei Bewegungen oder beim Liegen auf der Schulter auftreten. Bei fortschreitender Erkrankung treten diese auch im ruhenden Zustand auf. Eine Arthrose im Schultergelenk kann im schlimmsten Falle zu einer Schultersteife führen („Frozen Shoulder“) oder zu einem kompletten Gelenkersatz.
Verdickung von Schleimbeutel und Sehne
Verdickungen von Schleimbeutel und Sehne kommen bei entzündlichen Prozessen oder bei ständiger Fehl – bzw. Überbelastungen vor. Schleimbeutel sind mit Flüssigkeit gefüllte Strukturen, die an besonders mechanisch beanspruchten Stellen zu einer Minderung der Reibung und der Druckbelastung beitragen.Kommt es zu einer Entzündung, z.B. aufgrund eines Impingement - Syndroms, so produzieren diese vermehrt Flüssigkeit und schwellen an.In Folge werden in diesem Bereich gelegene Muskeln und Sehnen eingeklemmt, was zu starken Schmerzen, Überwärmung der Schulter und Bewegungseinschränkungen führt. Verdickungen der Sehnen können durch eine Kalkschulter, aufgrund eines Impingement - Syndroms oder auch durch eine Schleimbeutelentzündung auftreten. Durch die Größenzunahme können sie nicht mehr störungsfrei gleiten, wodurch Schmerzen und mangelnde Beweglichkeit die Folgen sind.
Verletzung der Schulter
Sportverletzungen oder Unfälle im Bereich der Schulter können eine Impingement – Syndrom verursachen. Vor allem dynamische Sportarten wie z.B. Handball oder Volleyball, bei denen eine Überkopfbewegung erfolgen muss, stellen dabei ein hohes Risiko dar. Risse von Muskeln oder Sehnen, Auskugeln der Schulter (Schulterluxation) sowie Stürze auf das Schultergelenk kommen hierbei besonders häufig vor. Unfälle, wie z.B. ein Fahrrad – oder Autounfall können ebenfalls zu diversen Erkrankungen oder Brüchen führen, was mit starken Schmerzen sowie deutlichen Bewegungseinschränkungen in der Schulter und im Schultergelenk einhergeht.
Dauer
Das Impingement ist meist ein Prozess der über Jahre entsteht. Durch den chronischen Entzündungsprozess bildet sich langsam aber stetig eine Einengung unter dem Schulterdach (Fornix humeri). Ab einem gewissen Punkt wird diese Engstelle so schmerzhaft und problematisch für den Betroffenen, dass er sich in ärztliche Behandlung gibt. Durch Medikamente, Physiotherapie, Ultraschall, Wärme- und Kälte, Elektrotherapie und weitere Ansätze kann konservativ behandelt werden. Da es seine Zeit dauert bis die Entzündung aus dem subacromialen Raum beseitigt ist, kann es bis zu 3 Monate dauern bis komplette Beschwerdefreiheit erreicht ist. Dies ist jedoch auch abhängig davon, wie lange die Entzündung schon besteht und wie stark die Schäden sind, die entstanden sind. Es ist durchaus möglich, dass nach 3-4 Monaten mit konservativer Therapie doch einen operativen Eingriff durchgeführt werden muss. Dann sind die Beschwerden im Idealfall nach 4-6 Wochen Nachbehandlung weg.
Abbildung Impingement - Syndrom
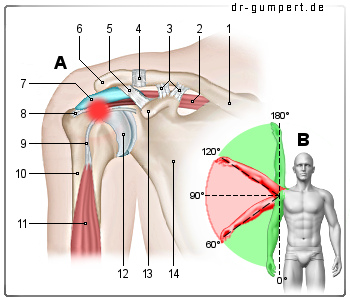
Impingement-Syndrom (Schulter)
(Einengung, Quetschung der Sehnen)
- Schlüsselbein - Clavicula
- Obergrätenmuskel -
Musculus supraspinatus - Rabenschnabelfortsatz-Schlüsselbein-Band -
Ligamentum coracoclaviculare - Schultereck-Schlüsselbein-Ge-
lenk -
Articulatio acromioclavicularis - Rabenschnabelfortsatz-Schultereck-Band -
Lig. coracoacromiale - Schultereck - Acromion
- Schleimbeutel -
Bursa subacromialis - Supraspinatussehne
(Sehne des Obergrätenmuskels) - Sehne des langen Bizepskopfs
- Oberarmschaft - Corpus humeri
- Zweiköpfiger Oberarmmuskel (Bizeps),
langer Kopf -
M.biceps brachii, Caput longum - Oberarmkopf -
Caput humeri - Rabenschnabelfortsatz -
Processus coracoideus - Schulterblatt - Scapula
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Symptome des Impingement Syndroms
Besteht bei einem Patienten der begründete Verdacht auf ein Impingement Syndrom klagt er meistens bereits in frühen Krankheitsstadien über mäßige bis starke Schmerzen der Schulter. In den Anfangsstadien der Impingement Erkrankung kommt es fast ausschließlich zu einem bewegungsabhängigen Schmerz.
Dieser ist meistens durch den sogenannten schmerzhaften Bogen auslösbar.
Lesen Sie mehr zum Thema unter: Schulternackenschmerzen - Was Sie dazu wissen sollten
Bei diesem Phänomen, das auch als "painful arc" bezeichnet wird, kommt es beim Heben des Armes im 90 Grad Winkel zunächst zu keinen Beschwerden. Dies liegt daran, dass der Platz im Schulterdach meistens noch ausreichend ist und die Muskulatur im Schultergelenk nicht eingeengt ist.
Wird der Arm über einen Winkel von etwa 60 Grad abgehoben, wird der Platz im Bereich der Schulter zunehmend enger, die Schmerzen beginnen. Wird der Arm weiter seitlich angehoben und gelangt über 120 Grad, wird der Raum im Schulterbereich wieder größer und die Schmerzen nehmen wieder ab.
Der klassische Wechsel zwischen Beschwerdefreiheit, Schmerzen und erneuter Beschwerdefreiheit bei stückweisem Anheben des Armes spricht bereits schon sehr stark für das Vorhandensein eines Impingement Syndroms, da kein anderes orthopädisches Krankheitsbild eine solch charakteristische Schmerzentwicklung
Handelt es sich um ein fortgeschrittenes Impingement Syndrom, ist der Raum im Schulterbereich bereits so eng, dass selbst kleinste Bewegungen im Bereich des Armes zu Beschwerden führen.
Bei besonders ausgeprägten Impingementsyndromen kann es auch zu sogenannten Ruheschmerzen kommen. Besonders typisch ist der nächtliche Schmerz der Schulter, der häufiger schlimmer ist, als der des Tages.
Auch kommt es bei fortgeschrittenen Impingement Syndromen zu nächtlichen Schmerzen, vor allem, wenn die Patienten auf der erkrankten Schulter liegen. In diesem Fall kann es auch zu starken Schmerzen kommen, auch wenn der Arm nicht bewegt wird.
Neben der klassischen Armhebung, die zu den beschriebenen Symptomen des Impingements führt, kann es auch vorkommen, dass bei einer Armdrehung Schmerzen ausgelöst werden. Unter einer Drehung im Schultergelenk versteht man ein Außenrotieren der Handfläche bzw. ein Innenrotieren. Die Schmerzen werden zum einen als punktuell im Bereich des verengten Schulterbereiches beschrieben, können aber auch in den Oberarm Richtung Hand oder über die Schulter kopfwärts ziehen. Neben den Schmerzen kann es des Weiteren auch zu Bewegungsbeeinträchtigungen im Arm kommen.
So ist bei starkem Impingement Syndrom ein Heben des Armes und das Aussendrehen nur noch eingeschränkt möglich bzw. kann überhaupt nicht mehr durchgeführt werden. In einigen Fällen werden auch sensible Störungen über der Haut im Bereich der Schulter beschrieben.
Impingement Syndrom in Kombination mit einer Schleimbeutelentzündung
Zur Entstehung eines Impingement-Syndroms in der Schulter tragen häufig auch entzündete Schleimbeutel (Bursa) bei. Dann spricht man von einer Bursitis. Die Schleimbeutel befinden sich im Bereich der Schulter um den Sehnen eine Art Gleitlager zu bieten, damit diese nicht am Knochen entlangreiben und so Schäden davontragen. Die Entzündung des Schleimbeutels im Subacromialraum (Bursitis subacromialis) beruht meist auf degenerativen Abnutzungsprozessen der Supraspinatussehne aufgrund von oben genannten Gründen.
Lesen Sie mehr zu diesem Thema unter: Schleimbeutelentzündung der Schulter
Die Entzündung des Schleimbeutels führt dazu, dass er seiner eigentlichen Aufgabe (dem Schutz der Sehne) nicht mehr nachkommt und verklebt. Die Supraspinatussehne wird nun durch den Schleimbeutel nicht mehr geschützt, sondern stattdessen eingeengt und weitergeschädigt. Bei dauerhaftem Bestehen dieser Entzündung, kann es durch die Schädigung der Sehne zu einer Ruptur kommen.
Mittelfristige Folge dieses Prozesses wäre eine sogenannte „Frozen Shoulder“ – dabei wird die Schulter durch den Entzündungsprozess komplett unbeweglich. Dies gilt es zu verhindern. Bei Bewegung des Armes nach oben bzw. bei Testung des Orthopäden auf ein Impingement, zeigen sich die typischen Tests positiv, da durch die Entzündung und die Einklemmung der Supraspinatussehne eine symptomatische Engstelle unter dem Schulterdach entstanden ist.
Therapieansatz ist hier den Entzündungsprozess zu beseitigen. Dies kann konservativ mit dem Spritzen von Steroiden und der Nutzung von Ibuprofen oder Voltaren laufen. Zusätzlich empfiehlt sich eine schrittweise zu steigernde Physiotherapie, um die Schulter wieder vollbeweglich zubekommen. Bei Versagen der Therapie ist eine operative Entfernung des entzündeten Schleimbeutels und des Weichteilgewebes angebracht. Gegebenenfalls müssen Anteile der Supraspinatussehne mitentfernt werden, da diese durch die chronische Reizung und Entzündung so geschädigt sind, dass sie nicht mehr kräftig genug sind. Dann ist eine Rekonstruktion oder auch hier eine Muskel-Transfer-Operation indiziert.
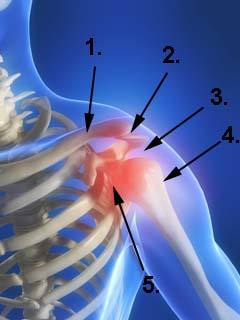
Abbildung Schultergelenk
- Schlüsselbein / Clavicula
- Schulterdach (Acromion)
- Raum zwischen Oberarm- kopf und Schulterdach
- Oberarmknochen / (Humerus)
- Schultergelenk (Articu- latio glenohumerale
Bei dieser Erkrankung handelt es sich um eine verschleißbedingte (degenerative) Veränderung der sogenannten Supraspinatussehne. Diese Veränderung entsteht als Folge einer Enge im Bereich der Arm drehenden Schultermuskulatur, der als Rotatorenmanschette bezeichnet wird und der darauf liegenden Schleimbeutel (= Bursa subacromialis).Die Schmerzen entstehen als Folge der Einquetschungen zwischen dem Oberarmkopf und dem darüber liegenden Schulterdach (Acromion und Ligamentum acromio-claviculare).
Die Abstandsbestimmungen zwischen dem Oberarmkopf und dem Schulterdach erfolgen in der Regel über eine Röntgenaufnahme, bzw. durch eine Magnetresonanztomografie.
Im Rahmen der Bestimmung bezeichnet man die Schulterhöhe als acromio- humeralen Abstand, als Abstand zwischen Oberarmkopf und Schulterdach bezeichnet, der idealerweise größer als 10 mm sein sollte. Diese 10 mm Abstand gelten als Minimalmaß, welches Einquetschungen der dazwischen liegenden Weichteile, also von Rotatorenmanschette und Bursa subacromialis (Schleimbeutel des Schulterdaches) verhindern soll. Ist dieser Bereich geringer, so steigt die Wahrscheinlichkeit des Auftretens eines Impingement – Syndroms.
Das seitliche Anheben des Armes (= Abduktion) erfolgt durch den Zug der Rotatorenmanschette insbesondere durch den Musculus supraspinatus. Im Rahmen dieser Bewegung rutscht der Oberarmkopf unter das Schulterdach , mit der Folge, dass sowohl die Rotatorenmanschette selbst, als auch der Schleimbeutel (Bursa subacromialis) unter das Schulterdach gleitet. Dieser Ablauf gilt als normal physiologisch, sodass in der Regel für diese Verschiebungen ausreichend Platz vorhanden ist. Ist allerdings aus unterschiedlichen Gründen zu wenig Platz vorhanden, tritt das so genannte Impingement - Syndrom, das subacromiale Engesyndrom auf. Problematisch ist dabei, dass durch das ständige Reiben der Rotatorenmanschette am Schulterdach auf Dauer Schädigungen der Rotatorenmanschette auftreten können, die im Endzustand auch einen kompletten Riss derselben mit sich bringen können.
Je nach Ursache und Lokalisation des Impingements, unterscheidet man im Bereich der Schulter verschiedene Formen, die allerdings eine genauere Schulteranatomiekenntniss voraussetzen.
Diagnose
Patienten leiden in der Regel unter einem bewegungsunabhängigen Schmerz, der – sofern darüber hinaus auch die Schleimbeutel eine Entzündung aufweisen, auch in Ruhe und nachts auftreten kann. Übt man Druck auf den vorderen Gelenkspalt im Bereich des Tuberculum majus und weitere Untersuchungspunkte aus, treten so genannte Druckschmerzen auf. Auch ein Anheben des Armes gegen Widerstand schmerzt beim Anheben im Bereich zwischen 60 bis 120°. Dies bezeichnet man als so genannten „schmerzhaften Bogen“ oder „painful arc“. Darüber hinaus gibt es weitere Funktionstests, die gezielt die Rotatorenmanschette unterhalb des Schulterdaches einklemmen.
Einen Rückgang der Schmerzen kann man bewirken, indem man unterhalb des Schulterdaches ein örtliches Betäubungsmittel injiziert. Für den Fall, dass der Arm trotz Schmerzfreiheit, bzw. reduziertem Schmerz immer noch nicht angehoben kann, muss ein Schaden im Bereich der Rotatorenmanschette in Erwägung gezogen werden.
Um das genaue Ausmaß der Erkrankung abschätzen zu können, kann man mittels Röntgenkontrolle die knöcherne Struktur des Schultergelenkes beurteilen. Die Form des Schulterdaches und die Stellung des Oberarmkopfes oder eventuelle Verkalkungen der Rotatorenmanschette, die in besonderer Weise auf einen Verschleiß hinweisen, sind dabei zu beurteilen.
Es besteht darüber hinaus die Möglichkeit einer Ultraschalluntersuchung oder einer Kernspintomografie. Es ist möglich, mittels einer Ultraschalluntersuchung nebenwirkungsfrei den Zustand der Rotatorenmanschette und die Größe de Schleimbeutels zu beurteilen.
Untersuchungen
Bei der körperlichen Untersuchung kann der Untersucher bisweilen durch Druck auf den vorderen Gelenkspaltes einen Schmerz auslösen. Beim Versuch den Arm gegen Wiederstand über die Seite zu heben kommt es auch zu einem Schmerzereignis. Wenn man sich den Bewegungsradius der seitlichen Armhebung (Abduktion) als Halbkreis vorstellt kommt der Schmerz typischerweise zwischen 60-120°. Besonders in diesem Bereich befindet sich die Supraspinatussehne in der besagten Engstelle und man nennt dieses Phänomen den „schmerhaften Bogen“ („painful arc“).
Um die Diagnose des Impingementsyndrom zu verifizieren kann zusätzlich ein so genannter Ausschaltversuch durchgeführt werden. Hierbei wird ein Lokalanästhetikum unter die Schulterhöhe gespritzt. Wenn es danach immer noch nicht möglich ist den Arm zu heben, könnte eine Verletzung der Rotatorenmanschette vorliegen.
Als apparative Untersuchungen bei Verdacht auf ein Impingement-Syndrom wird die Sonographie, das Röntgen und die Kernspintomographie (Marnetresonanztomographie) zu Rate gezogen. Im Ultraschall kann die Sehne nach Verkalkungen abgesucht werden, die Größe des Schleimbeutels (Bursa) gemessen und die Rotatorenmanschette beurteilt werden. Im Röntgen ist es möglich die Lage und Konfiguration der knöchernen Strukturen zu begutachten und der Abstand zwischen Acromion und Humeruskopf (acromio-humeraler Abstand) zu messen, der bei einer Länge von weniger als 10 mm für das Vorliegen eines Impingementsyndrom spricht. Außerdem können im Röntgen kalkdichte Areale in der Sehne gesehen werden. Die Magnetresonantztomographie bietet insbesondere bei unklarer Diagnosesuche Aufschluss über die Anatomie und Pathologien des Schultergelenks.
Hawkins Test
Der Impingement Test nach Hawkins ist ein orthopädischer Test, der auf ein Impingement Syndrom hindeuten oder dieses widerlegen kann. Der Test kommt vor allem dann zum Einsatz, wenn der Verdacht einer orthopädischen Erkrankung im Schultergelenk oder im Bereich des Oberarms besteht.
Die Durchführung des Hawkins Test erfolgt, in dem der Patient entweder vor dem Untersucher steht oder sitzt und der entsprechende Arm entspannt neben dem Körper hängt.
Der Untersucher fasst mit der einen Hand den Ellenbogen des Patienten, mit der anderen greift er das Handgelenk des Patienten.
Zunächst wird der Arm im Schultergelenk um 90 Grad gebeugt, anschließend der Arm im Ellenbogengelenk. Der Patient hält daraufhin den Arm in gestreckter Haltung vor sich.
Der Untersucher bewegt daraufhin einem Scheibenwischer ähnelt den Arm des Patienten auf und ab und führt so eine passive Rotation im Schultergelenk von 130-145 Grad durch. Durch diese Bewegungskombination kommt es zu einer zunehmenden Einengung im Bereich des Schultergelenkes. Ist dieses Gelenk bereits durch ein Impingement Syndrom verengt, werden vom Patienten Beschwerden angegeben.
Vor allem beim Ende der Pendelbewegung angegebene Schmerzen lassen den Hawkins Test positiv ausfallen und deuten stark auf ein Impingement Syndrom hin.
Als negativ wird der Hawkins Test bezeichnet, wenn es durch oben beschriebene Bewegungsabfolgen zu keinen Bewegungsschmerzen kommt. Fällt der Hawkins Test negativ aus, ist ein Impingement Syndrom so gut wie ausgeschlossen.
In den seltensten Fällen kann der Test trotz vorhandenem Impingement Syndrom negativ ausfallen. Vor allem leichtere Verläufe oder sehr frühe Stadien lassen den Hawkins Test oft negativ ausfallen, obwohl es zu einer pathologischen Einengung im Schultergelenkes gekommen ist.
Der Hawkins Test gehört neben den bildgebenden Verfahren wie Ultraschall oder Röntgenuntersuchung zu den wichtigsten Maßnahmen in der Diagnostik eines Impingement Syndroms.
Der Test ist schnell durchzuführen, kostet nichts und gibt einen im Vergleich zu den Belastungen einen hohen diagnostischen Grad.Verfügen Patienten über anatomisch große Räume im Bereich des Schultergelenkes, kann der Hawkins Test auch negativ ausfallen, wenn sich ein Impingement in Ausbildung befindet.
Im Umkehrschluss deutet in diesem Fall ein positives Hawkins Zeichen auf ein bereits fortgeschrittenes Impingement Syndrom hin.
MRT vom Schultergelenk
Um ggf. begleitende Verletzungen der Sehnen der Roatorenmanschette oder das Ausmaß der Schleimbeutelentzündung der Schulter zu beurteilen hat sich besonders das MRT vom Schultergelenk bewährt.
Das MRT der Schulter ist allerdings kein Diagnostikum, welches immer in frühen Erkrankungsstadien eines Impingements eingesetzt wird.
Lesen Sie auch mehr zu diesem Thema unter: MRT-Untersuchung des Schultergelenks
Therapie
Bei der Therapie des Impingement - Syndroms unterscheidet man eine konservative von einer nicht konservativen Therapie.
In aller Regel startet man mit einem konservativen Behandlungsversuch, der vor allem aus einer:
- physikalischen Behandlungsform und einer
- medikamentösen Behandlungsform besteht.
So sollte zunächst in der akuten Behandlungsphase der Arm geschont und möglichst wenig belastet werden. Starke Hebe- und Tragebewegungen sollten zunächst unterlassen werden.Parallel zu der Schonung sollte mit einer konsequenten physiotherapeutischen Behandlung begonnen werden. Diese hat zum Ziel, wenig genutzte Muskelgruppen im Bereich der Schulter gezielt aufzutrainieren, um das Schultergelenk möglichst stark zu entlasten.
Das Auftrainieren gelingt zunächst mit sogenannten isometrischen aufbauenden Übungen. Darunter versteht man Muskelübungen, die statisch unter möglichst wenig Gewicht und ohne Eigenbelastung durchgeführt werden sollen. Meistens werden diese Muskelübungen passiv durchgeführt. Im weiteren Verlauf können dann auch aktive Muskelübungen hinzukommen.
Ebenfalls zur konservativen Behandlung des Impingement-Syndroms wird auch die medikamentöse Behandlung gezählt.
Hierbei sind vor allem die Schmerzbehandlung wichtig, sowie die entzündungshemmende Wirkung der Medikamente. Aus diesem Grund kommen für die medikamentöse Behandlung meistens Medikamente der Gruppe nicht steroidale Antiphlogistika (NSAR) zum Einsatz, zu denen Ibuprofen oder Diclofenac gezählt wird.
Ziel ist es, durch die schmerzhemmende Wirkung den Patienten aus der ständigen durch die Schmerzen herbeigeführte Schonhaltung herauszubekommen.
Erst dann können weiterführende Schäden, die durch ein Impingement Syndrom ausgelöst werden können, vermieden werden. Weiterhin zu konservativen Ansätzen zählen kühlende und damit physikalisch entzündungshemmende Maßnahmen.
Bringt die konservative Therapie beim Impingement keine Besserung, muss überlegt werden, ob es sinnvoll ist eine nicht konservative oder auch operative Therapie zu beginnen.
Lesen Sie mehr zu diesem Thema unter: Behandlung des Impingementsyndroms
Übungen für Zuhause
Ziel der Übungen ist es den subacromialen Raum zu vergrößern. Dazu ist es wichtig Muskeln der Schulter zu trainieren, die den Oberarmkopf nach unten (kaudal) ziehen. Weiterhin müssen die Muskeln der Rotatorenmanschette und auch die Muskulatur des Schulterblattes trainiert werden.
Eine Übung zur Vergrößerung des subacromialen Raumes ist es im Stehen den betroffenen Arm nach hinten auf den Rücken zu legen (Hand liegt über dem Gesäß) und mit der anderen Hand diesen Arm dann vorsichtig Richtung Gesäß zu ziehen. Dieser Zug wird dann 20-30 Sekunden aufrechterhalten.
Eine weitere Übung sind die schrägen Liegestütze. Dabei drückt man sich mit fast gestreckten Ellbogen schulterbreit in einer schräg-stehenden Position an einer Tischkante oder Kommode ab. Aus der Stellung werden die Arme nun langsam bis fast 90° im Ellenbogen gebeugt. Dann werden die Arme wieder vorsichtig gestreckt. Diese Übung macht man in 2-3 Durchgängen mit jeweils 15-20 Wiederholungen.
Eine weitere Übung ist das Aufrichten des Rumpfes. Dabei befindet man sich sitzend in einer gebeugten (leichter Buckel) Haltung. Dann richtet man sich auf indem die Schulterblätter nach hinten gezogen und der Kopf angehoben wird, sodass man geradeausschaut. Man nimmt quasi eine stramme Militärhaltung ein. Dies ist eine Übung, die aber auch im Stehen gemacht werden kann und sich unbedingt zwischendurch beim Arbeiten am Computer anbietet.
Zwei weitere Übungen für zu Hause benötigen ein Theraband. Diese bekommt man schon für unter 20 Euro im Sportfachgeschäft oder in orthopädischen Geschäften. Die erste Übung trainiert die Außenrotation in der Schulter. Die Arme liegen am Körper an und werden im Ellenbogen in 90° gebeugt. Mit beiden Händen wird nun ein Theraband festgehalten. Dies geht am besten, indem man sich das Theraband wie in einer Schlaufe um die Hand legt. Der eine Ellenbogen bleibt eng am Körper anliegen. Mit dem anderen Arm zieht man nun das Theraband langsam und stetig nach außen. Wichtig ist, dass Ellenbogen dabei ebenfalls anliegen bleibt und die Bewegung nur eine Rotation im Oberarm ist – die Handfläche dreht Richtung nach Hinten. Diese Bewegung macht man in 3 Durchgängen mit ca. 20 Wiederholungen. Und das für jeden Arm.
Die andere Übung benötigt ein Theraband und eine Art Fixierpunkt an der Decke (z.B. ein stabiler Haken oder ein Ring). Über diesen Fixierpunkt legt man das Theraband, dass man nun zwei gleich lange Anteile hat. Diese nimmt man in die Hände. Man steht gerade und stabil. Die Ellenbogen sind in 90° Beugung und die Oberarme stehen ca. 20° nach vorne gebeugt. Nun bewegt man beide Arme gleichzeitig und gleichmäßig nach hinten in die Streckung. Diese Bewegung wird in 3 Durchgängen mit ca. 20 Wiederholungen durchgeführt. Bei allen Übungen gilt, dass sie im Regelfall keine Schmerzen provozieren sollten. Bei Schmerzen oder Unklarheiten bei den Übungen sollte ein Arzt angesprochen werden.
Lesen Sie mehr zu diesem Thema unter: Übungen gegen Schultergelenkinstabilität
Operative Therapie
Operative Therapien können am offenen Schultergelenk oder auch minimal invasiv durch eine Arthroskopie durchgeführt werden.
Bei zweiterem Operationsverfahren wird durch einen kleinen Schnitt eine Kamera ins Schultergelenk vorgeschoben. Diese Kamera liefert Echtaufnahmen vom inneren des Gelenks und stellt die tatsächlichen anatomischen Gegebenheiten dar.
Bei der offenen Therapie entfällt diese Notwendigkeit, da der Operateur selbst einen Blick ins Gelenk werfen kann. Ziel der operativen Therapie ist es zum Einen entzündetes Gewebe aus dem Gelenkspalt zu entfernen und außerdem störende, knöcherne Vorsprünge aus dem Gelenkspalt zu entfernen.
Sollte der Rabenschnabelfortsatz mit zu der Einengung des Schultergelenks beitragen, wird er sowohl während der offenen Operation als auch in der minimal invasiven arthroskopischen Operation eingekerbt, damit er den in der Nähe laufenden Muskeln nicht im Wege mehr ist.
Vor allem bei älteren Patienten ist ein Impingement Syndrom nur sekundär von einer anatomischen Verengung verursacht. In den meisten Fällen ist zusätzlich noch eine arthrotische Veränderung des Schultergelenks an einem Impingement schuld.
Aus diesem Grund wird, sobald eine schwere Arthrose im Schultergelenk gesehen wurde, ein Versuch unternommen, Teile des Schlüsselbeins abzutragen.
Damit möchte man zwei unterschiedliche Effekte erreichen. Zum einen sollte damit Platz in dem schon ohnehin sehr engen Gelenkspalt geschaffen werden, zum anderen sollte vermieden werden, dass die an der Schulterbewegung beteiligten Muskeln zunehmend an den Knochen entlangreiben und so Schmerzen verursacht werden.
Werden Teile des Schlüsselbeines entfernt, kommt zu zwangsläufig zu einer freien Stelle im Bereich des Schlüsselbeines und zu einer Instabilität.
Diese ist aber in aller Regel nicht von großer Dauer, da narbiges Gewebe bald den Platz zwischen Schlüsselbein und Schultereckgelenk einnimmt. Gerade nach operativen, nicht konservativen Therapieansätzen ist eine konsequente Nachbehandlung durch physiotherapeutische Maßnahmen unverzichtbar.
Unregelmäßig durchgeführte Übungen können zu einer massiven Verschlechterung der Prognose und zu einem chronischen Impingement Syndrom führen.
Bei den operativen Eingriffen ist bei ca. einem Drittel der Betroffenen aber keine relevante Besserung zu erreichen. Bei den meisten Patienten, bei denen keine größeren Schäden im subacromialen Raum bestehen, schlägt die konservative Therapie aber in den ersten Monaten an. Daher ist es in den meisten aller Fälle einen Versuch wert erst konservativ zu behandeln. Bei ca. 80% aller Patienten kann allein durch die konservative Therapie eine relevante Schmerz- und Beschwerdereduktion erreicht werden. Wichtig ist das der Patient wirklich mitarbeitet, sich schont und auf schwere Arbeiten und Bewegungen verzichtet, die das Impingement weiter fördern. Wenn sich bei Erstvorstellung bereits extreme Defekte an den Sehnen des Musculus supraspinatus oder deutliche knöcherne Wucherungen im Röntgen zusehen sind, dann kann das ein Grund sein direkt auf eine operative Maßnahme zurückzugreifen.
Lesen Sie mehr hierzu: Operation eines Impingement-Syndroms
Wenn diese Maßnahmen keine Wirkung mehr zeigen, wird als nächster Schritt mit dem Einsatz von Medikamenten begonnen. Hierbei können Schmerzmittel aus der Gruppe der nichtsteroidalen Antirheumatika (NSAR) benutzt werden, wie zum Beispiel Ibuprofen, die sowohl den Schmerzen als auch der Entzündung entgegenwirken. Eine größere Wirkung zeigen solche Medikamente, die direkt in das betroffene Gelenk injiziert werden können. Hierzu wird häufig Kortison verwendet. Kortison ist ein sehr effektiver Entzündungshemmer, er wirkt allerdings ziemlich stark und ist mit vielen Nebenwirkungen behaftet, weshalb er nicht leichtfertig und wenn, dann möglichst nur vorübergehend angewendet werden sollte.
Darüber hinaus sind bei einem Impingementsyndrom Krankengymnastik und physikalische Therapie sehr nützlich. Diese sollte allerdings stets unter der Anleitung von einem Arzt oder einem ausgebildeten Physiotherapeuten erfolgen, um dem Gelenk nicht einen noch größeren Schaden zuzufügen. Techniken, die hier hilfreich sind, sind vor allem spezielle Dehnübungen und Muskelaufbau. Die Kraft in der Schulter soll dadurch wiederhergestellt werden und Bewegungseinschränkungen werden im Idealfall minimiert. Außerdem können bestimmte Mobilisierungen des Gelenks auch direkt anti-entzündlich wirken, da sie die Durchblutung des betroffenen Gewebes und damit auch Regenerationsprozesse anregen. Allerdings muss man beachten, dass diese Übungen nur dann einen positiven Effekt haben können, wenn sie konsequent, korrekt und vor allem regelmäßig über einen längeren Zeitraum hinweg ausgeführt werden.
Sollte konservative Therapie nicht zu einer Schmerzlinderung führen, kommt eine operative Behandlung in Betracht. Dabei stehen verschiedene Optionen zur Auswahl.
Lesen Sie mehr zu diesem Thema unter: Physiotherapie bei einem Impingementsyndroms
Operation beim Impingementsyndrom

Zunächst versucht man eigentlich immer, ein Impingementsyndrom konservativ, also ohne einen chirurgischen Eingriff zu behandeln. Sollten all die zur Verfügung stehenden Möglichkeiten dieser Therapieform nicht den gewünschten Effekt der Schmerzfreiheit oder zumindest erheblichen –linderung zeigen, muss letztendlich doch auf eine Operation zurückgegriffen werden. Hier gibt es mehrere Alternativen, die abhängig vom Schweregrad der Erkrankung und dem individuellen Zustand des Patienten abgewogen werden müssen.
Am wenigsten invasiv und aufwendig ist der arthroskopische Eingriff. Dabei sind nur sehr kleine Schnitte notwendig, durch die der Operateur eine Kamera in das Gelenk einführt, mit deren Hilfe er knöcherne Strukturen, die zu Einengungen führen, direkt erkennen und mit einem kleinen Gerät gegebenenfalls entfernen kann. Bei dieser Variante kann der Eingriff normalerweise ambulant erfolgt, das heißt der Patient kann noch am Tag der Operation das Krankenhaus wieder verlassen.
Bei ausgeprägteren Krankheitsbildern ist meistens eine offene Therapie vorzuziehen. Hier können größere Knochensporne entfernt und gleichzeitig auch eventuell vorhandene Verklebungen beseitigt werden. Falls nötig kann der Chirurg auch Teile des Gelenks entfernen und / oder Gelenkflächen glätten. Bei dieser Methode muss allerdings ein größerer Schnitt von etwa 4 cm Länge erfolgen, was folglich mit einem längeren Krankenhausaufenthalt einhergeht.
Die drastischste Variante ist die sogenannte subakromiale Dekompression. Der Sinn dieser Operation ist es, den Gelenkraum zu erweitern, um das vorhandene Impingementsyndrom zu behandeln und einem Rückfall vorzubeugen. Je nachdem, welche Strukturen des Gelenks für die Symptome verantwortlich waren, können bei diesem Eingriff Knochenteile, Sehnen oder Teile von Schleimbeuteln entfernt werden.
Im Anschluss an jede Art der Operation wird eine ausführliche Krankengymnastik verordnet, wobei es wichtig ist, eine gute Mitte zu finden zwischen einer zu frühen Überbelastung des Gelenks und einer zu langen Ruhigstellung, die sich beide langfristig negativ auf den Heilungsprozess auswirken können. Je größer der Eingriff war, desto langsamer sollte eine Mobilisierung des Gelenks angefangen werden und desto länger dauert es auch in der Regel, bis eine völlig normale Beweglichkeit und eine Schmerzfreiheit der betroffenen Schulter wieder zurück erlangt werden können.
Übungen nach OP
Nach der Operation sollten nicht alle Bewegungen sofort mit voller Kraft durchgeführt werden. Da bei der subacromialen Dekompression nicht nur Knochenanteile und die Schleimbeutel entfernt werden, sondern häufig auch Nähte oder Rekonstruktionen an der Supraspinatussehne vorgenommen werden, darf diese nicht voll belastet werden.
In den ersten 2 Tagen nach der Operation muss der Arm in einem sogenannten Gill-Christ-Verband getragen werden. In der ersten Woche nach der Operation soll noch keine aktive Bewegung des Armes stattfinden. Das bedeutet, dass der Arm nur durch einen Physiotherapeuten bewegt werden darf. Zusätzlich soll die umliegende Muskulatur (Nacken, Rücken, Schulterblatt) trainiert werden, weil diese nun vermehrt benötigt wird um den Oberarm in der idealen Stellung zu halten.
Über die nächsten Wochen wird zusammen mit dem Physiotherapeuten ein Plan durchgearbeitet bis der Patient nach ca. 4-5 Wochen seine Schulter fast wieder voll belasten kann. Hier gilt aber auch, dass Sportarten, die heftige Stöße oder starke Kräfte auf der Schulter wirken lassen vermieden werden sollten.
Die Übungen die mit dem Physiotherapeuten postoperativ gemacht werden, entsprechen vom Prinzip her den Übungen, die unter Übungen für zuhause aufgelistet sind. Zu beachten ist, dass bei jedem Patienten individuell manche Bewegungen und Übungen nicht gemacht werden dürfen. Dies wird vom Operateur mit in den Nachbehandlungsplan eingepflegt und ist abhängig vom Verlauf der Operation und ob weitere Muskeln oder Sehnen in Mitleidenschaft gezogen wurden.
Die Schulter tapen
Das Tapen der Schulter bei einem Impingement-Syndrom ist eine häufig praktizierte Technik. Das Ziel ist dabei, dass die Muskulatur entlastet und die Stellung des Oberarmkopfes verbessert wird. Es gibt verschiedenen Methoden die angewendet werden. Zum Tapen werden, abhängig von der verwendeten Methode, mehrere unterschiedlich lange Tapestreifen benötigt.
Bei der ersten Möglichkeit wird ein ca. 20cm langes Tape (stark abhängig von Größe und Muskelmaße des Patienten) vom Acromion (der Schulterhöhe) schräg über das Schulterblatt bis an die Wirbelsäule geklebt. Dies geschieht unter Zug. Ein Zweites Tape wird dann vom Deltamuskel entlang des Schulterblattes geklebt.
Eine weitere Möglichkeit liegt darin, dass ein Tape waagrecht unterhalb des Oberarmkopfes vom Ansatz des Brustmuskels am Brustbein über den anliegenden Oberarm bis auf das Schulterblatt geklebt wird. Ein zweites Tape wird schräg dazu von der Brust über die Schulter bis auf den seitlichen Anteil den seitlichen Anteil des Schulterblattes geklebt. Dabei liegen die Tapes so, dass sich zwischen Ihnen ein Bereich befindet in dem der Oberarmkopf liegt.
Eine dritte Möglichkeit nutzt ein gespaltenes Tape. Dieses klebt man bei anliegendem Oberarm auf den Ansatz des Deltamuskels (seitlicher Oberarm). Dann klebt man den einen Teil des Tapes vorne um den Deltamuskel herum und den anderen Teil hinten herum, sodass der Oberarmkopf dazwischenliegt. Beide Anteile setzen dann zusammen in einem Klebepunkt hinter dem Schulterdach (Acromion) an. Ein weiteres Tape wird dann von der seitlichen oberen Brust über diesen Klebepunkt bis auf das Schulterblatt geklebt. Und ein drittes Tape wird dann längs über den Deltamuskel vom Oberarm bis an den seitlichen Nacken geklebt.
Die genaue Anwendung dieser Methoden sollten von einer erfahrenen Person durchgeführt werden. Durch falsche Anwendung wird kein erwünschter Effekt erzielt und im schlimmsten Fall eventuell sogar eine Verschlechterung der Problematik erreicht.
Prognose
Im Allgemeinen hat ein Impingement Syndrom eine im Vergleich zu anderen orthopädischen Diagnosen gute Prognose.
Dies hängt allerdings neben dem Alter des Patienten auch vom Schweregrad des Impingement und von den anatomischen Gegebenheiten ab.
Außerdem maßgeblich inwieweit der Patient sich an rehabilitative Maßnahmen hält.
Führt er die notwendigen physiotherapeutischen Maßnahmen nicht sorgfältig durch, verschlechtert dies seine Prognose ungemein. In aller Regel kann man sagen, dass die konservativen Behandlungsansätze eine bessere Prognose haben als die operativen Ansätze.
Dies liegt aber u.a. auch daran, dass operative Maßnahmen erst dann ergriffen werden, wenn es sich um einen schweren Verlauf des Impingement handelt, die Prognose also sowieso schon etwas schlechter ist.
Ca. 80 % der Patienten mit einem konservativen Therapieansatz sind beschwerdegebessert, wenn auch nicht vollständig beschwerdefrei. Zwischen 60 und 75% der Patienten, die einen operativen Therapieansatz über sich ergehen lassen müssen, sind im Verlauf ebenfalls beschwerdefrei.
Dies setzt aber voraus, dass entsprechende Nachbehandlungen eingehalten werden und eine adäquate Schmerztherapie zum Einsatz kommt.
Weiterführende Informationen
Weitere Informationen zu diesem Thema finden Sie unter:
Folgende Themen könnten ebenfalls für Sie von Interesse sein:
- Schultersehnenriss (Rotatorenmanschettenruptur)
- Entzündung Rotatorenmanschette
- Arthrose des Akromioklavikulargelenks
- Impingementsyndrom
- Schulterprothese
- Schulterdacherweiterung
- Schulter
- Hals-Arm-Syndrom (Cervicobrachialgie)
- Frozen Shoulder
- Musculus supraspinatus
- Schulter ausgekugelt
- Slap-Läsion
- Knorpelschaden Schulter
- Schmerzen Schlüsselbein
- Schmerzen Oberarm hinten
- Schmerzen Oberarm vorne
- Arthroskopie Schulter
- MRT Schultergelenk
- Sehnenriss
Alle Themen, die zum Bereich Orthopädie veröffentlicht wurden, finden Sie unter:
Interessante Informationen zum Thema Schulter und Sport finden Sie auch unter: