Damit ein Herz das Blut effektiv pumpen kann, dass es durch den ganzen Körper strömt, muss gewährleistet sein, dass alle Herzmuskelzellen koordiniert zusammenarbeiten. Die Herz Zeichen werden in beats per minute/ Schläge pro Minute aufgezeigt. Um mögliche Abweichungen in den Herz Zeichen erkennen zu können, sollte ein Internist aufgesucht werden.
Funktion des Herzens
Einleitung
Das Herz sorgt durch ständige Kontraktion und Entspannung für die Durchblutung des ganzen Körpers, sodass alle Oragne mit Sauerstoff und Nährstoffen versorgt werden und Abbauprodukte abtransportiert werden. Die Pumpaktion des Herzens veräuft dabei in mehreren Phasen.
Abbildung Herz
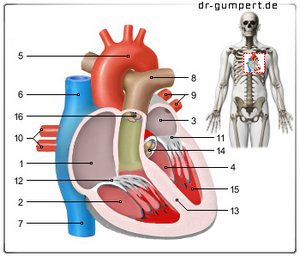
- Rechter Vorhof -
Atrium dextrum - Rechte Herzkammer -
Ventriculus dexter - Linker Vorhof -
Atrium sinistrum - Linke Herzkammer -
Ventriculus sinister - Aortenbogen - Arcus aortae
- Obere Hohlvene -
Vena cava superior - Untere Hohlvene -
Vena cava inferior - Stamm der Lungenarterien -
Truncus pulmonalis - Linke Lungenvenen -
Venae pulmonales sinastrae - Rechte Lungenvenen -
Venae pulmonales dextrae - Mitralklappe - Valva mitralis
- Trikuspidalklappe -
Valva tricuspidalis - Kammerscheidewand -
Septum interventriculare - Aortenklappe - Valva aortae
- Papilarmuskel -
Musculus papillaris
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Herzaktion
Damit das Herz das Blut überhaupt so effektiv pumpen kann, dass es durch den ganzen Körper strömt, muss gewährleistet sein, dass alle Herzmuskelzellen koordiniert im Rahmen des Herzzyklus zusammenarbeiten. Grundsätzlich funktioniert diese Steuerung durch einen elektrischen Impuls, der im Herzen selber entsteht, sich dann in der Muskulatur ausbreitet und in den Muskelzellen zur geordneten Aktion (Kontraktion) führt. Das gelingt nur, weil alle Zellen elektrisch leitend und miteinander verbunden sind.
Der Arbeitszyklus/ Herzfunktion (Füllen des Herzens mit Blut und Austreiben des Blutes in den Kreislauf) ist unterteilt in 4 Phasen, die regelmäßig hintereinander ablaufen: Entspannungs- und Füllungsphase (zusammen: Diastole) sowie Anspannungs- und Austreibungsphase (zusammen: Systole).
In körperlicher Ruhe beträgt die Dauer der Diastole 2/3 eines Herzzyklus (ca. 0,6 sec), die Systole 1/3 (ca. 0,3 sec). Wenn die Herzfrequenz steigt (und damit die Länge eines Herzzyklus abnimmt), geschieht dies durch verstärkte Verkürzung der Diastole. Die Begriffe der einzelnen Phasen beziehen sich auf den Zustand der Herzkammern, da sie den deutlich wichtigeren Teil der Herzarbeit bewältigen. Sie verlaufen rechts und links simultan.
Lesen Sie mehr zum Thema: Aufgabe des Herzens
Die einzelnen Phasen im Detail:
- Anspannungsphase: Wenn das Herz mit Blut gefüllt ist, beginnen die Muskelzellen der Herzkammern sich anzuspannen und erhöhen den Druck im Inneren der Herzhöhle (isovolumetrische Arbeit), jedoch ohne sich zusammenzuziehen, da alle Herzklappen geschlossen sind. Der Druck in der Kammer ist höher als im Vorhof, deshalb sind die Segelklappen geschlossen. Auch in den ausführenden Gefäßen (rechts: Lungenarterie = Truncus pulmonalis, links Hauptschlagader = Aorta) ist der Blutdruck höher als der Druck in der Herzkammer, daher sind die Taschenklappen ebenfalls geschlossen.
- Austreibungsphase: Die Kammermuskulatur erhöht den Druck in der Kammer stetig (Anspannen), bis er den Blutdruck der ausführenden Gefäße übersteigt. In diesem Moment öffnen sich die Taschenklappen und das Blut strömt aus den Kammern in die ausführenden Gefäße. Der nun herrschende Druck wird als der Systolische Blutdruck (der höhere Wert beim Blutdruckmessen, ca. 120mmHg) bezeichnet. Durch den Auswurf von Blut aus der Kammer sinkt das Volumen und dadurch auch der Druck. Dieser Prozess wird solange fortgesetzt, bis der Druck in der Kammer wieder unter den Druck in den ausführenden Gefäßen fällt (Diastolischer Blutdruck - der kleinere der beiden gemessenen Werte, ca. 80mmHg). Ist dieser Punkt erreicht, werden die Taschenklappen passiv (durch den sich scheinbar umkehrenden Blutstrom) wieder verschlossen, die Systole ist beendet. Insgesamt wurden 60-70 ml aus dem Herzen getrieben, was einer Auswurfleistung (Ejektionsfraktion) von 50-60% des Gesamtblutes in der Herzkammer entspricht.
- Entspannungsphase: Während dieser Phase erschlaffen die Herzmuskelzellen, wobei wegen der Druckdifferenzen zur Einstrombahn (Vorhöfe) und Austreibungsbahn alle Herzklappen geschlossen sind.
- Füllungsphase: Wegen der verschlossenen Segelklappe konnte das Blut des Vorhofs nicht mehr in die Kammer einströmen, sodass sich hier nun vermehrt Blut gesammelt hat. Ab dem Zeitpunkt, an dem der Druck im Vorhof den Druck der (relativ leeren) Kammer überschreitet, beginnt die Füllungsphase und das Blut kann wieder in die Kammer strömen. Begünstigt wird die Füllung durch die Entspannung der Kammermuskulatur. Die Kammer entspannt sich und kehrt zurück in die Ausgangsstellung. Da das Blut im Herzen seine Position nicht mehr verändert, stülpen sich die Segelklappen nun regelrecht über das Blut, das sich vorher an den verschlossenen Segelklappen gesammelt hat. Dieser Mechanismus heißt Ventilebenenmechanismus und erklärt, warum nach dem ersten Drittel der Füllungsphase schon ¾ der Kammerfüllung erreicht ist - und damit, wieso man auch eine Verkürzung der Füllungsphase ohne großen Effektivitätsverlust hinnehmen kann. Zum Ende der Füllungsphase kommt es zu einer unterstützenden Kontraktion der Vorhofmuskulatur, um die restliche Menge Blut in die Kammer zu treiben.
Erregungsbildungs- und Leitungssystem
Die Arbeit des Herzens/ Funktion des Herzens wird durch elektrische Impulse ausgelöst und gesteuert. Dazu gehört, dass die Impulse irgendwo entstehen und weitergeleitet werden. Diese beiden Funktionen übernimmt das Erregungsbildungs- und Leitungssystem.
Der Sinusknoten (Nodus sinuatrialis) ist der Ursprung der elektrischen Impulse. Er ist in der Lage, spontan und regelmäßig elektrische Erregungen zu bilden und fungiert so als Taktgeber der Herzmuskulatur.
Ist die Funktion des Sinusknotens gestört entstehen Herzrhythmusstörungen. Die Signale aus dem Sinusknoten werden in Form von elektrischer Erregung über die Zell-Zell-Verbindungen der Muskelzellen (keine Nerven!) geleitet. Einige Muskelzellen besitzen eine besondere Ausstattung, weswegen sie besonders schnell oder langsam leiten können. Die Erregung der Herz Zeichen breitet sich hauptsächlich über diese Pfade aus; man bezeichnet sie daher als Reizleitungssystem. Die Erregung geht vom Sinus- über den Vorhof zum AV-Knoten, dann über weitere definierte Abschnitte in die Herzkammern, wo sich die Bündel schließlich in die Purkinjefasern verzweigen. Aus diesen breitet sich die Erregung quer über die Herzkammermuskulatur aus.
Der Sinusknoten als Ursprung der Herzerregung liegt in der Muskelwand des rechten Vorhofs und besteht aus spezialisierten Muskelzellen, die ohne jeglichen Einfluss von außen elektrische Erregungen bilden können. Diese Erregungen breiten sich in den Vorhöfen aus und gelangen dann zum AV-Knoten, einem Zellverband nahe der Vorhof-Kammer-Grenze. Er besteht aus den Zellen des Vorhofs mit der langsamsten Leitungsgeschwindigkeit. Die Zellen des AV-Knoten sind auch insofern besondere Herzmuskelzellen; weil sie ebenso wie der Sinusknoten autonom Erregungen (elektrische Impulse als Herzzeichen gemessen) bilden können - jedoch nur mit der halben Frequenz. Die Funktion des AV-Knoten erklärt sich aus dem Umstand, dass von hier der AV-Schenkel als einzige elektrisch leitende Verbindung zwischen Vorhof und Kammer ausgeht - der AV-Knoten ist eine damit Art Filterstation, um die lebenswichtige und empfindlichere Kammermuskulatur zu schützen. Seine langsame Erregungsweiterleitung dient dazu, dass die Erregung erst nach der Vorhofkontraktion in die Kammer geleitet wird und somit die Vorhofkontraktion noch in die Diastole der Kammermuskulatur fällt. Die Fähigkeit zur eigenständigen Erregungsbildung wird dann benötigt, wenn aus irgend einem Grund die elektrischen Impulse aus dem Sinusknoten fehlen. Dann übernimmt der AV-Knoten die Aufgabe des Sinusknoten zumindest teilweise.
Sinusknoten
Der Sinusknoten, selten auch Keith-Flack-Knoten genannt, besteht aus spezialisierten Herzmuskelzellen und ist durch die Weiterleitung elektrischer Potentiale für die Kontraktion des Herzens zuständig und somit der Taktgeber des Herzschlages.
Der Sinusknoten liegt im rechten Vorhof knapp unter der Mündung der rechten Hohlvene (Vena Cava). Die Größe liegt normalerweise bei unter einem Zentimeter. Die spezialisierten Zellen sind keine Nervenzellen, obwohl sie ein elektrisches Potential erzeugen, das durch die Weiterleitung im Vorhof zu einer Kontraktion führt. Histologisch gesehen sind es spezialisierte Herzmuskelzellen, die die Fähigkeit zur Depolarisation haben und somit bei gesunden Patienten zu einer Herzschlagfrequenz von 60-80 Schlägen führen. Die Durchblutung des Sinusknotens erfolgt durch die rechte Herzkranzarterie.
Der Sinusknoten übernimmt im Herzen die Funktion des Taktgebers. Entnimmt man das gesunde Herz aus einem Menschen schlägt es, wenn es weiterhin mit Blut versorgt wird, trotzdem weiter. Das liegt daran, dass die normale Herzfrequenz nicht vom Gehirn, sondern vom Sinusknoten aus gesteuert wird. Das Gehirn hat jedoch durch andere Nerven (Sympathikus und Parasympathikus) die zum Herzen führen Einfluss auf die Geschwindigkeit mit der das Herz schlägt. Somit kann es schneller schlagen (Sympathikus), wie zum Beispiel wenn man aufgeregt ist oder aber auch langsamer schlagen (Parasympathikus).
Der Sinusknoten hat verschiedene Ionenkanäle, die die Zellen zum Depolarisieren bringen. Das heißt, dass ein elektrisches Signal gegeben und weitergeleitet wird. Dieses Signal fließt nun durch den Vorhof und trifft auf einen weiteren Knoten. Den sogenannten Atrioventrikularknoten, kurz AV-Knoten. Der Name des AV-Knoten stammt von der Lage ab, da dieser zwischen Vorhof (Atrium) und Kammer (Ventrikel) liegt. Er dient als Filter der ankommenden Sinussignale.
Ein kurzer Ausfall des Sinusknoten wird erstmal nicht bemerkt, da der AV-Knoten ebenfalls spontan Aktionspotentiale bildet und somit auch zur Reizweiterleitung beitragen kann. Jedoch reichen diese Aktionen nicht aus, da der AV-Knoten nicht in der selben Frequenz wie der Sinusknoten depolarisiert, sondern nur zu einer Herzfrequenz zu ca. 40 Schlägen die Minute fähig ist. Fällt auch dieser Knoten aus, kommt es zum Herzstillstand. Dies ist jedoch eher selten der Fall.
Kommt aus zum totalen Ausfalls des Sinusknoten nennt man dies Sinusarrest. Krankheiten die den Sinusknoten betreffen werden unter Sick-Sinus-Syndrom zusammengefasst.
Steuerung der Herzaktion
Dieser ganze Prozess funktioniert automatisch - allerdings hat das Herz ohne Anbindung an das Nervensystem des Körpers kaum Möglichkeiten, sich an die wechselnden Anforderungen (=wechselnden Sauerstoffbedarf) des Gesamtorganismus anzupassen. Diese Anpassung wird vermittelt über die Herznerven aus dem Zentralnervensystem (ZNS).
Das Herz wird versorgt durch Nerven des Sympathikus (über den Grenzstrang) und des Parasympathikus (über den Nervus vagus). Sie geben die Signale, ob die Leistung des Herzens gesteigert oder gesenkt werden soll. Nervus sympathikus und Nervus vagus sind Nerven des autonomen Nervensystems, dessen Tätigkeit sich nicht willentlich steuern lässt und dessen Funktion es ist in vielfältige Organfunktionen bei Bedarf regulierend einzugreifen (Atmung, Herzaktion, Verdauung, Ausscheidung usw.).
Wenn die Herzleistung gesteigert werden soll - die Auswurfleistung kann von 5 l/min auf bis zu 25l/min gesteigert werden - gibt es verschiedene Möglichkeiten, wie das erreicht werden kann:
- Die Herzfrequenz/ Funktion Herz (im Sinusknoten) wird erhöht (positiv chronotrop). Mehr Herzschläge bedeuten in der gleichen Zeit mehr Auswurfleistung. Der Puls steigt.
- Die Schlagkraft (und damit der Anteil des Blutes, der ausgeworfen wird) wird erhöht.
- Die Erregbarkeit der Muskelzellen wird erhöht. Wenn die Muskelzellen schneller auf die elektrischen Reize reagieren, kann der Herzzyklus leichter und effektiver ablaufen (positiv bathmotrop).
- Die Verzögerung der Erregungsleitung im AV-Knoten wird gesenkt (positiv dromotrop).
Insgesamt wird nach Aktivierung durch den Sympathikus pro Zeiteinheit mehr Blut ausgeschüttet und damit mehr Sauerstoff durch den Körper gepumpt. Allerdings benötigt das Herz für seine vermehrte Arbeit auch mehr Sauerstoff, weshalb man bei einem geschwächten oder geschädigtem Herz (Herzschwäche = Herzinsuffizienz) bzw. bei bekannter Mangeldurchblutung der herzeigenen Gefäße (Koronare Herzkrankheit = KHK) strenge Ruhe verordnet.
Die Information aus den Nerven wird über spezielle Eiweiße der Zellwand (sogenannte Beta-Rezeptoren) auf die Muskelzellen übertragen. Dies ist der Angriffspunkt der therapeutisch vielfach eingesetzten Beta-Blocker: Sie begrenzen die Steigerung der Herzarbeit; damit senken sie den Sauerstoffverbrauch des Herzens (Anwendung bei Angina pectoris / Herzinfarkt) und dadurch indirekt den Blutdruck (Anwendung bei Bluthochdruck).
Wenn der Körper die Arbeit des Herzens drosseln will, hat er weniger Mechanismen zur Verfügung, da die bremsenden Nervenfasern aus dem parasympathischen Nervus vagus nur den Vorhof bis zur Vorhof-Kammergrenze erreichen. Die Möglichkeiten sind demnach auf den Vorhof beschränkt:
- Senkung der Herzfrequenz/ Herz Zeichen (negativ chronotrop) und
- Erhöhung der AV-Überleitungszeit (negativ dromotrop).
Im Extremfall sieht man die Auswirkung des Nervus vagus beim sogenannten Sportlerherz. Die Leistungsfähigkeit eines Radrennfahrers beispielsweise ist so groß, dass er nur einen Bruchteil davon in Ruhe benötigt. So findet man Ruhepulsfrequenzen von 40 und weniger; gesteuert wird dies durch den Parasympathikus.
Herzfrequenzberechnung
Wer in seinem individuell optimalen Herzfrequenzbereich trainieren möchte sollte seine optimale Herzfrequenz berechnen können.
Die Berechnung erfolgt nach der so genannten Karvonen Formel, dabei wird von der maximalen Herzfrequenz die Ruhefrequenz abgezogen, das Ergebnis wird mit 0,6 multipliziert (bei hoher Intensität des Trainings mit 0,75) und anschließend zur Ruheherzfrequenz addiert. Die maximale Herzfrequenz berechnet man, indem man das Lebensalter des Sportlers von 220 subtrahiert. Die Ruhefrequenz kann man selbst an sich messen. Dazu legt man sich zehn Minuten ruhig hin und misst danach seine Herzfrequenz.
Bei Untrainierten wird der Wert zwischen 60 und 80 Schlägen in der Minute liegen, wohingegen Leistungssportler einen Ruhepuls von bis zu 35 Schlägen haben können. Die ausgerechneten Werte für eine Belastung mit mittlerer Intensität (multipliziert mit 0,6) und hoher Intensität (multipliziert mit 0,75) stellen dabei lediglich Richtwerte dar.
Ein Ausdauertraining nach der Dauermethode sollte sich zum Beispiel im mittleren Intensitätsbereich abspielen.
Lesen Sie mehr zum Thema: Berechnung der optimalen Herzfrequenz
Weitere Informationen zum Thema Herz Funktion
Weitere Informationen zum Thema Herz Funktion finden Sie unter:
Folgende Themen könnten für Sie von Interesse sein:
- Herz-Kreislaufsystem
- Erkrankungen vom Herz
- Herzrhythmusstörung
- Koronare Herzkrankheit
- Herzschwäche
- Herzinfarkt
Eine Übersicht aller Themen der Anatomie finden Sie unter Anatomie A-Z.
