Der Herzinfarkt (Myokardinfarkt) ist definiert als Untergang von Herzmuskelzellen aufgrund einer Sauerstoffmangelversorgungssituation (Ischämie) des gesamten Herzens bzw. einer umschriebenen Region. In diesem Fall sind die Herzmuskelzellen nicht mehr (ausreichend) mit Sauerstoff und Nährstoffen versorgt, weshalb sie absterben (Zellnekrose) und zu weiteren Verlauf zu Bindegewebszellen, die keine Herzaktion mehr durchführen können, umgebaut werden. Es entsteht somit eine funktionsunfähige Narbe am Herzen.
Inhaltsverzeichnis
- Herzinfarkt
- Abbildung Herz
- Vorkommen / Häufigkeit
- Symptome und Diagnose
- Vorboten eines Herzinfarkts
- Symptome eines Herzinfarkts
- Schmerzen im linken Arm bei einem Herzinfarkt
- Rückenschmerzen bei einem Herzinfarkt
- Wie lange ist die Dauer der Symptome bei einem Herzinfarkt?
- Kann man einen Herzinfarkt bekommen, ohne ihn zu merken?
- Symptome eines Herzinfarktes bei der Frau
- Symptome eines Herzinfarktes beim Mann
- Diagnostik des Herzinfarkts
- Welche Tests/ Schnelltests für einen Herzinfarkt gibt es?
- Behandlung des Herzinfarkts
- Wie sieht die erste Hilfe beim Herzinfarkt aus?
- Stent nach einem Herzinfarkt
- Bypass nach einem Herzinfarkt
- Künstliches Koma nach einem Herzinfarkt
- Rehabilitation nach einem Herzinfarkt
- Ursachen und Prophylaxe des Herzinfarkts
- Welche Rolle spielt der Blutdruck hinsichtlich eines Herzinfarkts?
- Herzinfarkt durch Stress?
- Prophylaxe des Herzinfarkts
- Herzinfarktrisiko - wie kann man es selbst einschätzen?
- Verlauf und Prognose
- Verlauf eines Herzinfarkts
- Dauer eines Herzinfarktes
- Komplikationen eines Herzinfarkts
- Herzrhythmusstörungen nach einem Herzinfarkt
- Prognose eines Herzinfarkts
- Weitere Informationen
Herzinfarkt
Medizinisch: Myokardinfarkt
Der Herzinfarkt (Myokardinfarkt) ist definiert als Untergang von Herzmuskelzellen auf Grund einer Sauerstoffunterversorgungssituation (Ischämie) des Herzens bzw. einer umschriebenen Region des Herzens. Im Fachjargon wird dies auch als ischämische Myokardnekrose bezeichnet. Die Herzmuskelzellen sind nicht mehr (ausreichend) mit Sauerstoff und Nährstoffen versorgt, weshalb sie absterben (Zellnekrose) und zu Bindegewebszellen, die keine Herzaktion mehr durchführen können, umgebaut werden. Es entsteht somit eine Narbe am Herzen.

Die meisten Herzinfarkte finden auf dem Boden einer koronaren Herzerkrankung (KHK) statt, welche vor allem durch eine Gefäßverengung (Atherosklerose) der Herzkranzgefäße (Koronarien) entsteht. Die Herzkranzgefäße versorgen im gesunden (physiologischen) Zustand die Herzmuskelzellen mit Sauerstoff und Nährstoffen. Sind diese Gefäße von Atherosklerose betroffen und durch Ablagerungen an den Gefäßwänden verengt oder sogar verschlossen, erhalten die Zellen eine ungenügende Menge an Sauerstoff und sterben ab. Dies führt u.a. zu großen Schmerzen und einem Schwächegefühl beim Patienten.
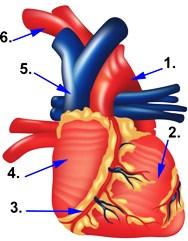
Abbildung Anatomie Herz
- Hauptschlagader (Aorta)
- Herzkammer
- Herzkranzgefäße
- Vorhof (Atrium)
- Hohlvene (Vena cava)
- Halsschlagader (Carotis)
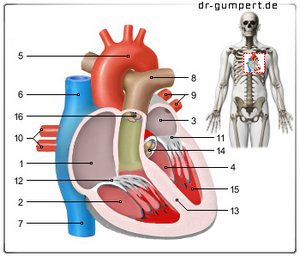
- Rechter Vorhof -
Atrium dextrum - Rechte Herzkammer -
Ventriculus dexter - Linker Vorhof -
Atrium sinistrum - Linke Herzkammer -
Ventriculus sinister - Aortenbogen - Arcus aortae
- Obere Hohlvene -
Vena cava superior - Untere Hohlvene -
Vena cava inferior - Stamm der Lungenarterien -
Truncus pulmonalis - Linke Lungenvenen -
Venae pulmonales sinastrae - Rechte Lungenvenen -
Venae pulmonales dextrae - Mitralklappe - Valva mitralis
- Trikuspidalklappe -
Valva tricuspidalis - Kammerscheidewand -
Septum interventriculare - Aortenklappe - Valva aortae
- Papilarmuskel -
Musculus papillaris
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Die Weltgesundheitsorganisation (WHO) spricht von einem Herzinfarkt, wenn Marker für eine instabile Angina pectoris im Blut vorhanden sind, die eine Herzmuskelschädigung zeigen. Angina pectoris bedeutet Brustkorbschmerzen ( „Enge auf der Brust“) infolge einer kritischen Herzkranzgefäßverengung, welche in Ruhe vorkommen und deren Dauer, Schwere und Häufigkeit zunehmend sind.
Als empfindliche (sensitive) Marker für eine Herzmuskelschädigung haben sich die Herzmuskelproteine Troponin I und Troponin T etabliert: Sie werden beim Untergang der Zellen in die Blutbahn freigesetzt und ihre erhöhte Konzentration kann durch eine Blutentnahme bestimmt werden.
Der Herzinfarkt wird zusammen mit der KHK als akutes Koronarsyndrom bezeichnet, weil die Beschwerden (Symptome) dieser beiden Krankheitsbilder einander sehr ähnlich sind und der instabilen Angina pectoris oftmals ein Herzinfarkt folgt.
Zusätzlich ist eine EKG-Veränderung und der angiographische Befund ein sensitiver Marker eines Herzinfarktes.
Es wurde daher eine zusammenfassende Bezeichnung und ein gemeinsames diagnostisches und therapeutisches Vorgehen gefunden.
Vorkommen / Häufigkeit
Der Herzinfarkt ist die führende Todesursache für die Bevölkerung in Industrienationen. In Deutschland sterben jährlich ca. 200.000 Menschen an einem Herzinfarkt. Männer haben ein Risiko von ca. 30% in ihrem Leben einen Herzinfarkt zu erleiden, für Frauen in Deutschland liegt dieses Risiko bei ca. 15%.
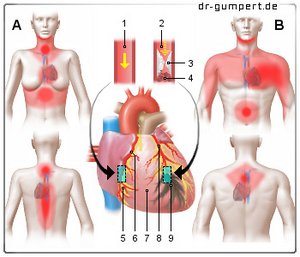
Herzinfarkt (HI)
Myokardinfarkt (MI)
- Gesunde Herzkranzarterie
(Koronararterie)
Arteria coronaria - Verschlossene Arterie
Arteriosklerotische Plaque
mit Blutgerinnsel (Thrombus) - Fettablagerung (Plaque)
- Blutgerinnsel -
Thrombus - Gesundes Muskelgewebe
- Rechte Herzkranzarterie -
Arteria coronaria dextra - Herzbeutel -
Pericardium - Linke Herzkranzarterie -
Arteria coronaria sinistra - Zerstörtes Muskelgewebe
(Infarktbereich mit Zellenuntergang)
Typische Schmerzbereiche bei Herzinfarkt:
Frau - Brust, Oberbauch, Hals,
Unterkiefer, Wirbelsäule, Rücken,
NAN-Regel (Nase - Arm - Nabel)
Mann - Brust, Bauch,
Austrahlung in den Arm und Schulter,
Unterkiefer, Rücken
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Symptome und Diagnose
Vorboten eines Herzinfarkts
Ein Herzinfarkt kommt meist überraschend, doch in den meisten Fällen gehen einem akuten Herzinfarkt schon erste Anzeichen eines Herzinfarktes voraus, die jedoch nicht als solche wahrgenommen werden.
Vorboten für einen Herzinfarkt sind beispielsweise unspezifische Bauchschmerzen, Übelkeit, Schlafstörungen, Müdigkeit oder Schwindelgefühle. Diese Symptome können schon viele Wochen vor dem eigentlichen Herzinfarkt eintreten, werden jedoch häufig falsch eingeschätzt.
Typisches Anzeichen für einen Herzinfarkt ist auch ein Druck- oder Engegefühl in der Brust, das meistens bei körperlicher Belastung (z.B. Treppensteigen) auftritt. Auch Schmerzen im linken Arm als Anzeichen eines Herzinfarktes sind nicht selten.
Dieses unangenehme Gefühl in der Brust, das auch als beengender und drückender Brustschmerz oder sogar einen "Vernichtungsschmerz" beschrieben wird, wird als Angina pectoris bezeichnet. Typischerweise dauert ein Angina-pectoris-Anfall zwischen einigen Sekunden bis zu wenigen Minuten. Kommen die Anfälle häufiger vor, werden intensiver oder dauern die Brustschmerzen länger an (15 bist über 30 Minuten), ist dies charakteristisch für einen Herzinfarkt.
Doch nicht jeder Druck in der Brust muss vom Herzen stammen. Ein Druck im Brustkorb kann auch in der Lunge oder in der Speiseröhre seine Ursache haben. Mehr dazu lesen Sie unter: Druck im Brustkorb- Was tun?
Doch nicht jeder Mensch verspürt die Beschwerden, die durch einen Herzinfarkt ausgelöst werden, in gleicher Form. Manche Herzinfarkte verursachen auch gar keine, nur geringe oder untypische Symptome (sogenannter "stummer Infarkt"). Diese stummen Infarkte treten häufiger bei zuckerkranken Menschen auf und kündigen sich auch nur selten durch unspezifische Symptome an.
Vorboten für einen Herzinfarkt sind bei Frauen häufig andere Alarmzeichen als bei Männern. Zu den Herzinfarkt-ankündigenden Symptomen bei Frauen gehören beispielsweise starke Kurzatmigkeit, wiederkehrende Übelkeit, Erbrechen und besonders auch Beschwerden im Oberbauch. Diese Beschwerden werden häufig als Magenprobleme missinterpretiert.
Eine Hilfestellung beim Erkennen von Herzinfarktsymptomen bei Frauen kann die sogenannte NAN-Regel sein: Treten im Körperbereich zwischen Nase, Arm und Nabel unerklärliche Schmerzen auf, die länger als 15 Minuten andauern, sollte in jedem Fall ein Notarzt gerufen werden, da dies Vorzeichen für einen Herzinfarkt sein können.
Auch eine Blutdruckerhöhung kann Vorbote für einen Herzinfarkt sein, besonders wenn gleichzeitig noch typische Symptome wie Schmerzen im Brustkorb, Atemnot oder verschwommenes Sehen auftreten. Der Betroffene verspürt häufig kalte Schweißausbrüche und hat kalte und feuchte Hände.
Jeder geringste Hinweis auf einen Herzinfarkt muss ernst genommen werden, ganz unabhängig von der Art der Beschwerden, da jederzeit ohne weitere Vorankündigung ein plötzlicher Herzstillstand eintreten kann.
Lesen Sie mehr zum Thema unter: Anzeichen eines Herzinfarkts
Symptome eines Herzinfarkts
Nur etwa 40% der Infarkt-Betroffenen zeigen typische Symptome.
Das Leitsymptom, also das am häufigsten auftretende Symptom des Herzinfarktes ist der Brustschmerz (instabile Angina pectoris, auch „Enge auf der Brust“ genannt). Dieser ist stark ausgeprägt, wird zumeist hinter dem Brustbein liegend beschrieben und hat für viele Patienten „vernichtenden“ Charakter.
Lesen Sie mehr zu dem Thema: Schmerzen in der Herzgegend
Im Vergleich zum stabilen Angina pectoris-Anfall (mäßiger Sauerstoffmangel der Herzmuskelzellen,) bessert sich der instabile Angina-Schmerz beim Herzinfarkt bei Gabe von Nitropräparaten (Medikamente zur Durchblutungsförderung des Herzens) nicht. Außerdem hält er länger an (über 20 Minuten) und klingt bei körperlicher Ruhe nicht ab, so dass die Patienten oft Todesängste ausstehen.
Der Schmerz strahlt zumeist in die Arme (häufiger links), den Oberbauch oder den Unterkiefer und in das Schultergelenk aus und tritt bei mehr als der Hälfte der Patienten vor einem Herzinfarktgeschehen auf.
Frauen, Diabetiker und ältere Patienten berichten bei einem Herzinfarkt oft von Oberbauchbeschwerden, so dass bei derartigen Schmerzen nicht nur an eine Ursache in Magen und Darm, sondern unbedingt auch an einen Hinterwandinfarkt als Auslöser der Schmerzen gedacht werden muss.
Zusätzlich zum Hauptsymptom der Angina pectoris erleben viele Patienten ein Schwächegefühl, sie schwitzen vermehrt, sind blass, haben Herzrhythmusstörungen und leiden an Luftnot sowie Übelkeit und Erbrechen.
Lesen Sie mehr zum Thema unter: Symptome eines Herzinfarkts
Bei 20-30% der Patienten liegt ein sogenannter „stummer“ Herzinfarkt vor, d.h. er löst bei den Patienten keine Schmerzen aus. Dies ist häufig bei Diabetikern (Diabetes mellitus) oder sehr alten Patienten der Fall, die eine Nervenveränderung (Neuropathie) aufweisen und kaum bis keine Schmerzen mehr verspüren können. Diese Patienten leiden bei einem Herzinfarkt vordergründig an Luftnot, körperlicher Schwäche oder werden ohnmächtig und verlieren plötzlich das Bewusstsein. Der Herzinfarkt ist bei diesen Patienten die erste klinische Erscheinung (Erstmanifestation) der Herzkranzgefäßerkrankung.
95% der Patienten haben während des Infarktgeschehens Herzrhythmusstörungen, die bis zum Kammerflimmern (ventrikuläre Tachykardie) reichen können. Hierbei sind die Herzaktionen so schnell, dass kein Blut mehr befördert wird. In letzter Konsequenz bedeutet dies das Selbe wie ein Herzstillstand (Asystolie) ohne jede Herzaktion der Muskelzellen.
Luftnot oder mit dem Stethoskop festzustellenden Rasselgeräusche beim Abhören der Lunge sind Zeichen einer Linksherzschwäche (Linksherzinsuffizienz), d.h. einer geschwächten und unzureichenden Funktion der linken Herzhälfte, was bei ca. 1/3 der Patienten festzustellen ist. Im Zuge der Linksherzschwäche kommt es zur Lungenstauung mit den typischen feuchten Rasselgeräuschen.
Auf Zellebene finden die Symptome folgende Begründung:
Die minderversorgten und absterbenden Herzmuskelzellen verlieren bei einem Herzinfarkt ihre Funktion. Sie können keinen Beitrag mehr zur Pumpfunktion des Herzens leisten, durch die der Blutdruck und der Blutfluss im Kreislaufsystem aufrechterhalten werden. Folglich entstehen Krankheitszeichen (Symptome) wie Blutdruckabfall und Luftnot auf Grund der eingeschränkten Blutzirkulation und Sauerstoffversorgung der Organe. Zusätzlich verspüren die Patienten ein körperliches Schwächegefühl.
Kurz zusammengefasst kann man sagen, dass sich das Bild eines Herzinfarktes sehr variabel gestaltet. Von einem unbeeinträchtigten Patienten bis hin zum Bewusstlosen ist eigentlich alles möglich. Ein typischer Gesamteindruck ist ein blasser, ängstlicher, schmerzgeplagter Patient, der kaltschweißig ist und eventuell erbricht.
Lesen Sie auch: Schmerzen Sternum.
Schmerzen im linken Arm bei einem Herzinfarkt
Schmerzen, die von der Brust in den linken Arm ausstrahlen, können Symptome für einen Herzinfarkt sein. Gerade bei Frauen kann auch ein isolierter Schmerz im linken Arm auftreten, der zunächst unabhängig von Schmerzen in der Herzgegend ist. Die Schmerzen entstehen grundsätzlich dadurch, dass die Herzmuskelzellen nicht ausreichend mit Sauerstoff und anderen Nährstoffen versorgt werden. Dies ist oftmals der Fall, wenn Gefäße, die das Herz mit Blut versorgen, verstopft sind. Durch die Mangeldurchblutung kommt es zum Untergang der Herzmuskelzellen, was oftmals sehr starke Schmerzen, die sich auch als Brennen oder Stechen präsentieren, mit sich bringt. Dass sich der Schmerz nicht auf die Herzregion beschränkt, liegt an der Verschaltung der Nervenzellen, die den Schmerzreiz an das Gehirn leiten. Schmerzfasern aus dem Herzen und aus dem linken Arm werden an einer Stelle zusammengeführt und ziehen von dort aus weiter ins Gehirn. Aufgrund der gemeinsamen Endstrecke, kann das Hirn manchmal nicht unterscheiden, von wo genau die Schmerzen kommen. Deshalb projiziert das Hirn das Gefühl nicht nur auf das Herz, sondern auch in den linken Arm.
Lesen Sie mehr zum Thema: Schmerzen im linken Arm als Anzeichen eines Herzinfarkts?
Rückenschmerzen bei einem Herzinfarkt
Manchmal wird der stechende Schmerz eines Herzinfarktes nicht direkt am Brustkorb verspürt. Statt einen Schmerz am Herzen zu verursachen, kann der Infarkt auch zu Rückenschmerzen führen, die besonders häufig zwischen die Schulterblätter ausstrahlen. Dass der Schmerz im Rücken wahrgenommen wird, liegt an der Verschaltung der schmerzleitenden Nervenfasern. Die Schmerzfasern aus dem Rücken und die aus der Herzgegend werden an einem Nervengeflecht gemeinsam auf die nächste Nervenfaser geleitet und kommen daher auch gebündelt am Gehirn an. Das Hirn kann deshalb oft nicht mehr „berechnen“, aus welcher Gegend der Schmerz tatsächlich kommt und interpretiert den Schmerz des Herzinfarktes deshalb als Rückenschmerzen.
Wie lange ist die Dauer der Symptome bei einem Herzinfarkt?
Es gibt mehrere unspezifische Symptome, die einen Herzinfarkt schon lange im Voraus ankündigen können. Dazu gehören beispielsweise vermehrte Müdigkeit, Leistungsminderung und verminderte Belastbarkeit. Dies sind erste Anzeichen dafür, dass das Herz nicht mehr so leistungsfähig ist. Das zugrundeliegende Problem können verstopfte Herzkranzgefäße sein, die auch an der Entstehung von Herzinfarkten beteiligt sind. Stechende Schmerzen können ebenfalls lange vor dem tatsächlichen Infarkt auftreten, denn auch diese entstehen durch eine Minderversorgung der Herzmuskelzellen. Besonders bei körperlicher Anstrengung können diese Schmerzen auftreten. Manche Menschen haben diese Symptome schon Monate lang, ohne dass sie einen Herzinfarkt erleiden.
Die eigentlichen Symptome bei einem Herzinfarkt sollten bereits ab einer Dauer von nur wenigen Minuten ernst genommen werden. Je nach Schwere des Herzinfarktes können sie auch länger als eine halbe Stunde andauern. Allerdings sollte spätestens dann ein Notarzt bereits eingetroffen sein, erste Hilfe leisten und die Symptome mit Medikamenten lindern.
Kann man einen Herzinfarkt bekommen, ohne ihn zu merken?
Es gibt durchaus die Möglichkeit, einen Herzinfarkt zu bekommen, ohne diesen zu bemerken. Diese Art von Herzinfarkt wird auch „Stummer Infarkt“ genannt, denn sein typisches „Symptom“ ist die Symptomlosigkeit. Vor allem der normalerweise plötzlich eintretende stechende Schmerz oder das Engegefühl werden bei einem stummen Herzinfarkt nicht wahrgenommen. Frühwarnzeichen wie Müdigkeit, Leistungsschwäche, verminderte Belastbarkeit oder auch Übelkeit und Erbrechen können bereits Tage oder Wochen vorher auftreten. Allerdings lässt sich aus diesen Anzeichen nicht unmittelbar auf einen Herzinfarkt schließen. Zu einem stummen Herzinfarkt kommt es besonders dann, wenn die schmerzleitenden Nerven in irgendeiner Art und Weise geschädigt werden. In diesem Fall kann der entstehende Schmerz nicht an das Gehirn weitergeleitet werden. Somit wird dieser auch nicht empfunden.
Eine typische Erkrankung, bei der häufiger stumme Herzinfarkte auftreten, ist der Diabetes mellitus (die „Zuckerkrankheit“). Durch die erhöhten Zuckerwerte wird erstens das Herzinfarktrisiko erhöht, zweitens kommt es zu Nervenschäden, sodass eine Schmerzleitung vom Herzen ins Gehirn nicht immer vorhanden ist. Auch andere neurodegenerative Erkrankungen, also Krankheiten, bei denen Nervenfasern zugrunde gehen, können Ursachen für die Symptomlosigkeit eines Herzinfarktes sein.
Lesen Sie mehr zum Thema unter: Stummer Infarkt
Symptome eines Herzinfarktes bei der Frau
Das typische Symptom eines Herzinfarktes, nämlich der starke stechende Schmerz oder das Druckgefühl in der Herzgegend, ist auch bei der Frau anzutreffen, allerdings machen sich Herzinfarkte bei Frauen oft durch sehr unspezifische Anzeichen bemerkbar. So präsentiert sich der Herzinfarkt bei der Frau oftmals mit Schmerzen im Bereich des Magens. Damit einhergehen können Übelkeit und Erbrechen, in einigen Fällen auch Durchfälle. Des Weiteren zeigen sich Frauen häufiger mit Zeichen wie Luftnot und Kurzatmigkeit. Dazu gehört häufig auch eine allgemeine Leistungsschwäche sowie vermehrte Müdigkeit. Frauen verspüren neben dem Brustschmerz nicht selten auch ein Stechen im linken Arm oder eines, das in den Rücken bis zwischen die Schulterblätter zieht. Auch Schmerzen im Bereich des Halses bis hin zum Kiefer können bei der Frau auf einen Herzinfarkt hindeuten. Ebenso sind Schwindel und Ohnmachtsanfälle bei der Frau keine untypischen Zeichen. Insgesamt treten Herzinfarkte bei Frauen vermehrt ab dem 50. Lebensjahr auf. Bei Erkrankungen, die Herzinfarkte begünstigen, können diese auch schon in jüngeren Lebensjahren vorkommen.
Symptome eines Herzinfarktes beim Mann
Beim Mann läuft der Herzinfarkt meist nach dem „typischen“ Schema ab. Es tritt ein plötzlicher stechender Schmerz am Herzen auf. Oftmals gesellt sich ein Gefühl der Enge und des Drucks auf dem Brustkorb dazu. Das plötzliche Auftreten in Kombination mit dem starken Engegefühl kann zu Angstsymptomen bis zur Todesangst führen. Bereits vor dem Herzinfarkt können sich Anzeichen wie Leistungsabfall und eine verminderte körperliche Belastbarkeit zeigen. Ebenso sollte bei Kurzatmigkeit und vermehrter Müdigkeit an einen möglicherweise folgenden Herzinfarkt gedacht werden. Am häufigsten treten Herzinfarkte bei Männern zwischen dem 65. und dem 75. Lebensjahr auf. Allerdings ist das Risiko, einen Herzinfarkt zu erleiden, bereits ab dem 40. Lebensjahr erhöht. Wenn Erkrankungen vorliegen, die einen Herzinfarkt begünstigen, sollte auch schon in jüngeren Jahren vermehrt auf einen möglicherweise bevorstehenden Herzinfarkt geachtet werden. Zu diesen Erkrankungen gehören Störungen des Gleichgewichts der Blutfette. Auch ein Bluthochdruck oder eine Atherosklerose (Verkalkung der Gefäße) können an der Entstehung eines Herzinfarktes beteiligt sein. Gleiches gilt für Krankheiten wie Diabetes mellitus („Zuckerkrankheit“).
Diagnostik des Herzinfarkts
Bei der Blutabnahme werden auch immer die Entzündungswerte bestimmt, die ein erhöhtes reaktives Protein C und eventuell erhöhte weiße Blutkörperchen zeigen. Zusätzlich ist die Blutsenkungsgeschwindigkeit erhöht. Diese Entzündungswerte sind jedoch sehr unspezifisch und sprechen nicht unbedingt für einen Myokardinfarkt. Ein weiterer unspezifischer Marker ist das LDH, ein Enzym namens Lactat-Dehydrogenase, das zur Spätdiagnositk eingesetzt wird. Es normalisiert sich erst wieder nach ein bis zwei Wochen.
Speziellere Marker eines Herzinfarkts sind das Troponin T und I. Sie sind herzmuskelspezifische Marker, welche etwa drei Stunden nach dem Infarkt ansteigen, ihr Maximum nach 20 Stunden erreichen und sich erst nach ein bis zwei Wochen normalisieren. Sie gelten als sehr sicher, wenn sie in einem Zeitraum von 10 Stunden und 5 Tagen gemessen werden. Am vierten Tag korreliert das Troponin T mit der Größe des Infarkts.
Leider können positive Troponinwerte auch bei einer Lungenembolie, einer Herzmuskelentzündung, einer akuten und chronischen Herzmuskelschwäche, einer Niereninsuffizienz oder bei einem Schlaganfall vorkommen.
Des Weiteren kann das Enzym Kreatinkinase bestimmt werden. Es ist das Leitenzym, das bei muskulären oder kardialen Schädigungen ansteigt. Auch hier korrelieren die Höhe der Kreatinkinase und die Größe des Myokardinfarktes miteinander. Bei dem Enzym gib es vier Untergruppen. Kreatinkinase MB steht für den Myokardtyp und ist für die Diagnostik eines Herzinfarktes wichtig. Steigt dieser zwischen 6-20% zur Gesamt-Kreatinkinase an, spricht das für eine Freisetzung aus dem Herzmuskel. Grund kann ein Infarkt sein, aber auch eine Herzmuskelentzündung oder eine Operation am Herzen können ursächlich sein.
Es gibt einen Schnelltest auf ein Protein namens ”heart fatty acid binding protein” (Deutsch: Herztypisches Fettsäure bindendes Protein). Dies ist bereits 30 Minuten nach einem stattgefundenen Herzinfarkt positiv.
Das Elektrokardiogramm ist ein wichtiges diagnostisches Mittel, um einen Myokardinfarkt besser darzustellen. Es zeigt die Summe der elektrischen Aktivität aller Herzmuskelfasern auf. Es kann oft in den ersten 24 Stunden nach den Infarkt-ähnlichen Symptomen negativ sein. Es muss also ein zweit EKG nach 24 Stunden durchgeführt werden, um einen Myokardinfarkt gegebenenfalls zu bestätigen oder auszuschließen.
Nur bei zweimalig negativem EKG und keinerlei Troponin T und Troponin I sowie Kreatinkinase-MB Abnormalitäten kann ein Infarkt ausgeschlossen werden.
Mit dem EKG kann man das Ausmaß und den Ort des Infarkts beschreiben und das Alter des Myokardinfarkts bestimmen. Das typische Zeichen eines Infarkts ist die sogenannte ST-Hebung. Beim EKG gibt es mehrere Wellen. Der Bereich zwischen S und T ist die Strecke, in der sich die Erregung der Kammer wieder zurückbildet und der Herzmuskel wieder entspannt. Eine Hebung in diesem Areal steigt einen Sauerstoffmangel, ist hinweisend für einen Infarkt und wird auch als STEMI (ST-segment elevation myocardial infarction = ST-Strecken Hebungs Herzinfarkt) bezeichnet. Es gibt drei Stadien, die ihre jeweilig typischen EKG-Veränderungen haben, die das Alter des Infarkts zeigen. Neben dem STEMI gibt es einen NSTEMI, einen Nicht-ST-Hebungsinfarkt. Es kommt eher zu einer ST-Strecken Senkung. Hier ist das typische Labor mit Troponin T/I und der Enzymanstieg der Kreatinkinase-MB beweisend. Beim EKG werden mehrere Ableitungen entlang des Herzens gemacht. So kann der Arzt auch sagen, wo sich der Infarkt befindet, weil genau diese Ableitungen dann verdächtig aussehen.
Bildgebende Verfahren
Mit der Echokardiographie können, so ähnlich wie bei einem Ultraschall, das Herz und seine Strukturen dargestellt werden. So sind die Klappen, die Gefäße und die Größe für den geschulten Untersucher gut sichtbar. Es kann die komplette Herzfunktion beurteilt werden von der Vorhof über die Kammerfüllung bis zur Pumpfunktion. Eine fehlende Dickenzunahme der Infarktzone und eine regionale Wandbewegungsstörung sind erkennbar. Bei einem ganz frischen Infarkt treten solche Wandbewegungstörungen sehr früh auf, sogar vor den EKG Veränderungen und den Enzymanstiegen. Treten keine Wandbewegungsstörungen auf, kann man zu 95% einen Myokardinfarkt ausschließen.
Eine Kernspintomografie kann auch strukturelle Veränderungen am Herzen zeigen. Der Goldstandard der bildgebenden Verfahren ist jedoch die Linksherzkatheteruntersuchung. Die Untersuchung findet unter sterilen Bedingungen statt. Der Patient liegt auf dem Untersuchungstisch und erhält eine lokale Betäubung an der Einstichstelle. Diese ist entweder in der Leiste an der Femoralarterie oder am Handgelenk an der Radialisarterie. Dann wird ein Katheter (ein Draht) bis zum Herzen vorgeschoben. Mit dem Katheter wird Kontrastmittel in die linke Herzkammer gefüllt. Gleichzeitig werden Röntgenbilder gemacht, die auf einen Monitor übertragen werden. Eventuelle Verengungen oder Verschlüsse an den Herzkranzgefäßen können so gut dargestellt werden.
Lesen Sie mehr zum Thema unter: Diagnose eines Herzinfarktes
Welche Tests/ Schnelltests für einen Herzinfarkt gibt es?
Um die Diagnose eines Herzinfarktes korrekt zu stellen, spielt zunächst die Anamnese, also die Befragung des Patienten, eine wichtige Rolle. Erhärtet sich der Verdacht auf einen Herzinfarkt, wendet man vor allem Bluttests an. Dabei werden verschiedene Stoffe im Blut getestet, die sich normalerweise innerhalb der Herzmuskelzellen befinden. Denn bei einem Herzinfarkt gehen die Zellen kaputt und schütten ihre Inhaltsstoffe ins Blut aus, sodass sie dort nachgewiesen werden können. Ein Stoff, der allgemein auf den Untergang von Zellen hindeutet, ist das LDH. LDH befindet sich in fast allen Zellen und ist an deren Stoffwechsel beteiligt. Der typische Marker für das Vorliegen eines Herzinfarktes ist das Troponin T. Das Troponin T ist ein Enzym, welches nur in Herzmuskelzellen vorliegt. Wenn also zu viel davon im Blut zu finden ist, weist dies eindeutig auf eine Schädigung des Herzens hin. Zusätzlich zu den Bluttests wird ein EKG zurate gezogen. Dabei wird mittels Elektroden die elektrische Aktivität im Herzen abgeleitet. Diese werden als Wellen und Zacken aufgezeichnet. Sollten diese von dem typischen Muster abweichen, besteht der Verdacht auf einen Herzinfarkt. Am häufigsten liegt die Veränderung darin, dass die Strecke zwischen der S-Zacke und der T-Welle höher liegt. Man spricht deshalb auch von einem ST-Hebungs-Infarkt.
Behandlung des Herzinfarkts
Die Therapie eines Herzinfarktes sollte laut den Leitlinien folgende Reihenfolge haben:
- Allgemeinmaßnahmen (Sicherung des Lebens)
- Reperfusionstherapie (Wiedereröffnen verschlossener Herzkranzgefäße)
- Prophylaxe einer koronaren Re-Thrombose
- Therapie von Komplikationen
Die Notärzte sind zumeist die ersten, die einen Infarktpatienten sehen. Sie geben sofort Sauerstoff und ein Nitropräparat (ein Medikament zur Durchblutungsförderung des Herzens) wird unter die Zunge gesprüht. Über einen venösen Zugang werden Blutgerinnungshemmer und Acetylsalicylsäure gegeben. In einer Studie konnte gezeigt werden, dass eine frühe Gabe von Acetylsalicylsäure (Aspirin) das Tötungsrisiko um 20% senkt.
Des Weiteren erhalten die Patienten Betablocker, sofern sie keine Gegenanzeigen wie niedriger Herzrhythmus, Asthma, Herzinsuffizienz, Alter >70 Jahre oder Überleitungsstörungen am Herzen haben. Diese senken die Ruheherzfrequenz und den Blutdruck. Damit wird das Risiko, ein Kammerflimmern zu entwickeln. gesenkt.
Sobald der Betroffene im Krankenhaus angekommen ist, erfolgt eine strenge Überwachung des Kreislaufes. Bei Schmerzen können Nitrate oder Morphin (ein stark wirksames Opiat) verabreicht werden. Die Acetylsalicylsäure-Medikation (ASS) wird weitergeführt und zusätzlich werden weitere Gerinnungshemmer verabreicht. Auch die Betablocker bleiben als Arzneimittel erhalten, wenn keine Gegenanzeige besteht.
Bei der Reperfusionstherapie kommen zwei Verfahren in Fragen. Beim konservativen Verfahren werden sogenannte Fibrinolytika gegeben, die das Blutgerinnsel, das das Herzkranzgefäß verschließt, spalten und somit auflösen. Zu diesen Medikamenten zählen:
- Streptokinase
- Alteplase (r-t-PA)
- Reteplase (r-PA)
Sie dürfen nur eingesetzt werden, wenn der Herzinfarkt nicht länger als 6 Stunden her ist, keine Gegenanzeigen bestehen und eine gesicherte EKG-Veränderung festgestellt wurde.
Kontraindikationen, die gegen eine Lysetherapie (eine Auflösung des Thrombus mittels spezieller Medikamente) spricht, sind:
- Magengeschwür und Darmgeschwür (Ulcera)
- Augenhintergrundblutungen
- Kopfschmerzen
- Blutgerinnungsstörungen in der Vorgeschichte
- Schwangerschaft
- ein weniger als 6 Monate zurückliegender Schlaganfall (Apoplex)
- Aneurysmen (krankhafte Aussackungen der Gefäße)
- eine weniger als 1-2 Wochen vorausgegangene Operation oder ein Unfall
Das zweite Verfahren ist eine operative Herangehensweise. Während der Linksherzkathetersuntersuchung kann gleichzeitig eine “perkutane transluminale koronare Angioplastie” durchgeführt. Sie ist der Goldstandard der Herzinfarkttherapie. Bei diesem Verfahren wird entweder über die Leistenarterie (Arteria Femoralis) oder die Unterarmarterie (Arteria radialis) ein Führungskatheter (Schläuchlein) eingeführt und bis zur Aortenklappe und den Herzkranzgefäßen vorgeschoben. Über diesen wird ein Ballonkatheter eingebracht. Es wird versucht, mittels des Ballons, der manuell aufgeweitet werden kann, das verengte oder verschlossene Gefäß am Herzen wieder zu eröffnen. Als zusätzliche Stütze kann ein Stent, ein kleines netzartiges, zylindergeformtes Gefäß eingesetzt werden.
Als Langzeittherapie werden heutzutage dauerhaft Blutgerinnungshemmer sowie Betablocker verordnet. Zu den Blutgerinnungshemmern zählen einerseits diejenigen, die direkt die Thrombozytenverklumpung hemmen (Acetylsalicylsäure oder Clopidogrel) und andererseits die Cumarine, welche indirekt über das Vitamin K die Blutgerinnung verhindern. Zusätzlich soll der Patient Cholesterinsenker einnehmen, da sie die Zweitinfarktrate und die Sterblichkeitsrate eindeutig senken.
Lesen Sie mehr zum Thema unter: Therapie eines Herzinfarktes
Wie sieht die erste Hilfe beim Herzinfarkt aus?
Bei der Versorgung eines Herzinfarktes gibt es zwei Ziele, die der Ersthelfer verfolgen sollte: es gilt vor allem, das Herz zu entlasten. Zusätzlich sollen natürlich die Beschwerden des Patienten möglichst erfolgreich gelindert werden.
Da bei einem Herzinfarkt oftmals der Kreislauf zusammenbricht, kann es zu Ohnmachtsanfällen kommen. Daher sollte der Patient hingelegt werden. Idealerweise wird der Oberkörper etwas hochgelagert. Dadurch fließt weniger Blut zum Herzen zurück, sodass das Herz etwas Kraft sparen kann. Personen, bei denen schon länger Herzprobleme bekannt sind, besitzen oftmals ein Nitrospray. Darin ist ein Stoff, der die Gefäße erweitern kann. Da die Einengung in den Herzkranzgefäßen in den meisten Fällen die Ursache des Herzinfarktes ist, ist das Medikament ideal geeignet, um im Notfall die Gefäße wieder etwas zu erweitern.
Selbstverständlich sollte bei dem Verdacht auf einen Herzinfarkt unverzüglich der Notarzt gerufen werden. Die Rettungssanitäter können dann weitere Hilfe leisten. Sie versorgen die Person beispielsweise mit Sauerstoff. Zudem können sie Schmerzmittel verabreichen und so die akuten Symptome lindern.
Lesen Sie mehr zum Thema: Erste Hilfe
Stent nach einem Herzinfarkt
Ein Herzinfarkt entsteht in den meisten Fällen dadurch, dass eines oder mehrere der Herzkranzgefäße verstopft sind. Dadurch kann nicht mehr genügend Blut in das Gewebe fließen, welches hinter der Engstelle liegt. Somit kommt es zu einer Minderversorgung mit Sauerstoff und anderen Nährstoffen. In der Folge sterben die Herzzellen ab, sodass es zu Unregelmäßigkeiten in der Pumpaktion des Herzens kommen kann. Um die Versorgung der Herzmuskelzellen wiederherzustellen, muss die Engstelle oder Verstopfung überwunden werden. Oftmals gelingt dies mit einem Stent.
Einen Stent kann man sich wie ein rundes Drahtgitter vorstellen. Meist wird der Stent mit einem Katheter in das Herzkranzgefäß gebracht. Es wird also ein langer Draht von der Schlagader (Arterie) am Oberschenkel oder am Unterarm bis zum Herzen vorgeschoben, von dort geht der Katheter in die Herzkranzgefäße. Der Stent wird so in dem Herzkranzgefäß platziert, dass er rundum an der Gefäßwand anliegt und fortan das Gefäß offenhält. Um eine erneute Anlagerung des verstopfenden Materials zu verhindern, ist der Stent häufig zusätzlich mit bestimmten Stoffen überzogen. So kann das betroffene Herzkranzgefäß auch auf Dauer offengehalten werden, wodurch man erneuten Herzinfarkten vorbeugt.
Lesen Sie mehr zum Thema unter: Implantation eines Stents nach einem Herzinfarkt
Bypass nach einem Herzinfarkt
Oftmals liegt eine Verstopfung oder Verengung der Herzkranzgefäße einem Herzinfarkt zugrunde. Dadurch, dass das Gefäß eine Engstelle hat, ist das dahinterliegende Gewebe nicht mehr ausreichend durchblutet. Die naheliegende Therapie ist es daher, die Blutversorgung der Zellen wiederherzustellen. Eine Möglichkeit dafür ist die Bypassoperation. Dabei wird meist ein körpereigenes Gefäß aus einer anderen Körperregion verwendet, um die Engstelle zu überbrücken. Dieses Gefäß wird an die Hauptschlagader angeschlossen und hinter der Verengung mit dem Herzkranzgefäß verbunden. So kann das Blut an der Engstelle vorbeifließen und die Herzmuskelzellen wieder versorgen.
Künstliches Koma nach einem Herzinfarkt
Personen, die einen sehr schweren Herzinfarkt erleiden, werden oftmals ins künstliche Koma versetzt. Dadurch verbraucht der Körper weniger Energie, sodass sich das Herz besser erholen kann. Die Personen werden künstlich beatmet, außerdem bekommen sie verschiedene Zugänge (meist Anschlüsse an die Venen), über die Medikamente verabreicht werden können. Diese Medikamente sollen unter anderem das Herz und den Kreislauf unterstützen, solange das Herz dazu nicht alleine in der Lage ist. Das künstliche Koma hat allerdings auch Nachteile. Die Körperfunktionen laufen für eine Weile „auf Sparflamme“, deshalb muss sich der Mensch nach dem Aufwachen erstmal wieder an alltägliche Belastungen gewöhnen.
Rehabilitation nach einem Herzinfarkt
Eine Rehabilitation, kurz Reha, soll herzkranken Menschen helfen, körperlich und seelisch so weit wie möglich wieder gesund zu werden und ins Alltagsleben zurückzukehren.
Es gibt vier Bereiche der Herz-Reha:
- Somatisch (körperlich): Eine individuell gestaltete Trainingsmaßnahme soll den Betroffenen helfen, wieder leistungsfähig und belastbar zu werden.
- Erzieherisch: Ein gesunder Lebensstil soll dabei angeeignet werden. Zusätzlich wird über die Medikation gesprochen. Warum diese wichtig ist und welche Folgen eine Nichteinnahme der Medikamente hat. So sind die Betroffenen sensibilisierter und nehmen diese regelmäßiger ein.
- Seelisch: Häufig leiden Herzinfarkt Patienten an psychischen Problemen wie Depressionen oder Angstzustände. Geschultes Personal ist hierbei vor Ort und kann die Betroffenen unterstützen.
- Sozial: Ein Betreuer oder eine Betreuerin helfen den Patienten, wieder ins Alltagsleben einzusteigen. Es werden Tipps und Infos zu diversen Bereichen wie Flugreisen, Autofahren, Beruf, Sexualität gegeben.
Die Reha gliedert sich in drei Phasen:
Phase 1 beginnt im Krankenhaus: eine rasche Mobilisierung wird angestrebt. Phase 2 findet entweder stationär oder ambulant in einer Reha-Klinik statt. Auf dem Programm stehen die oben genannten vier Felder der Herz-Reha. Phase 3 beinhaltet die lebenslange Nachsorge des Infarkt-Patienten. Das Ziel ist, dass die Betroffenen wieder einen normalen Alltag führen können und nur wenig oder gar nicht von den Folgen eines Infarkts eingeschränkt werden.
Lesen Sie mehr zum Thema unter: Rehabilitation eines Herzinfarkts
Ursachen und Prophylaxe des Herzinfarkts
Herzinfarkte entstehen in über 95% der Fälle auf dem Boden einer koronaren Herzkrankheit: Die Wände der Herzkranzgefäße (Koronararterien) werden durch Atherosklerose geschädigt, indem sich sogenannte Plaques an die Gefäßwände anlagern. Reißen diese Auflagerungen von der Gefäßwand ab, wird diese verletzt und ein Blutgerinnsel (Thrombus) verschließt die Abrissstelle. Dieser Wundverschluss engt den Gefäßdurchschnitt ein oder verlegt ihn komplett, woraus eine Minderdurchblutung des nachgeschalteten Organs, des Herzens, resultiert.
Hauptrisikofaktoren für das Auftreten der Atherosklerose der Herzkranzgefäße und eines nachfolgenden Herzinfarktes sind:
- Zigarettenrauchen
- Bluthochdruck (arterielle Hypertonie)
- ein hoher Gesamtcholesterinwert im Blut
- ein niedriger Wert des HDL-Cholesterins, welches schützende (protektive) Wirkung auf den Gefäßzustand hat
- ein hoher Wert des Lipoproteins-a im Blut
- das Lebensalter (Männer über 45 Jahre und Frauen über 55 Jahre haben ein erhöhtes Herzinfarktrisiko)
- ein Diabetes mellitus u
- das Auftreten von KHK oder/ und Herzinfarkten bei Verwandten ersten Grades
Weitere Risikofaktoren für eine KHK bzw. einen Myokardinfarkt sind:
- Übergewicht (Adipositas)
- körperliche Inaktivität
- falsche Ernährung
- Fettstoffwechselstörungen
- Glukosetoleranzstörung mit erhöhten Blutzuckerwerten
- Neigung zu Thrombosen (Gefäßverschlussneigung)
Lesen Sie auch unser Thema: Herzinfarktrisiko, Atheromatose
Wesentlich seltenere Ursachen für einen Herzinfarkt (unter 5% der Fälle) sind Gefäßentzündungen (Vaskulitis), Embolien (in die Blutbahn verschleppte Thromben), seit der Geburt bestehende (kongenitale) Gefäßfehlbildungen sowie Gefäßkrämpfe, die durch Medikamente hervorgerufen werden können.
Faktoren, die für das Auftreten eines Herzinfarkt mitverantwortlich sein können, sind, neben körperlicher Anstrengung und seelischem Stress, die Tageszeit und das Vorbestehen einer instabilen Angina pectoris. Traten in der Krankengeschichte des Patienten bereits Angina pectoris-Beschwerden auf, also ein Engegefühl in der Brust, zum Teil mit Luftnot (Dyspnoe) und Leistungsminderung, beträgt sein Infarktrisiko 20%.
In den frühen Morgenstunden ist die Auftretenshäufigkeit (Inzidenz) für einen Herzinfarkt erhöht, da das Blut zu dieser Zeit vermehrt zur Thrombenbildung (Gefäßverschlussbildung) neigt.
In 70% der Fälle ist die linke Herzhälfte von einem Infarkt betroffen. Sie ist größer und muskelstärker als die rechte Hälfte und benötigt somit auch mehr Sauerstoff. Man klassifiziert den Myokardinfarkt des Weiteren in einen transmuralen und
nicht-transmuralen Infarkt.
Beim transmuralen Herzinfarkt sind mehr als 50% der Wanddicke des Herzmuskels vom Zelluntergang betroffen und mit sichtbaren Veränderungen im Echokardiogramm (EKG) verbunden, beim nicht-transmuralen Herzinfarkt ist die Zellschädigung auf die Innenschicht der Herzwand begrenzt und es findet sich kein Korrelat im EKG.
Der Herzmuskelanteil, der durch Infarkt funktionslos wird, ist von der Lokalisation des Gefäßverschlusses abhängig. Liegt die Enge bzw. der Verschluss des Gefäßes am Gefäßstamm, so werden weite Areale des Herzmuskels unterversorgt und es resultiert eine ausgedehnte Infarktzone mit hohem Funktionsverlust.
Je länger die Ischämiezeit (Zeit, in der der Herzmuskel mit Sauerstoff minderversorgt ist) andauert, umso ausgeprägter sind der Prozess des Zelluntergangs und desto schwerwiegender die Beeinträchtigung der Herzleistung.
Lesen Sie mehr zum Thema unter: Ursachen eines Herzinfarktes
Welche Rolle spielt der Blutdruck hinsichtlich eines Herzinfarkts?
Die arterielle Hypertonie (also ein hoher Blutdruck) ist in der Bevölkerung von Industrienationen eine weit verbreitete Erkrankung. Durch den hohen Blutdruck kann es innerhalb der Gefäße zu Verwirbelungen kommen. Dies begünstigt eine Ablagerung verschiedener Stoffe an der Gefäßwand. Die Ablagerungen führen dazu, dass wiederum mehr Verwirbelungen auftreten und sich noch mehr Stoffe ablagern. Es liegt gewissermaßen ein Teufelskreis vor, denn die Stoffe engen das Gefäß ein und führen wiederum zu höheren Blutdruckwerten, die nach und nach das Herz immer stärker belasten. Besonders gefährlich im Hinblick auf einen Herzinfarkt sind diese Ablagerungen, wenn sie in den Herzkranzgefäßen auftreten. Diese Gefäße sind dafür zuständig, die Herzmuskulatur mit Sauerstoff und anderen Nährstoffen zu versorgen. Eine Einengung kann dazu führen, dass mit der Zeit zu wenig Blut mit Nährstoffen an den Herzmuskelzellen ankommt. Daraus folgen Schäden bis hin zum Absterben der Zellen, die zu einem Herzinfarkt führen. Auch beim akuten Geschehen des Herzinfarktes kann der Blutdruck wichtige Hinweise geben. Durch den Infarkt kann das Herz so stark geschädigt sein, dass es nicht mehr genug Kraft für den Erhalt des Blutdruckes hat. Ein starker Abfall des Blutdruckes (oft einhergehend mit Schwindel oder Ohnmachtsanfällen) kann daher ein Zeichen für einen Herzinfarkt sein.
Herzinfarkt durch Stress?
Es ist schon seit längerem bekannt, dass anhaltender Stress sich schädlich auf das Herz-Kreislauf-System auswirken kann. Dahinter stecken mehrere Mechanismen. Zum einen erhöht chronischer Stress auf Dauer den Blutdruck und den Puls. Gerade hohe Blutdruckwerte erhöhen das Risiko, einen Herzinfarkt zu erleiden.
Zusätzlich produziert der Körper bei Stress mehr weiße Blutzellen. Diese sollen in Stresssituationen vor allem dem Immunsystem helfen, sich gegen körperfremde Stoffe zu wehren. Die weißen Blutkörperchen haben aber nicht nur positive Effekte auf den Körper. Gerade bei Personen, die schon an Atherosklerose (Verkalkung der Gefäße) leiden, bilden diese Blutzellen gerne zusätzliche Plaques und Ablagerungen im Inneren der Gefäße und führen so zu einer zusätzlichen Verengung.
Prophylaxe des Herzinfarkts
Wie kann man nun einen Herzinfarkt vorbeugen? Ein gesunder Lebensstil ist das Allerwichtigste. Das Rauchen ist mit einem dreifach erhöhten Herzinfarktrisiko verbunden. Es sollte schnellstmöglich beendet werden. Eine gesunde sogenannte “mediterrane” Ernährung ist sinnvoll. Dabei sollte wenig tierisches Fett und Fleisch gegessen werden. Lieber sollten pflanzliche Öle und viel Gemüse sowie Obst verzehrt werden. Regelmäßig sportliche Betätigung kann das Risiko eines Myokardinfarkts senken. Wer an Risikofaktoren wie Diabetes mellitus oder Bluthochdruck leidet, sollte unter strenger Kontrolle die Werte im Normbereich halten.
Lesen Sie mehr zum Thema: Wie kann man einen Herzinfarkt vorbeugen?
Herzinfarktrisiko - wie kann man es selbst einschätzen?
Ihr persönliches Herzinfarktrisiko sollten Sie in erster Linie von Ihrem behandelnden Hausarzt oder Kardiologen (Herzspezialisten) abschätzen lassen. Dennoch gibt es vor allem im Internet die Möglichkeit, eine eigene Risikoberechnung durchzuführen.
Die verschiedenen Websites berechnen das Risiko aufgrund verschiedener Daten. Dazu gehört das eigene Lebensalter, denn je älter jemand wird, desto höher wird das Risiko, einen Herzinfarkt zu erleiden. Des Weiteren spielt der Blutdruck eine große Rolle. Je höher die Blutdruckwerte, desto wahrscheinlicher wird ein Herzinfarkt. Auch das Geschlecht ist ein wichtiger Faktor in der Risikoabschätzung, denn gerade in jüngeren Jahren haben Männer ein höheres Herzinfarktrisiko als Frauen. Die Blutfettwerte spielen ebenfalls eine wichtige Rolle. HDL und LDL (beides sind Cholesterinwerte) sind wichtige Parameter. Ein hoher HDL Wert wirkt sich positiv aus das Herz-Kreislauf-System aus, hohes LDL hat negative Wirkungen. Zudem erhöhen Diabetes und aktives Rauchen das Risiko, einen Herzinfarkt zu erleiden. Die meisten Rechner fragen auch nach der Familiengeschichte (also ob ein Verwandter bereits einen Herzinfarkt erlitten hat), da Herzerkrankungen oftmals auch eine genetische Komponente haben.
Verlauf und Prognose
Verlauf eines Herzinfarkts

Das Infarktgeschehen gliedert sich in folgende krankhafte Veränderung am Herzmuskel:
- Phase der frühen Unterversorgung des Herzmuskels
Die Zellen erhalten weniger Energie, als sie für ihre Funktion der Herzkontraktion (Zusammenziehen des Herzens zur Beförderung des Blutes in den Körper), benötigen. Die Kontraktionskraft des Herzens sinkt. - Phase des Zelluntergangs
Die Minderversorgung der Zellen führt zu ihrem Absterben. - Phase der Vernarbung
Das Myokard (Muskelzellen) beginnt schon in der frühen Phase des Herzinfarktes einen Umbau der linken Herzkammer, welcher als Remodeling bezeichnet wird.
Die Wanddicke des Herzmuskels nimmt an der Infarktstelle ab, so dass sich die Herzkammer hier weitet und auch im Gesamten ihre ursprüngliche Form verändert. Bedingt durch den Untergang der Muskelzellen steigt die Wandspannung des Herzens an, wodurch die Ausweitung der Herzkammer verstärkt wird. Gleichzeitig erhöht sich der Sauerstoffverbrauch des noch intakten Herzmuskelgewebes.
Dauer eines Herzinfarktes
Da sich ein Herzinfarkt bei jeder Person anders abspielt, lässt sich die genaue Dauer nicht vorhersagen. Zeichen wie Übelkeit und Erbrechen, die sehr unspezifische Symptome sind, können bereits Wochen oder Tage vor einem Herzinfarkt auftreten. Allerdings lässt sich damit nicht der Zeitpunkt, zu dem der Herzinfarkt stattfindet, bestimmen. Wenn Symptome, wie Brustschmerzen und eine Enge im Brustkorb über mehr als 5 Minuten anhalten, ist der Herzinfarkt eine wahrscheinliche Diagnose, deshalb sollte bei solchen Anzeichen unverzüglich ein Notarzt gerufen werden. Es ist durchaus möglich, dass die Symptome über mehr als 30 Minuten andauern, sofern die Person in der Zwischenzeit nicht fachgerecht versorgt wird.
Komplikationen eines Herzinfarkts
Die Komplikationen nach einem Herzinfarkt sind vielfältig und hängen fast immer damit zusammen, wie schnell die betroffene Person nach dem Infarkt behandelt wird. In der Folge eines Herzinfarktes kommt es oftmals zu einer Pumpschwäche (Insuffizienz) des Herzens. Liegt ein besonders schwerer Herzinfarkt vor, kann die betroffene Person auch für längere Zeit im Koma liegen. Dabei werden viele Medikamente verabreicht, zudem ist die Person beatmet. Dadurch entstehen Komplikationen wie Infektionen, die bis zu einer Lungenentzündung führen können. Außerdem muss mit einer langen Rehabilitationszeit gerechnet werden. Weiterhin kann es zu Komplikationen wie Leistungsminderung, verminderte Belastbarkeit, Müdigkeit, etc. kommen.
Die Komplikationen werden eingeteilt in Früh und Spätkomplikationen.
Zu den ersten zählen alle Ereignisse, die in den ersten 48 Stunden auftreten. Es handelt sich um den gefährlichsten Zeitraum, 40% überleben den ersten Tag nach einem Infarkt nicht. Zu den Frühkomplikationen zählt die Linksherzinsuffizienz, bei der bis zu 20% der linken Kammer von dem Infarkt betroffen sind und absterben. Sind mehr als 40% betroffen, resuliert daraus zumeist ein kardiogener (herzbedingter) Schock, der zu 90% tödlich endet. Es kommt dabei zum Blutdruckabfall und Pumpversagen des Herzens. Eine weitere Komplikation sind Herzrhythmusstörungen. Dazu zählen zusätzliche Kontraktionen der Kammer, die das Risiko für ein Kammerflimmern erhöhen. Das Kammerflimmern tritt häufig innerhalb von vier Stunden nach dem Mykardinfarkt auf und führt bei 80% der Patienten zum Tod.
Zu den Spätkomplikationen zählen:
- arterielle Embolien
- Herzbeutelentzündung
- Herzwandaneurysma (Aussackungen der Herzwand)
- Herzinsuffizienz
- Arrythmien
Herzrhythmusstörungen nach einem Herzinfarkt
Ein Herzinfarkt entsteht dadurch, dass Herzmuskelzellen nicht ausreichend mit Blut und anderen Nährstoffen versorgt werden. Dies ist oft der Fall, wenn die Herzkranzgefäße verstopft sind. Durch die Minderversorgung sterben Herzmuskelzellen ab. Das Signal, welches die Herzmuskelzellen dazu anregt, sich zusammenzuziehen, wird von Zelle zu Zelle und über feine Nervenbündel weitergegeben. Durch den Zelluntergang können Unterbrechungen in dieser Reizweiterleitung entstehen. Dies führt dazu, dass das Herz nicht mehr koordiniert schlägt. Der Rhythmus gerät durcheinander. Diese Herzrhythmusstörungen können auch nach der akuten Situation des Infarktes anhalten. Sie sind allerdings medikamentös therapierbar.
Prognose eines Herzinfarkts

Leider versterben immer noch sehr viele (knapp 40%) am ersten Tag nach dem Herzinfarkt. Ohne eine Revaskulaisierung im Krankenhaus sterben noch einmal 15%. Somit steigt das Risiko, an einem Herzinfarkt innerhalb des ersten Monats zu sterben, auf etwa 50%.
In den ersten zwei Jahren nach der Entlassung erleiden 5-10% aller Betroffenen einen plötzlichen Herztod.
Die Langzeitprognose ist von mehreren Faktoren abhängig. Zum einen von der Größe des Infarktareals und der Ischämiezeichen (Brustenge und EKG-Zeichen) und zum anderen von den Herzrhythmusstörungen und der Zahl der betroffenen Gefäße.
Auch das Fortbestehen von Risikofaktoren ist ein wichtiger Faktor.
Zu diesen Risikofaktoren zählen:
- LDL-Cholesterinerhöhung
- Bluthochdruck
- Rauchen
- Diabetes mellitus
- Alter (über 45 Jahren bei Männer und über 55 Jahren bei Frauen)
Wenn es möglich ist, müssen die oben genannten Risikofaktoren unter Kontrolle gebracht werden, um die Prognose ein wenig zu verbessern.
Lesen Sie mehr zum Thema unter: Prognose eines Herzinfarkts
Weitere Informationen
Weitere Informationen zum Thema Herzinfarkt finden Sie auf unseren Seiten:
- Diagnose Herzinfarkt
- Durchblutungsstörung Herz
- Herzinfarkt vorbeugen
- Therapie Herzinfarkt
- Rehabilitation Herzinfarkt
- Prognose Herzinfarkt
- Symptome Herzinfarkt
- Ursache Herzinfarkt
- Herzinfarkt bei Frauen
- Herzinfarkt Stent
- Herzinfarkt Folgen
- Herzmuskulatur
- Schmerzen in der Brust
- Brustschmerzen rechts
- Angina Pectoris Symptome
- Angina Pectoris Ursachen
- Blutplättchen
- MRT Herz
- Epikard
- Herzrhythmusstörungen im Liegen
- Herzschwäche EKG
- Stechen in der rechten Brust
Alle Themen, die zum Bereich Innere Medizin veröffentlicht wurden, finden Sie unter:


