Ursachen für rissige Haut gibt es viele. Dazu zählen zum Beispiel Kälte und Wind, Neurodermitis, übermäßige Beanspruchung oder Kontaktekzeme. Schutz vor dem Auslöser und das Pflegen der Haut können erstmal Abhilfe schaffen.
Symptome rissiger Haut
Rissige Haut tritt sehr häufig an Körperregionen auf, die zum Austrocknen neigen, wie beispielsweise die Hände und Füße. Diese Hautregionen haben eine verringerte Anzahl an Talgdrüsen.
Hier kommt es in der trockenen Haut zu sehr kleinen Einrissen, die bei weiterem Austrocknen größer werden und sich entzünden können. Dann verursachen sie bei dem Betroffenen unangenehme Schmerzen. Es kann zusätzlich ein Spannungsgefühl auftreten.
Die Haut fühlt sich häufig sehr rau an und kann einen Juckreiz auslösen. Wenn trockene Haut stark juckt, kann ein Ekzem vorliegen. Außerdem kann es zu Schuppenbildung kommen.
Durch gute Pflege oder Vermeidung der Auslöser kann der Hautzustand oft bereits deutlich verbessert werden. Manchmal muss jedoch eine genaue ärztliche Diagnose erfolgen, um optimale Therapiemöglichkeiten wählen zu können.
Wenn Ihre rissige Haut daher u.a. folgende Merkmale aufweist, sollten Sie unbedingt einen Hautarzt aufsuchen:
- Schmerzen, starker Juckreiz, intensive Rötung
- Entzündung
- Begleitsymptome (z.B. Haarausfall, Nagelverfärbung etc.)
- Allgemeines Krankheitsgefühl
Um mögliche Ursachen der rissigen Haut zu klären, kann der Hautarzt verschiedene Untersuchungen durchführen. Neben der Inspektion, kann eine ausführliche Befragung (Anamnese) Aufschluss bringen. Zusätzlich können unter Umständen kleine Gewebeentnahmen (Biopsie) oder diverse Allergietests zum Einsatz kommen.
Ursachen einer rissigen Haut
Rissige Haut hat zahlreiche Ursachen. Neben äußeren Faktoren, können verschiedene Hautkrankheiten zu rissiger Haut führen.
1. Kälte und Wind
Gesunde Haut besitzt einen hauchdünnen, natürlichen Schutzfilm, den sogenannten „Hydro-Lipid-Mantel“, bestehend aus Talg, Schweiß und anderen Stoffwechselprodukten. Er überzieht die gesamte Hautoberfläche und verhindert Austrocknung, sowie die Besiedlung mit unerwünschten Keimen. Kalte Winterluft schädigt den Hydro-Lipid-Mantel und die Haut verliert wertvolle Feuchtigkeit.
Bei unter 8 Grad Celsius, stellen Talgdrüsen zudem ihre Aktivität ein. Zusätzlich, entzieht warme und trockene Heizungsluft der Haut Feuchtigkeit, so dass es schnell zur trockenen und rissigen Haut kommt. Insbesondere an ungeschützten Stellen, wie Gesicht und Händen, bilden sich leicht rissige Stellen.
2. Übermäßige Beanspruchung
Insbesondere unsere Hände werden in vielen Situationen beansprucht. Starke Putzmittel, Chemikalien, Seifen und vor allem übermäßiges Händewaschen, können zu rissigen Händen führen. So beschleunigt forciertes Reinigen der Hände mit z.B. Bürste und Waschsalz zwar die Entfernung von Schmutz, belastet jedoch unsere Haut unnötig stark. Zudem führen herkömmliche Seifen bei zu häufiger Verwendung zur Quellung der Hornschicht und Auswaschen der Fette und anderer Schutzstoffe, so dass die Haut leicht trocken und rissig wird.
3. Kontaktekzem
Gummihandschuhe, Kosmetik, Latex, Putzmittel, Metalle, Seife, Lösungsmittel usw. können sogenannte „allergische Kontaktekzeme“ verursachen. Bei dieser äußerst häufigen Hauterkrankung, lösen einzelne Substanzen eine allergische Reaktion vom Typ IV („verzögerter Typ“) aus. Betroffene leiden unter rissiger, schuppiger und geröteter Haut, sowie Juckreiz. Während der akuten Phase, können zudem kleine Bläschen oder Knötchen beobachtet werden. Besonders häufig betroffen, sind z.B. Friseure oder Reinigungskräfte, da sie im beruflichen Alltag oft mit allergieauslösenden Substanzen, wie Färbe- oder Putzmittel, in Kontakt geraten.
4. Neurodermitis/ atopisches Ekzem
Neurodermitis, oft auch atopisches Ekzem genannt, ist gekennzeichnet durch extrem trockene und gerötete Haut, verbunden mit starkem Juckreiz. Unzureichende Pflege bzw. Therapie können dazu führen, dass die Haut rissig wird. Im schlimmsten Fall, können betroffene Stellen sogar aufplatzen und bluten! Meisten erkranken Patienten bereits im Säugling- oder Kleinkindalter („Milchschorf“) und durchleben einen schubartigen Krankheitsverlauf. Aktuell, gibt es noch keine ausreichenden Erklärungen zur genauen Krankheitsentstehung. Allergische Reaktionen scheinen jedoch eine wichtige Rolle zu spielen. So können verschiedene Substanzen oder Situationen (Pollen, Tierhaare, Stress, Wetterwechsel, Reinigungsmittel etc.) einen „Schub“ der Krankheit provozieren. Zudem tritt Neurodermitis gehäuft gemeinsam mit Erkrankungen wie Asthma bronchiale oder Pollenallergie auf. Insgesamt kann das atopische Ekzem für Betroffene äußerst quälend sein, da neben der trockenen und rissigen Haut, ein mitunter extremer Juckreiz (lat. Pruritus) vorhanden ist. Beugeseiten der Arme und Beine, Gesicht, Nacken und Hals zählen zu den besonders befallenden Körperregionen.
Da bei Neurodermitis, der natürliche Schutzmantel gestört ist, kann die Haut unter Umständen äußerst anfällig für verschiedene Infektionen mit krankheitserregenden Keimen sein. Diese sogenannten „Superinfektionen“ zählen zu den bedeutsamsten Komplikationen der Erkrankung.
5. Fußpilz
Fußpilz (Fußmykose) ist die häufigste Pilzerkrankung in unseren Breitengraden. In Schwimmbädern, Gemeinschaftsduschen, Saunen oder Umkleideräumen infizieren sich Betroffene ausgesprochen leicht und schnell mit der lästigen Erkrankung. Rötungen, leichter Juckreiz und Schuppung markieren den Beginn des Fußpilzes. Im Verlauf, bilden sich Risse in den Zehenzwischenräumen, gefolgt von Bläschenbildung und großflächiger Ablösung der Haut. Manchmal, können sich besagte Pilze auch auf den Handinnenflächen ausbreiten und dort zu rissiger Haut führen (Handmykose). Häufiges Tragen von synthetischen Schutzhandschuhen oder Feuchtarbeit mit den Händen wirken begünstigend für die Krankheitsentstehung.
Behandlung rissiger Haut
In Anlehnung an die verschiedenen Ursachen rissiger Haut, richtet sich die Therapie jeweils an die zugrunde liegende Ursache.
1. Kälteschutz
Schützen Sie empfindliche Körperpartien vor Wind und Kälte, um rissiger Haut vorzubeugen. Insbesondere Gesicht und Hände sind besonders anfällig! Wärmende Handschuhe, sowie konsequente Hautpflege mit rückfettenden Cremes wappnen Ihre Haut vor kalter Winterluft. Luftbefeuchter oder feuchte Handtücher auf der Heizung, haben einen positiven Effekt auf die trockene Heizungsluft.
2. Beanspruchte Haut pflegen
Unsere Haut muss im Alltag und Beruf vielen Belastungen trotzen. Durch gezielte Pflege kann ihre Regenerationsfähigkeit jedoch unterstützt und rissige Haut vermieden werden. Verwenden Sie zum Händewaschen idealerweise lauwarmes Wasser und milde, ph-neutrale Seife. Wenn Sie z.B. im medizinischen Bereich arbeiten und sehr häufiges Händewaschen ein absolutes Muss darstellt, sollten Sie regelmäßig rückfettende Handlotionen verwenden. Damit Ihre Hände nicht in direkten Kontakt mit z.B. scharfen Putzmitteln gelangen, empfiehlt es sich Schutzhandschuhe zu tragen.
3. Kontaktekzeme behandeln
Beste Therapie bei Kontaktekzemen ist die konsequente Vermeidung der auslösenden Substanzen, da eine Hyposensibilisierung („Allergietherapie“), wie z.B. bei Heuschnupfen, nicht möglich ist. Schonende Hautreinigung und reichhaltige, fettige Cremes können bei rissiger Haut im Rahmen des Ekzems helfen. Wenn neben rissigen Stellen, auch Entzündungen bestehen, können zudem entzündungshemmende Salben hilfreich sein um die verlorengegangene Hautbarriere wieder aufzubauen. In besonders akuten Fällen, kann auch über den Einsatz von kortisonhaltigen Präparaten nachgedacht werden.
Lesen Sie mehr zu diesem Thema: Behandlung von Ekzem
4. Neurodermitis in den Griff bekommen
Heutzutage, stehen Neurodermitis Patienten zahlreiche Therapieansätze zur Verfügung. Was letztendlich jedem Einzelnen hilft, kann individuell äußerst verschieden sein. Grundsätzlich, sollten immer die Hauptauslöser beseitigt bzw. vermieden werden. Gute Hautpflege, wie z.B. Urea-haltige Cremes und Salben, schonende Reinigung und konsequente Rückfettung der rissigen Hautstellen sind in jedem Fall als sinnvoll zu erachten. Weiterhin empfinden viele Betroffene Badetherapien als wohltuend. Während besonders schlimmen Phasen oder Entzündungen der rissigen Haut, können Kortisonsalben zum Einsatz kommen. Manchmal ist es sogar nötig, eine interne medikamentöse Therapie mit z.B. Steroiden, Calcium oder antiallergischen Substanzen zu beginnen. Neben den genannten schulmedizinischen Maßnahmen, existieren eine Vielzahl an naturheilkundlichen und homöopathischen Therapieprinzipien.
Lesen Sie mehr zu diesem Thema unter: Behandlung von Neurodermitis
5. Fußpilz bekämpfen
In fast allen Fällen, helfen bei Fußpilz spezielle, sogenannte antimykotische Salben und Cremes. Diese Anti-Fußpilz-Salben sind in jeder Apotheke rezeptfrei erhältlich und müssen mehrmals täglich auf betroffene Stellen aufgetragen werden. Bei seltenen, sehr ausgeprägten Fällen müssen zusätzlich antimykotische Tabletten eingenommen werden.
Lesen Sie mehr zu diesem Thema unter: Therapie von Fußpilz
Prognose von rissiger Haut
Letztendlich variiert die Prognose von rissiger Haut abhängig von der Ursache. Durch konsequente Meidung auslösender Faktoren, verbessert sich die Hautqualität in den meisten Fällen deutlich.
Neurodermitis hingegen, kann nicht selten für viele Betroffene zu einer lebenslangen Belastung und Herausforderung werden. Komplizierte Verläufe sind leider keine Seltenheit und fordern unsere moderne Medizin jeden Tag heraus. Glücklicherweise, ist die Erkrankung Gegenstand vieler intensiver Forschungen, so dass sich die Prognose stetig verbessert.
Prophylaxe rissiger Haut
Frei nach dem Motto „So gründlich wie nötig und so schonend wie möglich“ sollte die Reinigung unserer Haut erfolgen, um rissigen Stellen vorzubeugen.
Regelmäßige, individuell abgestimmte Pflege bildet einen weiteren wichtigen Pfeiler in der Prophylaxe. Wichtig ist zudem, die Haut nicht mit zu vielen Produkten gleichzeitig zu „überpflegen“, da so z.B. Kontaktekzeme entstehen können.
Wenn Sie zu rissiger Haut neigen, dürfen Sie nicht zögern Ihren Hautarzt aufzusuchen. Er wird Ihnen gerne wertvolle Tipps zur Vorbeugung oder Behandlung geben können.
Anatomisches zur Haut
Insgesamt besteht unsere Haut aus drei Schichten: Unterhaut (lat. Subcutis), Lederhaut (lat. Corium, Dermis) und Oberhaut (lat. Epidermis).
In der tiefsten Schicht, der Unterhaut, findet man hauptsächlich Fett- und Bindegewebe. Es stellt die bedeutendste Energiereserve dar und erfüllt wichtige Aufgaben in der Wärmeregulation des Körpers.
Die bindegewebige Lederhaut bildet die mittlere Schicht und lässt sich in Netzschicht (lat. Stratum reticulare) und Zapfenschicht (lat. Stratum papillare) einteilen. Ihre Zusammensetzung ist maßgeblich dafür entscheidend, ob unsere Haut glatt, frisch, faltig, trocken oder gar rissig aussieht. Neben Blutgefäßen, Talg- und Schweißdrüsen, sind dort zahlreiche Sinnesrezeptoren ansässig. Sie vermitteln wichtige Funktionen, wie Berührung, Tastsinn, Schmerz und Temperaturempfinden. Die Epidermis befindet sich an der Hautoberfläche und lässt sich in 5 Zonen (Stratum basale, Str. spinosum, Str. granulosum, Str. lucidum und Str. corneum) einteilen. Im Wesentlichen bildet sie die eigentliche Schutzbarriere gegenüber der Umwelt.
Abbildung Haut
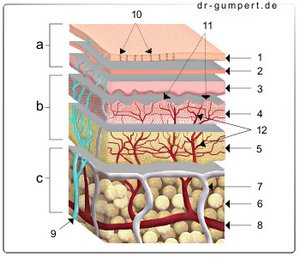
a - Oberhaut (1. - 3.) - Epidermis
b - Lederhaut (4. - 5.) - Dermis
c - Unterhaut (6.) - Tela subcutanea
- Hornschicht - Stratum corneum
- Verhornende Schicht
(helle Schicht
und Körnerschicht) -
Stratum lucidum und
Stratum granulosum - Keimschicht (Stachelzellschicht
und Grundschicht) -
Stratum spinosum und
Stratum basale - Papillarschicht -
Stratum papillare - Netzschicht - Stratum reticularre
- Unterhaut - Tela subcutanea
- Lymphgefäß - Vas lymphaticum
- Arterie - Arteria
- Hautnerv - Nervus cutaneus
- Ausführungsgang einer Schweißdrüse -
Ductus sudorifer - Papillen der Lederhaut -
Papillae (dermidis) - Gefäßnetz der Lederhaut -
Plexus venosus subpapillaris
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Verwandte Themen
Folgende Artikel zum Thema Nagelbeschwerden könnte Sie auch interessieren:
