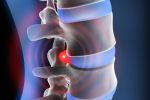
Um einen Bandscheibenvorfall zu diagnostizieren kann man verschiedene Untersuchungen und Tests durchführen. Zur Sicherung der Diagnose ist in der Regel die Anfertigung eines MRTs nötig. Spezielle Test und allgemeine Information zum Thema Diagnose eines Bandscheibenvorfalls finden Sie im Folgenden laienverständlich erklärt.
Inhaltsverzeichnis
- Diagnose eines Bandscheibenvorfalls
- Definition Bandscheibenvorfall
- Einleitung
- Diagnose
- Diagnose mit MRT
- Diagnose ohne MRT
- Diagnose durch Röntgen
- Tests zur Diagnose
- Diagnose beim Bandscheibenvorfall in der Lendenwirbelsäule
- Diagnose beim Bandscheibenvorfall in der Halswirbelsäule
- Welcher Arzt kann einen Bandscheibenvorfall diagnostizieren?
- Weitere Informationen zum Thema Diagnose eines Bandscheibenvorfalls
Diagnose eines Bandscheibenvorfalls
Definition Bandscheibenvorfall
Bei einem Bandscheibenvorfall handelt es sich um eine verschleißbedingte Erkrankung der Wirbelsäule. Durch jahrelange Fehl- oder Überbelastung verliert der gallertartige Ring der Bandscheibe an Elastizität und kann sich dadurch verlagern.
Einleitung
Obwohl die meisten Menschen, die an anhaltenden Rückenschmerzen leiden, von einem Bandscheibenvorfall ausgehen, zeigt sich im klinischen Alltag, dass der Bandscheibenprolaps eine eher seltene Ursache für starke Rückenschmerzen darstellt. Ein Bandscheibenvorfall ruft in vielen Fällen sogar keinerlei Schmerzen hervor.
Personen, die durch langjährige Fehl- oder Überbelastung einen Bandscheibenvorfall entwickeln, bemerken unter Umständen Empfindungsstörungen wie Taubheit oder Kribbeln und eine zunehmende Muskelschwäche. Darüber hinaus kann es auch zur Entstehung von Schmerzen im betroffenen Wirbelsäulensegment kommen.
Personen, die eine entsprechende Symptomatik beobachten, sollten dringend zeitnah einen Facharzt aufsuchen. Beim Vorliegen eines Bandscheibenvorfalls können die Beschwerden nur nach einer ausführlichen Diagnose und der Einleitung geeigneter Behandlungsmaßnahmen gelindert werden.
Hier finden Sie weitere Informationen zu den Symptomen eines Bandscheibenvorfalls
Diagnose
Die Diagnose bei Verdacht auf das Vorliegen eines Bandscheibenvorfalls umfasst in der Regel mehrere Schritte. Vor allem das ausführliche Arzt-Patienten-Gespräch (kurz: Anamnese) kann dabei helfen die beim Betroffenen vorliegenden Beschwerden zu ordnen und eine erste Verdachtsdiagnose zu stellen. Während dieses Gesprächs sollte der betroffene Patient die Beschwerden so genau wie möglich beschreiben.
Bei der Diagnose eines Bandscheibenvorfalls spielen vor allem Schmerzen in einem oder mehreren Wirbelsäulensegmenten eine entscheidende Rolle. Je nach Ausprägung des Bandscheibenvorfalls können diese Schmerzen auch bis in die Arme, das Gesäß oder die Beine ausstrahlen. Darüber hinaus kann es im Zuge des Bandscheibenvorfalls durch eine Nervenwurzelkompression zur Entstehung von Empfindungsstörungen (beispielsweise Taubheit oder Kribbeln) kommen. Im fortgeschrittenen Stadium weisen viele der betroffenen Patienten zudem Einschränkungen der Muskelkraft (Muskelschwäche) auf. Je nach exakter Lokalisation des Bandscheibenvorfalls können sich die Beschwerden beim Husten oder Niesen verstärken.
Das Arzt-Patienten-Gespräch im Zuge der Diagnose bei einem Bandscheibenvorfall umfasst zudem Fragen bezüglich des Harn- und Stuhlverhaltens. Grund dafür ist die Tatsache, dass es bei einem tiefen Bandscheibenvorfall unter Umständen zu Störungen beim Wasserlassen (sogenannte Harninkontinenz) oder Stuhlgang (sogenannte Stuhlinkontinenz) kommen kann. Diese Beschwerden gehen häufig mit ausgeprägten Empfindungsstörungen im Bereich des Anus und/oder der Genitalien einher. Zudem können Einschränkungen der Sensibilität auf der Innenseite der Oberschenkel auftreten.
Im Anschluss an das Arzt-Patienten-Gespräch findet eine orientierende körperliche Untersuchung statt. Bei dieser Untersuchung werden vor allem die Muskelkraft, Sensibilität und Reflexe geprüft. Darüber hinaus umfasst die Diagnose bei Verdacht auf das Vorliegen von einem tiefen Bandscheibenvorfall verschiedene Übungen, welche die Funktionalität der Kennmuskeln der wichtigsten Wirbelsäulensegmente prüfen. Bei Patienten, die problemlos auf den Zehen und Hacken laufen können, kann eine Lähmung der relevanten Muskeln mit Hilfe dieser einfachen Diagnose-Methode bereits gezielt ausgeschlossen werden.
Sollte sich der Verdacht auf das Vorliegen von einem Bandscheibenvorfall während der körperlichen Untersuchung erhärten, muss die Diagnose fortgesetzt werden. Vor allem bildgebende Verfahren, die dazu geeignet sind, die Wirbelsäule mitsamt der Bandscheiben abzubilden, spielen bei der Diagnose von einem Bandscheibenvorfall eine entscheidende Rolle.
Die Anfertigung gewöhnlicher Röntgenaufnahmen ist in der Diagnose bei einem Bandscheibenvorfall wenig hilfreich. Zur genauen Diagnostik muss aus diesem Grund eine Computertomographie (CT) oder eine Magnetresonanztomographie des Bandscheibenvorfalls (MRT) veranlasst werden. Auf Grund der besseren Darstellung der Bandscheiben gilt die Magnetresonanztomographie in der Diagnose von einem Bandscheibenvorfall als bildgebendes Verfahren der ersten Wahl.
Da es bei einem fortgeschrittenen Bandscheibenvorfall häufig zu Beeinträchtigungen der Sensibilität und/oder Muskelkraft kommen kann, sollten die Diagnose-Maßnahmen bei Patienten mit entsprechender Symptomatik ausgeweitet werden. Vor allem die sogenannte Elektromyographie (EMG) und die Elektroneurographie (ENG) können dabei helfen zu ermitteln, ob Sensibilitätsstörungen und Lähmungserscheinungen mit einem Bandscheibenvorfall im Zusammenhang stehen.
Mit Hilfe der Elektromyographie kann der behandelnde Arzt messen, ob einzelne Muskeln über die dazugehörigen Nervenfasern elektrisch erregt werden. Durch die Elektroneurographie kann gegebenenfalls ermittelt werden, welche Nervenwurzel durch den Bandscheibenvorfall beeinträchtigt wird.
Diese Informationen sind im Zuge der Diagnose bei einem Bandscheibenvorfall vor allem für die Wahl der am besten geeigneten Behandlungsstrategie entscheidend. Darüber hinaus sollten verschiedene Infektionskrankheiten, die eine ähnliche Symptomatik wie ein Bandscheibenvorfall hervorrufen können, ausgeschlossen werden.
Weitere Informationen finden Sie auch auf unserer Seite "Wie kann man einen Bandscheibenvorfall erkennen?"
Diagnose mit MRT
Das MRT dient beim Verdacht auf einen Bandscheibenvorfall zur Diagnosesicherung, es das Mittel der Wahl für die Bildgebung beim Bandscheibenvorfall. Das MRT eignet sich besonders um Gewebestrukturen, Nerven und die Bandscheiben selbst darzustellen.
Es werden Bilder der verschiedenen Wirbelsäulensegmente erstellt um zu beurteilen, welcher Anteil betroffen ist.
Vorteilhaft ist, dass der Patient beim MRT keiner Strahlenbelastung ausgesetzt wird. Ein Nachteil ist jedoch, dass die Anfertigung eines MRTs lange dauert und man in dieser Zeit komplett still liegen muss. Ohne MRT lässt sich der Bandscheibenvorfall jedoch nicht sicher diagnostizieren, deswegen sollte beim Verdacht immer ein MRT angefertigt werden.
Weitere Informationen dazu finden Sie auf unserer Seite MRT bei einem Bandscheibenvorfall
Diagnose ohne MRT
Im Allgemeinen sollte davon ausgegangen werden, dass eine Computer- oder Magnetresonanztomographie zur Diagnose von einem Bandscheibenvorfall nur dann sinnvoll ist, wenn die Ergebnisse der orientierenden körperlichen Untersuchung die anfängliche Verdachtsdiagnose erhärten. Bei Patienten mit ausgeprägten Sensibilitätsausfällen und/oder Einschränkungen der Muskelkraft kann die Diagnose nicht ohne MRT gestellt werden. Grund dafür ist die Tatsache, dass ohne MRT weder die exakte Lage, noch die Ausprägung des Bandscheibenvorfalls ermittelt werden kann. Darüber hinaus kann eine Operationsindikation bei einer Diagnose ohne MRT nicht einwandfrei gestellt werden.
Diagnose durch Röntgen
Konventionelles Röntgen gilt in der Diagnose von einem Bandscheibenvorfall als ungeeignetes bildgebendes Verfahren. Durch das Röntgen in mehreren Ebenen können zwar die knöchernen Strukturen der Wirbelsäule ausreichend dargestellt werden, eine Beurteilung von Gewebsstrukturen oder Nervenfasern ist hingegen nicht möglich.
Aus diesem Grund muss die Diagnose von einem Bandscheibenvorfall bei auffälliger körperlicher Untersuchung die Durchführung einer Computertomographie (kurz: CT) oder einer Magnetresonanztomographie (kurz: MRT) beinhalten. Im Allgemeinen gilt die Magnetresonanztomographie als Mittel der ersten Wahl in der Diagnostik eines Bandscheibenvorfalls. Lediglich bei fragwürdigen Befunden, die im Zuge des Arzt-Patienten-Gesprächs und/oder der körperlichen Untersuchung ermittelt werden, kann das Röntgen sinnvoll sein.
Bei Personen, die beispielsweise unmittelbar nach einem Trauma über starke Rückenschmerzen klagen, können Brüche der knöchernen Wirbelsäulenstrukturen durch das Röntgen ausgeschlossen werden.
Tests zur Diagnose
Bei der Diagnose eines Bandscheibenvorfalls können verschiedene Tests durchgeführt werde. Der klassische Test zur Bestätigung der Diagnose „Bandscheibenvorfall“ sollte dabei Aussagen bezüglich der Sensibilität, der Reflexe und der Muskelkraft ermöglichen. Bereits während eines ausführlichen Arzt-Patienten-Gesprächs sollte anhand der beschriebenen Symptome abgegrenzt werden, welches Wirbelsegment ein möglicher Bandscheibenvorfall betreffen könnte.
Auf Grundlage dieser Informationen sollte anschließend während der körperlichen Untersuchung ein geeigneter Test durchgeführt werden. Zum Ausschluss möglicher Empfindungsstörungen muss der behandelnde Arzt beide Körperseiten zeitgleich bestreichen. Nimmt der betroffene Patient dabei auf beiden Körperhälften unterschiedliche Empfindungen wahr, gilt der Test als positiv. Im Anschluss daran muss die Muskelkraft der Extremitäten im Seitenvergleich geprüft werden. Während diesem Test übt der Arzt Druck auf die Extremitäten aus und bittet den Patienten beispielsweise, die Beine gegen diesen Druck anzuheben. Bei der Diagnose „fortgeschrittener Bandscheibenvorfall“ würde bei diesem Test eine Seitendifferenz auffallen.
Darüber hinaus können die klassischen Kennmuskeln bestimmter Wirbelsäulensegmente mit Hilfe des sogenannten Zehen- und Hackengangs geprüft werden. Bei einem Patienten, der problemlos auf Zehen und Hacken laufen kann, kann eine Muskellähmung ausgeschlossen werden. Sollte sich der Verdacht auf das Vorliegen eines Bandscheibenvorfalls durch einen dieser Tests erhärten, so muss die Diagnose gegebenenfalls durch bildgebende Verfahren ergänzt werden.
Wegweisend ist auch der Lasègue-Test: Dazu liegt der Patient ausgestreckt auf dem Rücken und der Arzt beginnt das gestreckte Bein langsam im Hüftgelenk zu beugen. Kann der Test ab ca. 70-80° Beugung aufgrund starker einschießender Schmerzen im Bein nicht mehr fortgeführt werden kann, gilt er als positiv.
Weitere Informationen dazu finden Sie auf unserer Seite Funktionstest beim Bandscheibenvorfall
Diagnose beim Bandscheibenvorfall in der Lendenwirbelsäule
Personen, die vermuten an einem Bandscheibenvorfall der Lendenwirbelsäule (LWS) zu leiden, sollten zeitnah einen Facharzt aufsuchen. Nur durch eine ausführliche Diagnose und Einleitung geeigneter Behandlungsmaßnahmen können Komplikationen vermieden werden. Gerade bei einem tiefen Bandscheibenvorfall im Bereich der LWS kann es durch Schädigung der Nervenwurzeln zur Entstehung einer Harn- und/oder Stuhlinkontinenz kommen.
Auch bei Verdacht auf das Vorliegen von einem Bandscheibenvorfall im Bereich der LWS beginnt die eigentliche Diagnose mit einer ausführlichen Anamnese. Personen, die an einem Bandscheibenvorfall der LWS leiden, beschreiben typischerweise Sensibilitätsstörungen (Taubheit und/oder Kribbeln) im Bereich des Gesäßes und der Ober- und Unterschenkel. Die exakte Ausdehnung dieser Sensibilitätsstörungen kann einen ersten Hinweis darauf geben, in welchem Wirbelsäulensegment der Bandscheibenvorfall vorliegt.
Darüber hinaus kann die Muskelkraft im Bereich der Beine bei einem fortgeschrittenen Bandscheibenvorfall der LWS deutlich eingeschränkt sein. Auch die Fähigkeit auf den Hacken und Zehenspitzen zu laufen ist ein wichtiges Kriterium in der Diagnose von einem Bandscheibenvorfall der LWS. Betroffenen Personen ist dies auf Grund der eingeschränkten Muskelkraft unter Umständen nicht mehr problemlos möglich.
Sollte sich der Verdacht auf das Vorliegen von einem Bandscheibenvorfall im Bereich der LWS erhärten, so sollte die Diagnose mit bildgebenden Verfahren (beispielsweise einer Magnetresonanztomographie) gesichert werden.
Weitere Informationen dazu finden Sie auf unserer Seite über den Bandscheibenvorfall der LWS
Diagnose beim Bandscheibenvorfall in der Halswirbelsäule
Die Diagnose eines Bandscheibenvorfalls der Halswirbelsäule (HWS) umfasst mehrere Schritte. Schon während des umfangreichen Arzt-Patienten-Gesprächs (Anamnese) können die vom Betroffenen beschriebenen Beschwerden eine erste Verdachtsdiagnose begründen.
Personen, die einen Bandscheibenvorfall im Bereich der HWS vorweisen, leiden häufig unter Empfindungsstörungen an den Armen. Bei einem fortgeschrittenen Bandscheibenvorfall der HWS, der mit einer deutlichen Kompression der Nervenwurzel einhergeht, kann zudem die Muskelkraft eingeschränkt sein.
Um die Diagnose „Bandscheibenvorfall der HWS“ sichern zu können, muss an das Arzt-Patienten-Gespräch eine orientierende körperliche Untersuchung angeschlossen werden. Der Facharzt überprüft die Sensibilität, indem er beide Arme im Seitenvergleich bestreicht. Bei einer Seitendifferenz der Empfiindungswahrnehmung kann von einem Bandscheibenvorfall ausgegangen werden. Darüber hinaus umfasst die Diagnose die Überprüfung der Wirbelsegment-spezifischen Reflexe und der Muskelkraft. Sollte sich die Verdachtsdiagnose während der körperlichen Untersuchung erhärten, sollten bildgebende Verfahren veranlasst werden.
Lesen Sie mehr dazu auf unserer Seite Bandscheibenvorfall der HWS
Welcher Arzt kann einen Bandscheibenvorfall diagnostizieren?
Ein Bandscheibenvorfall ist in der Regel ein Fall für einen Orthopäden. Dieser ist auf alle Erkrankungen des Bewegungsapparates spezialisiert und betrachtet den Bandscheibenvorfall vor allem von der klinischen Seite. So kann er in der körperlichen Untersuchung spezielle Tests machen, die Hinweise auf den Bandscheibenvorfall geben. Der Orthopäde kann daher den Verdacht auf einen Bandscheibenvorfall diagnostizieren. Endgültig beweisend ist jedoch meist ein MRT, welches den Bandscheibenvorfall bildlich aufzeigt.
Weitere Informationen zum Thema Diagnose eines Bandscheibenvorfalls
Weitere Informationen zum Thema Diagnose eines Bandscheibenvorfalls finden Sie hier:
- Wie kann man einen Bandscheibenvorfall erkennen?
- MRT bei einem Bandscheibenvorfall
- Funktionstest beim Bandscheibenvorfall
Weitere allgemeine Informationen zum Thema Bandscheibenvorfall finden Sie hier:
Eine Übersicht aller Themen aus der Orthopädie finden Sie unter Orthopädie A-Z.