Das Rückenmark ist der untere Teil des zentralen Nervensystems (ZNS), der innerhalb des Wirbelkanals verläuft und für die motorische (Bewegungen) und sensible (Empfindungen) Versorgung des Rumpfes, der Extremitäten (Arme und Beine) und auch des Halses zuständig ist; das Rückenmark verbindet also das Gehirn mit dem peripheren Nervensystem. Dies bewerkstelligen 31 Paar segmental angeordnete Spinalnerven (Rückenmarksnerven). Die Rückenmarkshäute (Meningen) und der von ihnen begrenzte, nervenwassergefüllte Liquorraum umgeben das Rückenmark und gehen fließend in Häute und Liquorräume des Gehirns über.
Rückenmark
Synonyme
Rückenmarksnerven, Spinalnerven
Medizinisch: Medulla spinalis (Medulla = lat. Mark, spinal = lat. dornig, dornartig, zum Rückgrat bzw. zum Rückenmark gehörend), Myelon (= griech. Mark),
Englisch: spinal cord
Definition
Das Rückenmark ist der untere Teil des zentralen Nervensystems (ZNS), der innerhalb des Wirbelkanals verläuft und für die motorische (Bewegungen) und sensible (Empfindungen) Versorgung des Rumpfes, der Extremitäten (Arme und Beine) und auch des Halses zuständig ist; es verbindet also das Gehirn mit dem peripheren Nervensystem.
Dies bewerkstelligen 31 Paar segmental angeordnete Spinalnerven (Rückenmarksnerven). Die Rückenmarkshäute (Meningen) und der von ihnen begrenzte, nervenwassergefüllte Liquorraum umgeben das Rückenmark und gehen fließend in Häute und Liquorräume des Gehirns über.
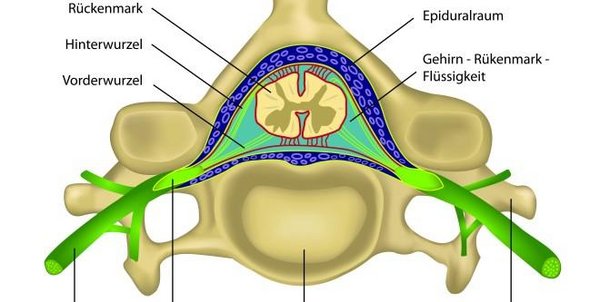
Abbildung Rückenmark
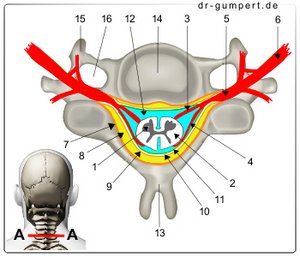
1. + 2. Rückenmark -
Medulla spinalis
- Graue Rückenmarksubstanz -
Substantia grisea - Weiße Rückenmarksubstanz -
Substantia alba - Vordere Wurzel - Radix anterior
- Hintere Wurzel - Radix posterior
- Spinalganglion -
Ganglion sensorium - Rückenmarknerv - N. spinalis
- Knochenhaut - Periosteum
- Epiduralraum -
Spatium epidurale - Harte Rückenmarkhaut -
Dura mater spinalis - Subduralspalt -
Spatium subdurale - Spinnwebenhaut -
Arachnoidea mater spinalis - Hirnwasserraum -
Spatium subarachnoideum - Dornfortsatz -
Processus spinosus - Wirbelkörper -
Foramen vertebrale - Querfortsatz -
Processus costiformis - Querfortsatzloch -
Foramen transversarium
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Lage des Rückenmarkes
Nach oben (kranial, = Richtung Schädel) hin geht das Rückenmark über das verlängerte Mark (Medulla oblongata) direkt in das Gehirn als dem oberen Teil des zentralen Nervensystems über (so dass es anatomisch gewissermaßen als eine „Verlängerung des Gehirns“ betrachtet werden kann), nämlich zwischen dem großen Hinterhauptsloch (Foramen occipitale magnum) als unterem Schädelausgang, und dem obersten Halswirbel (Atlas), wo der knöcherne Schädel in die Wirbelsäule übergeht.
Von hier setzt sich das Rückenmark durch den gesamten Wirbelkanal bis auf die Höhe des 1. oder 2. Lendenwirbels fort. Beim Erwachsenen erreicht es so eine Länge von etwa 45 cm bei einen Durchmesser von 10 – 14 mm. Das Rückenmark läuft spitz in den sog. Conus medullaris aus, der wiederum in einen dünnen Endfaden (Filum terminale) übergeht. Unterhalb des 2. Lendenwirbels finden sich nur noch Nervenfaserbündel (der unteren Spinalnerven); diese nennt man Cauda equina (Pferdeschweif).
Die Rückenmarkshäute mit dem Nervenwasser setzen sich allerdings noch etwas tiefer fort in den sog. Duralsack (von lat. Dura mater = harte Hirnhaut), weshalb man an dieser Stelle gut Nervenwasser (Liquor) entnehmen kann, ohne befürchten zu müssen, das Rückenmark zu verletzen. (Da dieser Bereich der Lumbal-, also Lendenwirbelbereich ist, wird von der Nervenwasser-Entnahme als der Lumbalpunktion gesprochen. Meist wird diese auf Höhe des 3./4. Lendenwirbels durchgeführt).
Nervenwasser (Liquor) wird zur Liquordiagnostik entnommen um Erkrankungen des Nervenwassers oder Gehirns aufzuspüren.
Weitere Informationen erhalten Sie auch unter unserem Thema: Liquordiagnostik.
In dieser Höhe wird ebenfalls die sogenannte Spinalanästhesie (Anästhesie) (Rückenmarksspritze) durchgeführt.
Befestigt und aufgehängt ist das Rückenmark im Wirbelkanal außer durch die seitlich abgehenden Spinalnervenpaare rechts und links an den sogenannten „gezahnten Bändern“, den Ligamenta denticulata. Zur genauen anatomischen Beschreibung inklusive der Rückenmarkshäute siehe auch Inhalt des Wirbelkanals (Thema folgt).
Gliederung
Das Rückenmark ist ein symmetrisches, also in zwei gleichartige Hälften geteiltes (=bilaterales) Reflexorgan und weist im Gegensatz zum Gehirn einen relativ ursprünglichen und einfachen Aufbau auf, der in seinen verschiedenen Abschnitten prinzipiell gleichartig aussieht. Analog zur Wirbelsäule kann man es unterteilen in das
- Hals- oder Zervikalmark (auf Höhe des 1.-7. Halswirbels)
- Brust- oder Thorakalmark (auf Höhe des 1.-12. Brustwirbels)
- Lenden- oder Lumbalmark (auf Höhe des 1.-5. Lendenwirbels)
- Kreuz- oder Sakralmark (auf Höhe des Kreuzbeins)
Ein bei anderen Wirbeltieren noch vorhandenes Steiß- oder Kokzygealmark ist beim Menschen rudimentär, d.h. es ist nur noch die funktionslose Anlage vorhanden.
Vom Rückenmark gehen links und rechts jeweils symmetrisch Nervenwurzelpaare aus, die Spinalnerven (Nervi spinales). Diese ziehen gleichmäßig auf jeder Seite durch die Zwischenwirbellöcher (Foramen intervertebralis), welche von zwei übereinander liegenden Wirbeln rechts und links der Wirbelkörper gebildet werden. In diesem kurzen Abschnitt werden sie Spinalnervenwurzeln (Radix spinalis) genannt, weil sie noch unterscheidbar aus einem vorderen (motorischen = für die Muskulatur) und einem hinteren (sensiblen = für das Gefühl) Anteil bestehen.
Abbildung Wirbelsäule und Rückenmark
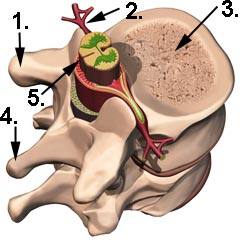
- Querfortsatz
- abgehender Nerv (Spinalnerv)
- Wirbelkörper
- Dornfortsatz
- Rückenmark
Erst nach dem Verlassen der Zwischenwirbellöcher vereinigen sich die beiden Wurzelanteile zum eigentlichen Spinalnerven, der in die Peripherie des Körpers zieht.
Damit ist die Spinalwurzel sowohl Leitstelle für zwei grundsätzlich verschiedene Qualitäten als auch für zwei verschiedene Leitungsrichtungen: gefühlter Input von außen wird von der Peripherie zur Zentrale (Rückenmark und Gehirn) hin geleitet – und gleichzeitig Bewegungsaufforderungen von der Zentrale weg an die Muskulatur, in die Peripherie.
Die beiden Qualitäten (motorische und sensible Anteile) bleiben im Nerven natürlich erhalten, sie sind lediglich nicht mehr voneinander unterscheidbar und verlaufen als ein gemeinsames „Kabel“.
Da sie durch die fetthaltigen Nervenscheiden (Myelinscheiden) elektrisch isoliert sind, kommen sie sich nicht gegenseitig in die Quere.
Lageentwicklung
Bei Säuglingen füllt das Rückenmark den Wirbelkanal noch bis zu den unteren Lendenwirbeln aus, beim Kind reicht es bis zum 4. Lendenwirbel. Dies muss bei der Entnahme von Nervenwasser berücksichtigt werden; man muss dann weiter unten in den Wirbelkanal hineingehen, um das Rückenmark nicht zu gefährden.
In den folgenden Lebensjahren verlagert sich das Rückenmark immer weiter nach oben, da es ja am Gehirn „befestigt“ ist, aber langsamer wächst als die Wirbelsäule. Diesen „Aufstieg“ des Rückenmarks nennt man medizinisch Ascensus medullae spinalis.
Ursprünglich während der Embryonalentwicklung liegt ein Nervensegment dem zugehörigen Wirbel gegenüber. Die Spinalnerven sind daher gezwungen, durch die knöchernen Strukturen mitzuwachsen; deshalb müssen sie mit zunehmendem Alter immer steiler herabziehen: ihr Verlauf im Wirbelkanal wird nach unten hin immer steiler und schräger.
Beim Erwachsenen fällt daher die Höhe des Rückenmarkssegments nur noch im oberen Halsmark ungefähr mit der Austrittsstelle des zugehörigen Nervenpaars zusammen. Die den unteren Teilen des Rückenmarks entspringenden Spinalnerven werden durch das „Hochziehen“ des Rückenmarks zur besagten Cauda equina, den Pferdeschweif, zusammengedrückt. Dieser Entwicklungsprozess ist mit dem 12. Lebensjahr abgeschlossen.
Feinbau
Der derbe Rückenmarksstrang zeigt an seiner Vorderseite (ventral oder anterior) einen tiefen Einschnitt, die Fissura mediana ventralis / anterior, in der die vordere Rückenmarksarterie (A. spinalis anterior) verläuft, und auf seiner Rückseite (dorsal oder posterior) eine seichtere Furche, den sog. Sulcus medianus dorsalis / posterior.
Diese Furche setzt sich zum innern hin in eine feine Scheidewand, ein sog. Septum (Septum medianum dorsale), fort. Der vordere Einschnitt und die hintere Scheidewand teilen das Rückenmark in zwei spiegelbildliche Hälften.
Betrachtet man einen Querschnitt des Rückenmarks, so ist mit dem bloßen Auge (= makroskopisch) die innenliegende, schmetterlingsförmige graue Substanz zu erkennen, die sich deutlich jeweils in ein vorderes und ein hinteres „Horn“ gliedert.
Von ihr kann man die sie umgebende, faserhaltige weiße Substanz (Substantia alba) abgrenzen, die außen liegt. Die Ausprägung dieser Schmetterlingsfigur gestaltet sich je nach Lokalisation unterschiedlich. Sowohl auf Höhe des Brust- als auch auf Höhe des Lendenabschnitts des Rückenmarks findet man in der grauen Substanz auf jeder Seite außer dem Vorder- und dem Hinterhorn noch ein zwischen beiden gelegenes, kleines Seitenhorn.
In der Mitte verläuft der Zentralkanal (canalis centralis), im Querschnitt nur als winziges Löchlein sichtbar; er ist mit Nervenwasser gefüllt und stellt den inneren Liquorraum des Rückenmarks dar.
Bei der Betrachtung eines Längsschnittes sieht man auch, dass das Rückenmark an diesen Stellen dicker ist als im übrigen Verlauf, da hier die Nervenwurzeln austreten, die die Arme und Beine versorgen müssen – es sind also hier mehr Nervenfasern und auch mehr Nervenzellkörper notwendig.
Diese Verdickungen nennt man auch Intumeszenzen (Intumescentia cervicalis im Halsmark bzw. lumbosacralis im Lendenbereich).
Das Vorderhorn (Cornu anterius) der grauen Rückenmarkssubstanz ist breit und enthält Nervenzellkörper, deren Fortsätze (Axone) zur Muskulatur ziehen (sog. Motoneurone).
Sie bilden damit den Ursprung des vorderen, motorischen (also der Bewegung dienenden) Teils der Spinalnervenwurzel, die seitlich aus dem Rückenmark herauszieht.
Das Hinterhorn dagegen ist lang und schmal und bildet die Eintrittsstelle für den hinteren, sensiblen Teil der Spinalnervenwurzeln, die in der Peripherie entstandene, „gefühlte“ Informationen hoch zum Gehirn leiten (z.B. Schmerz, Temperatur, Tastsinn). Deren Nervenzellkörper allerdings liegen im sog. Spinalganglion, welches sich außerhalb des Rückenmarks (jedoch noch im Wirbelkanal) befindet.
Dennoch liegen im Hinterhorn Zellkörper, und zwar diejenigen der langen Vorder- und Seitenstränge der weißen Substanz, die sog. Strangzellen (s.u.)
Das Seitenhorn enthält vegetative Nervenzellen (Neurone) des Sympathicus (im Brust- und Lendenmark) und des Parasympathicus (im Sakralmark).
Diese „Hörner“ stellen sich nur im Querschnitt als „Hörner“ dar („Schmetterlingsflügel“); man findet sie – in unterschiedlicher Ausprägung – im gesamten Rückenmark, egal wo man dieses querschneidet. Deshalb sind es dreidimensional betrachtet eigentlich Säulen, und es wird von ihnen auch als Säulen oder Leisten (Columnae) gesprochen. Die Vorderhorn-Säule nennt man daher Columna anterior, die Hinterhorn-Säule Columna posterior und die Seitenhorn-Säule Columna lateralis.
Diese „Säulen“ wiederum darf man sich nicht als überall gleich starke Stränge vorstellen, die von oben nach unten zusammenhängend das ganze Rückenmark durchziehen, denn eigentlich bestehen sie aus aneinander gelagerten Zellgruppen, meistens fünf.
Diese Zellgrüppchen bilden kurze Säulen, die sich über mehrere Segmente, also Rückenmarksetagen, erstrecken können.
Man nennt sie auch Kerngebiete (Kerne = Nuklei). Die Zellen einer solchen Zellgruppe sind dann jedes Mal für einen Muskel zuständig. Wenn sich z. B. eine Zellgruppe über drei Segmente erstreckt, so verlassen ihre Fortsätze (Axone) das Rückenmark durch drei vordere Wurzeln.
Nachdem sie ausgetreten sind, lagern sie sich später wieder zu einem Nerven zusammen, der zu einem Muskel zieht. Dies nennt man dann einen peripheren Nerven.
Wird ein peripherer Nerv beschädigt, kommt es zu einer peripheren Lähmung, das bedeutet, dass ein Muskel ganz ausfällt.
Wird dagegen eine Nervenwurzel beschädigt, kommt es zu einer radikulären Lähmung ( Radix = Wurzel), d.h. es fallen Teile verschiedener Muskeln aus. (siehe auch Wurzelsyndrom).
Im Bereich der Arme und Beine lagern sich die austretenden Spinalnerven zu Nervengeflechten zusammen, den sog. Plexus.
Den Hautbereich, der von den Nervenfasern eines Segmentes versorgt wird, bezeichnen wir als Dermatom.
Die Muskelfasern, die von den Nervenfasern eines Segmentes versorgt werden, heißen dementsprechend Myotom.
Hierbei muss man sich in Erinnerung rufen, dass nicht ein Segment einen Muskel versorgt, sondern „verschiedene Muskeln unter Umständen jeweils ein bisschen“.
Schlussendlich laufen direkt um den Zentralkanal herum noch Nervenfasern, die die beiden symmetrischen Hälften des Rückenmarks miteinander verbinden (Kommissurenfasern; Commissura grisea), so dass die eine Hälfte des Rückenmarks weiß, was die andere jeweils macht.
Dieser Abgleich ist für Gleichgewichtsprozesse und andere notwendig. Sie gehören auch zum sogenannten Eigenapparat des Rückenmarks. Dieser besteht aus Nervenzellen und ihren Fasern, die nur innerhalb des Rückenmarks miteinander kommunizieren und Prozesse ermöglichen, die ablaufen können, ohne die zentrale Verschaltung über das Gehirn zu beanspruchen; hierzu gehören z.B. die Eigenreflexe des Rückenmarks.
Erkrankungen des Rückenmarks
Grundsätzlich muss man dazu sagen, dass das Muster der Ausfälle, das entsteht, davon abhängt, wo genau im Rückenmark eine Schädigung vorliegt.
Auch ohne eine bildgebende Diagnostik wie das CT ( Computertomografie) oder das MRT (Magnetresonanztomografie) kann man anhand des klinischen Bildes aufgrund der einzelnen Versorgungsbereiche der einzelnen Segmente schon sehr richtunggebende Aussagen diesbezüglich machen.
Häufige Erkrankungen des Rückenmarks
- Entwicklungsstörungen des Rückenmarks:
- Verletzungen:
- Querschnittssyndrom
- HWS-Schleudertrauma
- Bandscheibenvorfall
- Spinalkanal-Stenose
- Spinalis-anterior-Syndrom (Verschluss der vorderen Rückenmarksarterie)
- Tumoren im Rückenmark
- Poliomyelitis (Kinderlähmung)
Bandscheibenvorfall
Bei einem Bandscheibenvorfall kommt es zu einem Austritt der Gallertmasse der Bandscheibe. Diese Gallertmasse kann in den Wirbelkanal vorfallen und das Rückenmark bedrängen.
Wird der Druck zu groß, kann es zu Schmerzen, Gefühlsstörungen, Lähmungen und vollständigem Funktionsverlust kommen.
Weitere Informationen zu diese Thema erhalten Sie unter: Bandscheibenvorfall.
HWS-Schleudertrauma
Bei einem HWS-Schleudertrauma kommt es häufig durch plötzliche und unerwartete Gewalteinwirkungen auf den Kopf zu Schädigungen der Halswirbelsäule und der umgebenden Muskulatur.
Durch “das Schleudern des Kopfes” versucht die Halsmuskulatur den Kopf abzufangen, wird jedoch aufgrund der Gewalteinwirkung mit den Kräften überfordert.
Weitere Informationen zu diese Thema erhalten Sie unter:
Brown-Sequard-Syndrom
Das beeindruckendste Beispiel für die Komplexität eines Musters an Ausfällen stellt eine Halbseitenschädigung des Rückenmarks mit der Leitungsunterbrechung einer Rückenmarkshälfte in einem Segmentbereich dar, das sog. Brown-Séquard-Syndrom, auch bezeichnet als „dissoziierte Empfindungsstörung“.
Weitere Informationen zum Thema Rückenmark
Weitere Themen, die für Sie von Interesse sein könnten:
- Graue Substanz
- Weiße Substanz
- Tractus spinobulbaris (Aufsteigende Rückenmarksbahn)
- Tractus spinothalamicus (Aufsteigende Rückenmarksbahn)
- Nervenzelle
- Nervensystem
- Entzündung Rückenmark
- Meningitis (Hirnhautentzündung)
- Herpes-Enzephalitis (Gehirnentzündung)
- Virusenzephalitis
- Spinalkanalstenose
- Nervenschaden
- Nervenschmerzen
Weitere Informationen zur Thema Anatomie finden Sie unter: Anatomie A-Z.