Ziel einer Spinalanästhesie (SPA) operative Eingriffe schmerzfrei durchführen zu können ohne den gesamten Patienten zu betäuben. Die Spinalanästhesie ist in der Regel ein sehr sicheres Verfahren.
Inhaltsverzeichnis
- Einsatzbereiche
- Spinalanästhesie bei der Geburt
- Spinalanästhesie beim Kaiserschnitt
- Wie wird eine Spinalanästhesie durchgeführt?
- Dauer einer Spinalanästhesie
- Nüchternheit
- Braucht man einen Blasenkatheter?
- Dosierung
- Gibt es Alternativen zur Spinalanästhesie?
- Spinalanästhesie vs. PDA
- Spinalanästhesie vs. Vollnarkose
- Wie schmerzhaft ist eine Spinalanästhesie?
- Komplikationen
- Welche Schmerzen habe ich danach?
- Kopfschmerzen
- Rückenschmerzen
- Spätfolgen
- Kontraindikationen
- Weitere Informationen
Spinalanästhesie
Definition Spinalanästhesie
Die Spinalanästhesie (SPA) zählt zu den Regionalanästhesien und dient dazu, in bestimmten Körperregionen die Schmerzwahrnehmung aufzuheben. Die Spinalanästhesie kommt vor allem dann zur Anwendung, wenn in dieser Körperregion operiert werden soll.
Lesen Sie mehr zum Thema: Leitungsanästhesie
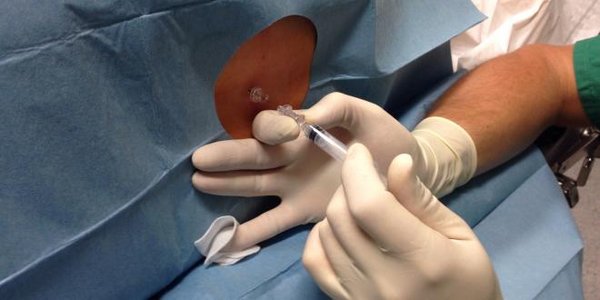
Bei der Spinalanästhesie wird das Betäubungsmittel (das sog. Lokalanästhetikum) mittels einer Nadel in direkter Nähe zur Wirbelsäule gespritzt. Anatomisch bezeichnet man die genaue Lokalisation als Spinalraum. Dieser Raum erstreckt sich über die Länge der gesamten Wirbelsäule und beinhaltet auch das Nervenwasser (Liquor). Der Bereich, in dem die Schmerzempfindung ausgeschaltet wird, hängt dabei von der anatomischen Einstichstelle am Rücken ab: Für die Ausschaltung des Schmerzempfindens im Bereich des Unterbauchs ist eine Injektion in Höhe der (mittleren) Brustwirbelsäule und für die Betäubung der Beine eine Injektion im Bereich der Lendenwirbelsäule notwendig.
Einsatzbereiche
Die Spinalanästhesie wird bevorzugt in der Orthopädie und Gynäkologie eingesetzt. Aber auch urologische Eingriffe (Urologie) können mittels SPA durchgeführt werden.
Häufig durchgeführte Operationen unter Verwendung einer Spinalanästhesie sind vor allem:
- Operationen an den unteren Extremitäten
- Operationen im Hüftbereich
- Operationen in der Leistenregion
- Operationen im Bereich des Unterbauchs
- Kaiserschnitt und natürliche Geburt
- Operationen an Harnröhre und Harnblase
Spinalanästhesie bei der Geburt
Die Spinalanästhesie spielt bei der Geburt eine immer größere Rolle und löst die PDA zunehmend ab. Dabei dient die Spinalanästhesie der Schmerzlinderung bei der Geburt oder vor einem Kaiserschnitt. Ihr Vorteil gegenüber der Vollnarkose ist, dass die Patientinnen auch während des Kaiserschnitts wach sind. Dies wird oft von den werdenden Müttern gewünscht, da sie nur ungern den Geburtsvorgang verschlafen wollen und ihr Kind unmittelbar nach der Geburt im Arm halten wollen.
Das Setzen der Spinalanästhesie gilt im Vergleich zur PDA als weniger schmerzhaft, weil eine dünne Nadel eingeführt wird. Tritt die Wirkung der Spinalanästhesie ein, so spüren die Patientinnen weder ihren Unterbauch noch ihre Beine. Außerdem ist der Muskeltonus gesenkt, sodass die Beine nicht willentlich bewegt werden können. Das empfinden manche Patientinnen zunächst als sehr ungewohnt und unangenehm. Jedoch lässt die Wirkung wenige Stunden nach der Anästhesie wieder nach und die Sensibilität kehrt allmählich zurück. Zusammengefasst ist die Spinalanästhesie zurzeit die wohl am meisten sinnvolle nicht-invasive Betäubung bei einer Geburt, da sie zusätzlich mit relativ wenigen Risiken verbunden ist.
Spinalanästhesie beim Kaiserschnitt
Da die Spinalanästhesie eine weit verbreitete Narkosemethode bei Eingriffen am Unterbauch oder der Leistenregion darstellt, ist auch der Eingriff Kaiserschnitt in Deutschland eine gängige Indikation, um die Schmerzfreiheit der Patientin mittels Spinalanästhesie sicher zu stellen. Zusammen mit der Periduralanästhesie (PDA) stellt sie das meist verwendete Narkoseverfahren beim Kaiserschnitt dar. Dabei wird sowohl der geplante Kaiserschnitt als auch der sogenannte eilige Kaiserschnitt, bei dem das Kind innerhalb einer halben Stunde auf die Welt gebracht werden sollte, häufig in Spinalanästhesie durchgeführt. Nur der Notfall-Kaiserschnitt mit eventueller Bedrohung des Lebens von Kind oder Mutter stellt wegen der meist schnelleren Operationsbereitschaft eine Indikation zur Vollnarkose dar.
Die Spinalanästhesie beim Kaiserschnitt bietet im Vergleich zu anderen Narkoseverfahren einige Vorteile. Aufgrund der Technik dieses Verfahrens treten die Wirkungen Schmerzfreiheit und Muskelrelaxation, sprich Erschlaffung der Muskeln, schneller ein als bei der PDA oder der Vollnarkose. Außerdem sind sie stärker ausgeprägt, was weniger Komplikationen bedeutet. Zusätzlich lässt sich die Tiefe der Spinalanästhesie sehr gut auch über das OP-Ende hinaus steuern und man benötigt weniger Lokalanästhetikum als bei einer PDA.
Daneben kommen bei der speziellen Anwendung während eines Kaiserschnitts weitere Vorteile zum Tragen. Zum einen bekommt die Mutter die Geburt des eigenen Kindes mit. Dies mag sich zweitrangig anhören, doch für die meisten Frauen stellt die Geburt einen der wichtigsten und beeindruckendsten Momente ihres Lebens dar. Das 9 Monate lange Warten kommt zu einem Schluss und für die Mutter-Kind-Bindung ist das erste Mal, wenn die Mutter ihr Kind im Arm hält, ein Schlüsselmoment. Außerdem bekommt das Kind keine belastenden Dosen an Narkosemedikamenten verabreicht. Nicht zu unterschätzen ist die Tatsache, dass bei regionalen Narkoseverfahren wie der Spinalanästhesie die Wahrscheinlichkeit, dass Komplikationen bei Kind oder Mutter auftreten, geringer ist als bei der Allgemeinanästhesie. Dies liegt an den geringen Mengen systemisch wirkender Medikamente und nicht zuletzt daran, dass die Patientin wach ist, selbstständig atmet und die körpereigenen Schutzreflexe vorhanden sind. Insgesamt stellt die Spinalanästhesie so ein beliebtes beim Kaiserschnitt eingesetztes Verfahren der Narkose dar. In aller Regel verläuft die Anästhesie problemlos und bietet gute Schmerzfreiheit bei weniger Nebenwirkungen und Komplikationen.
Lesen Sie mehr zum Thema: Spinalanästhesie beim Kaiserschnitt
Wie wird eine Spinalanästhesie durchgeführt?
Die Anlage einer Spinalanästhesie geschieht in der Regel kurz vor der Operation. Für die Punktion kann der Patient sowohl eine liegende, als auch eine sitzende Position einnehmen. Hierbei wird der Patient gebeten, einen sog. „Katzenbuckel“ zu machen, den Rücken also möglichst stark zu krümmen; Hierdurch soll der Abstand zwischen den einzelnen Wirbelkörpern vergrößert werden.
Um die Punktionsstelle steril zu machen, wird ein Desinfektionsmittels auf den Rücken gesprüht. Das Ertasten der Wirbelkörper ermöglicht es dem Arzt, die korrekte Einstichstelle am Rücken aufzufinden. Vor dem Einstechen der Punktionsnadel wird das entsprechende Hautareal mit einer wesentlich dünneren Nadel örtlich betäubt. Somit wird die Anlage der Spinalanäshtesie in der Regel nicht als schmerzhaft empfunden.
Die Punktionsnadel wird wenige Zentimeter unter das Hautniveau bis in den Spinalraum vorgeschoben. Hierhin wird das Lokalanästhetikum, also das Medikament, welches die Schmerzfreiheit bewirkt, gespritzt.
Im Gegensatz zum Einbringen eines für längere Zeit verbleibenden Katheters, spricht man bei dieser Technik vom sog. „Single-Shot“. Das Einbringen eines solchen dünnen Plastikkatheters, wie es bei der Anlage eines Periduaralkathetrers der Fall ist, dient dazu, bei längeren operativen Eingriffen das Lokalanästhetikum kontinuierlich zuzuführen. Ein weiterer Vorteil im Vergleich zum Singelshot ist, dass durch die kontinuierliche Gabe des Medikaments auch in den Tagen nach der OP, Schmerzfreiheit gewährleistet ist.
Insgesamt dauert die Anlage einer der Spinalanästhesie meist nicht länger als zehn Minuten.
Der Zeitraum von der Injektion des Lokalanästhetikums bis zum Wirkungseintritt dauert nur einige Minuten. Um zu überprüfen, ob die Spinalanästhesie korrekt wirkt, wird der Patient gebeten, einen Kältereiz zu beurteilen. Dieser wird normalerweise durch das Besprühen der Beine mit Desinfektionsmittel gesetzt. Da Temperaturempfindung und Schmerzempfinden durch die Lokalanästhesie gleichermaßen ausgeschaltet werden, bedeutet ein Nicht-Empfinden des Kältereizes automatisch, dass diese Region auch schmerzunempfindlich ist.
Bei der Kombination von Spinalanästhesie und Vollnarkose wird zunächst die SPA durchgeführt, weil der Patient dem Arzt so Auskunft über das Temperaturempfinden bei einem Kältereiz geben kann.
Dauer einer Spinalanästhesie
Bei routinierter Durchführung dauert die Anlage einer Spinalanästhesie nur einige Minuten. Die Wirkung der Narkose setzt nach dem Einspritzen des Lokalanästhetikum und möglicherweise eines Opioid dann direkt ein und macht sich zunächst durch ein Wärmegefühl in Beinen und Gesäß bemerkbar.
Die Dauer der Spinalanästhesie an sich ist in erster Linie von der Wahl der Medikamente abhängig, welche in den Liquorraum, in dem sich Rückenmark und Spinalnerven befindet, eingebracht werden. Diese wiederum richten sich nach der Dauer des Eingriffs, in welchem Rahmen die Spinalanästhesie durchgeführt wird und kann variiert werden. So hat der Anästhesist die Möglichkeit, die entsprechenden Körperpartien für 1,5 bis zu über 3 Stunden zu betäuben.
Nüchternheit
Nüchternheit des Patienten ist eine wichtige Voraussetzung für die Durchführung einer Spinalanästhesie. Hat der Patient 6 Stunden vor dem Eingriff etwas zu sich genommen sollte der Arzt in jedem Fall von einer Spinalanästhesie Abstand nehmen.
Der Grund hierfür ist, dass es immer zu Komplikationen während der Spinalanästhesie kommen kann und der Patient eine Narkose erhalten muss. Während einer Narkose sind einige Körperfunktionen heruntergefahren, so auch die Peristaltik im Verdauungstrakt. Außerdem ist der Schließmuskel zwischen Magen und Speiseröhre erschlafft, sodass Mageninhalt im Liegen zurück in die Speiseröhre gelangen kann. Dort kann die Magensäure Entzündungen verursachen.
Weiterhin kann der Magensaft über die Speiseröhre in die Luftröhre fließen. Da der Patient während einer Narkose nicht husten kann, fehlt dieser körpereigene Schutzreflex sodass die ätzende Magensäure mitsamt der Speisereste leicht die Lunge erreichen können. Auch hier sorgt der niedrige pH-Wert der Säure für Entzündungen. Bei nüchternen Patienten kommt eine solche postnarkotische Lungenentzündung nur in einem von 10000 Fällen vor. Bei Patienten, die vor der Narkose gegessen oder geraucht haben steigt die Wahrscheinlichkeit um ein vielfaches.
Braucht man einen Blasenkatheter?
Ob im Rahmen der Spinalanästhesie ein Blasenkatheter gelegt werden muss, ist hauptsächlich vom geplanten Eingriff und den Gewohnheiten der Ärzte abhängig. So ist die Anlage eines Blasenkatheters bei Kaiserschnitten beispielsweise sehr üblich, wohingegen bei orthopädischen oder unfallchirurgischen Eingriffen an der unteren Extremität häufig auf einen Katheter verzichtet werden kann. In jedem Fall wird das Legen des Blasenkatheters erst erfolgen, nachdem die Wirkung der Spinalanästhesie eingesetzt hat, sodass von der Anlage an sich kaum etwas spürbar sein dürfte.
Einen speziellen Fall bildet eine Komplikation der Spinalanästhesie - in einigen Fällen kann es als Nebenwirkung der Anästhesie nämlich zu einem Harnverhalt kommen. Zwar ist dieser üblicherweise innerhalb einiger Stunden bis weniger Tage reversibel, dennoch ist hier die vorübergehende Anlage eines Dauerkatheters nötig, um ein Entleeren der Harnblase zu ermöglichen.
Lesen Sie mehr zum Thema: Wie wird ein Harnverhalt behandelt
Dosierung
Eine einheitliche Dosierung für Spinalanästhesien gibt es nicht. Das liegt daran, dass jeder Mensch unterschiedlich auf die Medikamente reagiert. Dies kann an unterschiedlicher körperlicher Statur oder individuellen Reaktionsmustern liegen.
Jedoch sind Narkoseärzte sehr bestrebt, die Dosierung möglichst gering zu halten um gefährlichen Nebenwirkungen entgegenzuwirken. Die häufigst verwendeten Lokalanästhetika sind :
- Bupivacain (4-20 mg)
- Lidocain (50-75 mg)
- Ropivacain (10-15 mg)
Zusätzlich zu den Lokalanästhetika werden heute noch Opioide gegeben. Der Grund hierfür ist, dass man so bei geringerer Dosierung von Lokalanästhetika trotzdem eine länger anhaltende Schmerzlosigkeit erzielen kann. Typische Opioide bei Spinalanästhesien sind :
- Fentanyl (20-25 µg)
- Sufentanil (2,5-10 µg)
Gibt es Alternativen zur Spinalanästhesie?
Die Spinalanäshtsie ist in Durchführung und Wirkung der Periduralanästhesie eng verwandt. Alle Eingriffe, bei denen durch eine Spinalanästhesie Schmerzfreiheit erzielt wird, können auch mittels Periduralanästhesie durchgeführt werden.
Bei der Schmerztherapie in den Tagen nach der Operation ist jedoch bei der SPA das Risiko höher, einen Hirnwasserverlust zu erleiden. Auch die Gefahr, dass sich eine Infektion über das Rückenmark ausbreitet, ist höher. Deshalb sollte für die kontinuierliche Schmerztherapie eher eine Periduralanästhesie verwendet werden.
Alle Operationen und Untersuchungen, zu denen eine Spinalanästhesie genutzt werden kann, lassen sich, sofern keine speziellen Kontraindikationen bestehen, auch in Vollnarkose durchführen. Siehe auch: Narkose
Spinalanästhesie vs. PDA
Um beide Formen der Narkose vergleichen zu können muss man Vorgehen und erwünschte Wirkung betrachten. Beide Verfahren haben die Gemeinsamkeit, dass der Patient im Unterschied zu einer Vollnarkose noch wach ist. Dies hat den Vorteil, dass zum einen die gefährlichen Risiken einer Vollnarkose umgangen werden können und zum andern, dass der Patient leichter kooperieren kann.
Eine Spinalanästhesie ist bei leichteren Operationen in der unteren Körperhälfte indiziert. Man macht sich dabei zu nutze, dass der Patient nach einer solchen Narkose lokal keine Schmerzen mehr spürt und auch seine Muskulatur willkürlich nicht kontrahieren kann. Dies erleichtert die Operation ungemein und vermindert das Verletzungsrisiko des Patienten.
Die Periduralanästhesie hingegen ist ein gängiges Mittel in der Schmerztherapie. Abhängig von der Dosierung des Betäubungsmittels kann der Grad der Narkose beeinflusst werden. So werden bei geringen Konzentrationen des Anästhesie überwiegend dünne Nervenfasern blockiert, die für die Schmerzweiterleitung verantwortlich sind. Erst bei höheren Dosierungen kann der Arzt mit dieser Narkosetechnik eine vorübergehende Lähmung der Muskulatur erzielen. Der Grund hierfür ist, dass motorische Nervenfasern wesentlich dicker sind als sensorische.
Auch das Vorgehen an sich unterscheidet die Spinalanästhesie von der Periduralanästhesie. Bei einer Spinalanästhesie wird das Betäubungsmittel in das Nervenwasser ( Liquor) injiziert. Das Nervenwasser umgibt sämtliche Nervenfasern des Rückenmarks, sodass sich das Anästhetikum schnell verteilen kann und die Wirkung dementsprechend schnell einsetzt. Dies kann bereits in wenigen Minuten erfolgen.
Während man bei einer Spinalanästhesie die harte Hirnhaut ( Dura mater) durchstechen muss um an das Nervenwasser zu gelangen, gibt der Narkosearzt bei einer Periduralanästhesie das Betäubungsmittel in der sogenannten Periduralraum. Dieser umgibt die Dura mater und beinhaltet überwiegend Blutgefäße. Im Unterschied zur Spinalanästhesie erreicht die Narkose die Nervenfasern wesentlich langsamer, sodass der erwünschte Effekt erst verzögert einsetzt. In der Regel beträgt die Zeitspanne nicht länger als 15 Minuten. Außerdem erreicht der Arzt nur selten eine Lähmung der unteren Extremitäten, da diese Wirkung erst bei höher konzentrierten Anästhetika auftritt.
Viele weitere Informationen erhalten Sie unter unserem Thema: Periduralanästhesie
Spinalanästhesie vs. Vollnarkose
Oft werden Patienten bei Eingriffen in der unteren Körperhälfte diese beiden Arten der Narkose empfohlen. Doch für welche sollte er sich entscheiden? Beide Methoden haben Vor- und Nachteile die sich aus den unterschiedlichen Vorgehensweisen bei der Anästhesie ergeben.
Bei der Spinalanästhesie wird das Betäubungsmittel im Bereich der Lendenwirbelsäule in das Nervenwasser ( Liquor) gegeben. Dieses umfließt die Nervenfasern des Rückenmarks, sodass die Narkose rasch einsetzt und für lokale Schmerzfreiheit sowie Bewegungsunfähigkeit sorgt. Wichtig bei der Spinalanästhesie ist, dass der Patient vollkommen wach bleicht. Dies hat den Vorteil, dass der Patient gegebenenfalls während der Operation kooperieren und sein Befinden einfach mitteilen kann. Gleichzeitig ist dies aber auch ein Nachteil, da die meisten Patienten nur ungern eine Operation an ihrem eigenen Körper miterleben wollen. Dies kann in schweren Fällen zu psychischen Folgeschäden führen.
Bei der Vollnarkose bekommt der Patient von der Operation nichts mit. Bei dieser Methode wird dem Patienten vor dem Eingriff entweder intravenös oder über ein Gas in die Lunge ein Narkosemittel verabreicht. Dieses sorgt für Schmerzlosigkeit, Schlaf und einer Amnesie. Das heißt, dass der Patient alles was kurz nach der Operation war vergisst. Dies erleichtert vor allem ängstlichen Personen die Prozedur ungemein.
Da der Körper während einer Vollnarkose die Atmung stark verlangsamt, muss der Patient während der Operation beatmet werden. Dies erfolgt in der Regel über einen dünnen Schlauch ( Tubus), der über den Mund oder die Nase in die Luftröhre eingeführt wird. Oft wird vorher noch ein Mittel gegeben, welches den Kehlkopf entspannt. Dadurch wird Verletzungen an den Stimmbändern oder der oberen Atemwege vorgebeugt. Dennoch kann es bei einer Intubation Zahnfleisch, Zähne oder die Stimmbänder verletzt werden. Während der Operation überwacht der Narkosearzt durchgehend den Status der Narkose, sowie Puls, Blutdruck und Sauerstoffgehalt. Abhängig von der Situation kann er so mit verschiedenen Medikamenten auf Unregelmäßigkeiten reagieren. Kurz vor Ende des Eingriffs reduziert der Anästhesist die Betäubungsmittelgabe, sodass der Patient langsam aufwacht. Durch die Amnesie bekommt der Patient vom entfernen des Tubus und dem Operationssaal nichts mit.
Zusammenfassend ist die Spinalanästhesie die Variante, die mit weitaus weniger Komplikationen behaftet ist. Jedoch ist für viele Patienten der Umstand, dass sie bei einer Spinalanästhesie während des Eingriffs noch wach sind und die Operation so aktiv miterleben Grund genug, sich für eine Vollnarkose zu entscheiden.
Wie schmerzhaft ist eine Spinalanästhesie?
Da die Spinalanästhesie zu den rückenmarksnahen Narkoseverfahren gehört, ist sie anderen Methoden beim Vermeiden und Bekämpfen von Schmerzen überlegen. An der Einstichstelle am Rücken werden alle nach unten absteigenden Nervenfasern betäubt, sodass diese den Schmerz gar nicht mehr leiten können. Auch die motorischen Fasern werden gelähmt. So verspürt der Patient, obwohl er während des Eingriffes wach und bei vollem Bewusstsein ist, keinerlei Schmerzen.
Was natürlich leichte Schmerzen verursacht, ist der Einstich in den Rücken, der allerdings auch nach lokaler Betäubung durchgeführt wird. Sollten Schmerzen im betäubten Bereich während der Operation auftreten, kann der Anästhesist jederzeit eine nötige Dosis Betäubungsmittel nachspritzen. Wegen der direkten Zugänglichkeit der Nervenfasern tritt sehr schnell eine Wirkung ein und die Schmerzen nehmen wieder ab. Auch nach der Operation bietet die Spinalanästhesie eine überzeugende Schmerzfreiheit, da die Möglichkeit besteht nachzuspritzen.
Allerdings ist auch die Spinalanästhesie nicht gänzlich frei von Nebenwirkungen, die mitunter auch Schmerzen verursachen. Dazu gehören Rückenschmerzen sowie die seltenen sogenannten postspinalen Kopfschmerzen. Sollte es zu unerwünschten Wirkungen kommen, kann meist schnell entgegen gesteuert werden. Hinzu kommen die klassischen Risiken, die jeder invasive Eingriff mit sich bringt, wie zum Beispiel Infektion der Einstichstelle oder die Bildung von Blutergüssen. Hier kommen ebenfalls Schmerzen vor, die aber auch selbstlimitierend sind.
Einige Menschen stehen einer Regionalanästhesie skeptisch gegenüber, da sie sich nicht vorstellen können, wie man im wachen Zustand zum Beispiel eine Blinddarmoperation ohne Schmerzen erleben kann. Allgemein muss deshalb darauf hingewiesen werden, dass die Spinalanästhesie in den gewünschten Körperregionen unter der Punktion keine Schmerzen entstehen lassen kann. Studien haben sogar gezeigt, dass dieses Narkoseverfahren auch bei den postoperativen Schmerzen von Vorteil ist. Patienten haben über weniger Schmerzen nach dieser Art der Narkose im Vergleich zur Vollnarkose berichtet und konnten sich so schneller erholen.
So ist die Spinalanästhesie eine sichere und gut zu steuernde Methode, die bei vielen Eingriffen routinemäßig zum Einsatz kommt.
Komplikationen
Da bei einer Spinalanästhesie auch Nervenfasern gelähmt werden, die vegetative Funktionen im Körper steuern, kommt es hier üblich zu Problemen. Häufig können sich Blutgefäße der betäubten Körperpartien nicht mehr richtig kontrahieren, wodurch es zu einem Abfall des Blutdrucks kommt. Um dem entgegenzuwirken gibt der Narkosearzt mittels einer Infusion Flüssigkeit und verabreicht unterstützend gefäßkontrahierende Medikamente. Lässt die Narkosewirkung nach verschwindet dieses Problem aber wieder. Zusätzlich zur Hypotonie kann sich oft die Blase nicht richtig entleeren, sodass es zu einem Harnstau in der Blase kommen kann welcher das vorübergehende Legen eines Blasenkatheters erfordert.. Meistens erledigt sich dieses Problem mit der Zeit von selbst. Ebenso können Herzrhythmusstörungen, Übelkeit und Erbrechen auftreten.
Eine deutlich gefährlichere Komplikation ist die Blutung im Bereich des Wirbelkanals. Diese tritt häufiger bei Patienten mit Blutungsneigung auf oder nach blutverdünnender Medikamentengabe. Solche Blutungen können Hämatome bilden, welche die Nervenfasern komprimieren und so zu Druckschädigungen führen können. In extrem seltenen Fällen kann diese Komplikation sogar zur Querschnittslähmung führen.
Lesen Sie mehr zum Thema: Xarelto®
Wie bei allen invasiven Eingriffen kann es auch beim Nadelstich während einer Spinalanästhesie zu einer Infektion kommen. Tatsächlich stellen Infektionen bei der Spinalanästhesie jedoch eine Rarität dar.
Neurologsiche Komplikationen im Sinne einer Schädigung von Rückenmark oder Nerven sind – wenn auch gefürchtet – ebenfalls sehr selten.
Häufiger sind dagegen der recht unangenehme sogenannte postpunktionelle Kopfschmerz, sowie Rückenschmerzen nach der Punktion.
Lesen Sie mehr zum Thema: Spinalanästhesie Komplikationen
Welche Schmerzen habe ich danach?
Eine Spinalanästhesie bewirkt, abhängig von den verwendeten Anästhetika, eine Schmerzausschaltung in den Körperpartien auf Höhe der Punktionstelle und abwärts von ihr für eine Zeit von etwa 1,5 bis 6 Stunden. Lediglich die Empfindung von Druck, sowie die Bewegung der Körperpartien sollte noch intakt sein. Nichtsdestotrotz kann eine Spinalanästhesie auch schmerzhafte Nebenwirkungen nach sich ziehen.
Recht häufig treten unter anderem Rückenschmerzen nach der Anästhesie etwa auf Höhe der Punktion auf. Ein Ausstrahlen der Schmerzen in die Beine oder höhere Rückenpartien ist möglich. Diese können für einige Zeit anhalten, sind letztendlich jedoch selbstlimitierend – nach wenigen Tagen klingen die Schmerzen zumeist ab, ohne bleibende Beschwerden zu hinterlassen. In den meisten Fällen sind Rückenschmerzen nach der Spinalanästhesie also unbedenklich, sollten jedoch trotzdem bei der nächsten Visite erwähnt werden.
Eine weitere typische Komplikation nach der Spinalanästhesie sind Kopfschmerzen. Diese werden als postspinale oder postpunktionelle Kopfschmerzen bezeichnet und bessern sich ähnlich wie die postpunktionellen Rückenschmerzen in den meisten Fällen nach wenigen Tagen, ohne bleibende Schäden zu hinterlassen.
Kopfschmerzen
Kopfschmerzen nach einer Spinalanästhesie stellen leider ein typisches Problem der Prozedur dar. Unter Medizinern spricht man von postspinalen Kopfschmerzen, welche je nach Definition bei 0,5 - 18% der Patienten beschrieben werden und im Durchschnitt zwei Tage nach der Spinalanästhesie auftreten. Gehäuft leiden junge Frauen unter Kopfschmerzen.
Die Entstehung der Kopfschmerzen kann man sich mit den anatomischen Verhältnissen in der Wirbelsäule und um das Gehirn herum erklären. Bei der Spinalanästhesie wird die harte Hirnhaut (Dura mater), die auch das Rückenmark in der Wirbelsäule umkleidet, durchstochen. Innerhalb des Raumes, der von der harten Hirnhaut umgeben wird, befindet sich das Hirnwasser (Liquor). Nun kann es sein, dass bei der Punktion die Dura so verletzt wird, dass sie in den Tagen danach noch nicht verheilt ist. Wenn dann mehr Liquor austritt, als der Körper produziert, sinkt der Druck im Liquorraum ab. Es kommt zum Liquorverlustsyndrom, was als Ursache der Kopfschmerzen nach Spinalanästhesie angenommen wird.
Dabei handelt es sich um verschiedene Kopfschmerzen auslösende Mechanismen. Durch den Unterdruck kommt es zur Dehnung von empfindlichen Nervenfasern und Strukturen, was Schmerzen verursacht. Dazu kann das Gehirn innerhalb des Schädels minimal nach unten rutschen, weswegen venöse Gefäße komprimiert werden. Dadurch kann das Blut nicht mehr ausreichend abfließen und so einen erhöhten Hirndruck verursachen. Dies verursacht ebenfalls starke Kopfschmerzen. So erklärt sich auch, dass die Schmerzen im Liegen besser sind als im Sitzen oder Stehen. Zusätzlich wird eine regulatorische Weitstellung der Gefäße diskutiert. Wahrscheinlich ist ein Zusammenspiel aller Mechanismen verantwortlich für die Kopfschmerzen.
Nun muss allerdings gesagt werden, dass postspinale Kopfschmerzen eine äußerst gute Prognose haben und in aller Regel von selbst wieder verschwinden ohne bleibende Schäden zu hinterlassen. Die Behandlung besteht meist in der Gabe von klassischen Kopfschmerzmitteln (Ibuprofen, Paracetamol, ...)sowie Bettruhe und ausreichender Flüssigkeitszufuhr.
Bestehen die Kopfschmerzen länger, kann vermutet werden, dass sich das Leck nicht von selbst verschlossen hat. In diesem Fall besteht die Möglichkeit, das Liquorleck mithilfe eines Blut-Patches aus wenigen Millilitern Eigenblut zu verschließen. Durch die Gerinnung des Blutes wird das Loch der Rückenmarkshaut verschlossen, sodass eine ausreichende Neubildung des Hinrwassers und so ein Abklingen der Schmerzen erfolgen kann.
Durch die Verwendung von speziellen Nadeln kann die Wahrscheinlichkeit von Kopfschmerzen nach einer Spinalanästhesie gesenkt werden. Wichtig ist, dass man dem Narkosearzt bei der Besprechung vor der Spinalanästhesie unbedingt fragen sollte, ob man schon einmal unter dieser Art Kopfschmerzen gelitten hat, da dann das erneute Auftreten wahrscheinlich ist und eventuell ein anderes Narkoseverfahren gewählt wird.
Für weitere Informationen lesen Sie hier weiter: Das Liquorverlustsyndrom.
Rückenschmerzen
Rückenschmerzen stellen leider eine häufige Nebenwirkung der Spinalanästhesie dar – bis zu 10% der Patienten leiden unter diesen Beschwerden. Aus diesem Grund können sich Anästhesisten gegebenenfalls gegen das Verfahren entscheiden, wenn der Patient unter chronischen Rückenschmerzen leidet.
Die Ursache für die Beschwerden ist bis heute nicht vollständig geklärt und eine genaue Zuordnung zum anästhesiologischen Verfahren, der Operation oder der Lagerung im Rahmen des Eingriffs ist meist nicht möglich. Die gute Nachricht dabei ist jedoch, dass die Rückenschmerzen typischerweise nur einige Tage anhalten und dann abklingen.
Rückenschmerzen nach einer Spinalanästhesie können zudem in Kombination mit dem postpunktionellen Kopfschmerz auftreten. Ebenso können sie ein Symptom der sogenannten „transienten neurologischen Symptome“ (TNS) sein – eine eher seltene Komplikation der Lokalanästhetika, welche eine toxische Wirkung auf Nervenfasern haben. Die Schmerzen treten hierbei innerhalb weniger Stunden nach Anlage der Spinalanästhesie auf und klingen innerhalb von Tagen wieder folgenlos ab. Neurologische Ausfälle und Fieber stellen klassische Begleitsymptome des TNS dar.
Schlussendlich können Rückenschmerzen nach der Punktion auch auf eine Infektion der Punktionsstelle hinweisen. Weitere Anzeichen hierfür wären neurologische Ausfälle, Fieber und eine Rötung der Punktionsstelle. Infektionen im Rahmen einer Spinalanästhesie stellen jedoch eine sehr seltene Komplikation dar.
Spätfolgen
Spätfolgen, die unmittelbar mit der Spinalanästhesie zusammenhängen, treten quasi nicht auf. Wie bereits im Unterpunkt Risiken beschrieben verschwinden unerwünschte Nebenwirkungen der Lokalanästhetika mit der Zeit und richten in der Regel keine bleibende Schäden an. Auch Nervenverletzungen, wie sie etwa durch Nadelstichverletzungen vorkommen können sind extrem selten. Dies liegt zum einen daran, dass die Spinalanästhesie mittlerweile ein Routineverfahren geworden ist, das oft in Kliniken praktiziert wird und so einen hohe Sicherheit durch Erfahrung zeigt. Außerdem werden bei einer Spinalanästhesie abgerundete Nadeln verwendet um das Verletzungsrisiko zu minimieren. Treten trotzdem Nervenschädigungen durch mechanische Reizung auf, so kann es zu Spätfolgen kommen. Dazu gehören in erster Linie Sensibilitätsausfälle der Haut in abgrenzbaren Arealen. Paralysen oder gar eine Querschnittslähmung sind bei ordentlicher Durchführung nicht zu erwarten. Bakterielle Infektionen können in größerem Ausmaß bleibende Schäden im Spinalkanal oder im zentralen Nervensystem verursachen. Steriles Arbeiten beugt solchen Komplikationen vor.
Lesen Sie mehr zu den Spätfolgen einer Spinalanästhsie
Kontraindikationen
Es gibt bei der Beurteilung, welche der vorhandenen Narkoseverfahren die geeignete für einen bestimmten Eingriff und Patienten ist, einige Kontraindikationen, die gegen den Einsatz einer Spinalanästhesie sprechen. Absolute Kontraindikationen, bei denen unter keinen Umständen eine Spinalanästhesie durchzuführen ist, lassen sich von relativen Kontraindikationen unterscheiden. Hier müssen Vor- und Nachteile sorgfältig gegeneinander abgewogen werden.
Eine der häufigsten Kontraindikationen sind verschiedene Gerinnungsstörungen. Diese können angeboren sein oder aber durch Medikamente gewollt herbeigerufen werden. In letzterem Fall kann man die verminderte Gerinnbarkeit des Blutes durch das Absetzen der Medikamente rückgängig machen, wobei je nach eingesetztem Mittel einige Stunden (Heparin) bis über eine Woche vor Spinalanästhesie abgesetzt werden muss. Jedoch ist eine schlechte Gerinnung eine absolute Kontraindikation, da es zu Blutungen um Bereich des Rückenmarks und so zu Lähmungen kommen kann.
Ebenso absolut kontraindiziert ist die Spinalanästhesie bei vorliegender bakterieller Infektion. Dazu zählen den ganzen Körper betreffende Infektionen wie eine Sepsis, aber auch lokale am Ort der Punktion vorkommende infektiöse Geschehnisse. So sollte zum Beispiel eine starke Akne am Rücken als Kontraindikation gesehen werden.
Eine weitere wichtige Gegenanzeige für den Einsatz einer Spinalanästhesie ist das Vorliegen einer Allergie gegen die verwendeten Lokalanästhetika, was man dem Narkosearzt in dem Vorbereitungsgespräch unbedingt mitteilen sollte.
Ebenso stellt ein erhöhter Hirndruck eine Kontraindikation dar. Ist dieser festgestellt, kommt es sehr wahrscheinlich zu starken Kopfschmerzen nach der Narkose, sodass man hier ein anderes Verfahren wählen sollte. Daneben spricht auch ein zuvor schon einmal aufgetretener, sogenannter postspinaler Kopfschmerz gegen eine Spinalanästhesie.
Als letzte absolute Kontraindikation ist die Hypovolämie zu nennen, also ein Volumenmangel mit verminderter im Kreislauf zirkulierender Menge an Blut.
Im Gegensatz zu den bisher genannten Kontraindikationen ist der Einsatz der Spinalanästhesie bei Vorliegen von relativen Kontraindikationen unter Umständen möglich, nachdem Risiko und Nutzen zu Gunsten des Patienten abgewogen wurden.
Zu den relativen Kontraindikationen einer Spinalanästhesie zählen chronische Rückenschmerzen oder der Morbus Bechterew, bei der die Wirbelsäule versteift. Herzklappenfehler, eine verengte Aortenklappe (Aortenklappenstenose) sowie ein erhöhter Blutdruck im Lungenkreislauf können ebenso Kontraindikationen sein.
Weitere Informationen
Weitere Informationen zum Thema Spinalanästhesie finden Sie unter:
Diese Themen könnten für Sie von Interesse sein:
- Peridualanästhesie
- Regionalanästhesie
- Rückenmarksnarkose
- Vollnarkose
- Schmerztherapie
- <link html geburt.html _top einen internen link im aktuellen>Geburt
- <link html huftprothese.html _top einen internen link im aktuellen>Hüftprothese
Eine Übersicht aller Themen aus dem Gebiet der Anästhesie finden Sie unter:
- <link html anaesthesie_a-z.html _top einen internen link im aktuellen>Anästhesie A-Z