Die Achalasie ist eine seltene Erkrankung, der eine neuromuskuläre Funktionsstörung (also eine Störung des Zusammenspiels von Muskeln und Nerven) der Speiseröhre (Ösophagus) zugrunde liegt. Im Vordergrund steht bei der Achalasie die fehlende Erschlaffung des unteren Speiseröhrenschließmuskels (unterer Ösophagussphinkter), sodass die aufgenommene Nahrung während des Schluckens nicht richtig in den Magen transportiert wird. Die Achalasie ist eine re3lativ seltene Erkrankung.
Inhaltsverzeichnis
- Achalasie
- Abbildung Verdauungstrakt
- Epidemiologie
- Symptome und Diagnose
- Symptome der Achalasie
- Diagnose der Achalasie
- Röntgen-Kontrastmitteluntersuchung („Breischluck“)
- Ösophago-Gastroskopie (Speiseröhren- und Magenspiegelung)
- Manometrie (Druckmessung in der Speiseröhre)
- Ursachen der Achalasie
- Komplikationen der Achalasie
- Weiterführende Informationen
Achalasie
Ösophagusspasmus, Kardiaspasmus, Cardiaspasmus, Verengung der Speiseröhre
Englisch: achalasia
Die Achalasie ist eine seltene Erkrankung, der eine neuromuskuläre Funktionsstörung (also eine Störung des Zusammenspiels von Muskeln und Nerven) der Speiseröhre (Ösophagus) zugrunde liegt. Im Vordergrund steht die fehlende Erschlaffung des unteren Speiseröhrenschließmuskels (unterer Ösophagussphinkter), sodass die aufgenommene Nahrung während des Schluckens nicht richtig in den Magen transportiert wird. Der untere Speiseröhrenschließmuskel sorgt normalerweise dafür, dass die zerkleinerten Speisebestandteile in den Magen transportiert werden.
Hiefür ist eine Erschlaffung der Muskulatur des Schließmuskels notwendig. Durch Muskelanspannung wiederum verhindert er im Sinne eines Ventilmechanismus den Übertritt von saurer Magenflüssigkeit in die Speiseröhre (Sodbrennen / Refluxkrankheit).
Abbildung Verdauungstrakt
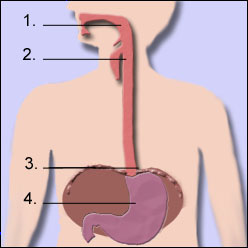
- Rachen / Schlund
- Speiseröhre / Ösophagus
- Mageneingang auf Zwerchfellhöhe (Diaphragma)
- Magen (Gaster)
Ein weiteres Charakteristikum der Achalasie ist eine allgemeine mangelhafte Muskelbewegung (Peristaltik) der Speiseröhre während des Schluckaktes. Der Grund für diese Erkrankung liegt im Untergang des speiseröhreneigenen Nervengeflechts (Verlust an Nervengewebe unklarer Ursache = Verlust / Störung des Plexus myentericus Auerbach), welches die Speiseröhrenmuskulatur in ihrer Funktion reguliert und damit für das harmonische Zusammenspiel wichtiger Muskelgruppen während des Schluckens verantwortlich ist.
Epidemiologie
Die Achalasie ist eine seltene Erkrankung (1 : 100.000 / Jahr) und beginnt meistens zwischen dem 25. und 60. Lebensjahr. 5% der Patienten sind Kinder. Männer und Frauen sind gleich häufig betroffen.
Symptome und Diagnose
Symptome der Achalasie
Die Krankheitszeichen (Symptome) einer Achalasie entwickeln sich schleichend und schreiten mit zunehmender Zerstörung des Nervengeflechtes stetig voran. Das dominierende Symptom sind Schluckbeschwerden (Dysphagie). Die Dysphagie zeigt sich sowohl bei fester als auch bei flüssiger Nahrung. In manchen Fällen ist sie beim Trinken sogar ausgeprägter (sog. paradoxe Dysphagie).
Es kommt zum Aufstoßen von Nahrung (Regurgitation) bis hin zum Erbrechen, weil sich die verschluckte Nahrung in der Speiseröhre anstaut und nicht in den Magen weitertransportiert wird. Charakteristischerweise klagen die Patienten nicht über sauren Geschmack im Mund, wie bei der Refluxkrankheit (Sodbrennen), weil die Nahrung noch nicht mit der Magensäure in Berührung gekommen ist.
Es kann außerdem zu Schmerzen, Völlegefühl und einem Druckgefühl hinter dem Brustbein (retrosternaler Schmerz) kommen. Dieser Schmerz kann als Herzschmerz fehlgedeutet werden.
Im weiteren Verlauf der Krankheit klagen Patienten über fortschreitenden Gewichtsverlust, besonders bei Kindern kann es zu Mangelernährungserscheinungen kommen.
Achalasiepatienten bedienen sich häufig hilfreicher Manöver, um den Schluckakt und den Transport der Nahrung zu unterstützen, wie zum Beispiel durch Strecken des Halses und des Rückens beim Schlucken.
Diagnose der Achalasie

Um die Diagnose einer Achalasie zu sichern, sind technische Untersuchungsverfahren notwendig:
Röntgen-Kontrastmitteluntersuchung („Breischluck“)
Diese Untersuchung ist die Methode der Wahl bei fortgeschrittenen Stadien der Achalasie. Man erkennt bei einem röntgentypischen Achalasiebefund im oberen Speiseröhrenabschnitt eine starke Anreicherung der Speiseröhre mit Kontrastmittel, als Hinweis auf eine übermäßig erweiterte Speiseröhre (Megaösophagus), gefolgt von einer plötzlichen Verengung der Speiseröhre kurz vor dem Mageneingang, hervorgerufen durch die fehlende Erschlaffung des unteren Speiseröhrenschließmuskles. Die anschauliche Bezeichnung für dieses typische röntgenologische Achalasiephänomen ist die „Sekt- oder Weinglasform“ der Speiseröhre.
Ösophago-Gastroskopie (Speiseröhren- und Magenspiegelung)
Wenn bei der „Breischluck“-Röntgenaufnahme eine Verengung der Speiseröhre festgestellt wurde, sollte eine Endoskopie durchgeführt werden, um andere Gründe für die Verengung auszuschließen. Zum Beispiel kann ein Speiseröhrentumor, der in Höhe des unteren Ösophagussphinkters (Speiseröhrenschließmuskels vor dem Magen) liegt, das Bild eine Achalasie nachahmen. Generell gehört die Endoskopie (Spiegelung) zur Routinediagnostik bei Verdacht auf eine Achalasieerkrankung (siehe auch: Endoskopie).
Manometrie (Druckmessung in der Speiseröhre)
Dieses Verfahren ist besonders geeignet für die Diagnose einer Achalasie im Anfangsstadium. Hierbei wird dem Patienten eine Sonde durch die Nase zunächst in den Magen gelegt und dann langsam in Richtung Mund zurückgezogen. Beim Zurückziehen wird am Ende der Sonde mittels eines Ballons der Druck in der Speiseröhre fortlaufend gemessen. Ein Gerät zeichnet dazu eine Graphik, die die Druckverhältnisse im Verlauf der Speiseröhre anschaulich macht. Derart lassen sich schwere Funktionsstörungen des unteren Ösophagussphinkters (Speiseröhrenschließmuskels) diagnostizieren. Typischerweise erkennt man bei der Achalasie die fehlende Erschlaffung des unteren Speiseröhrenschließmuskels während des Schluckaktes sowie einen erhöhten Ruhedruck der Speiseröhre in diesem Bereich. Oberhalb des Speiseröhrenschließmuskels zeigt sich die fehlende Muskelarbeit der Speiseröhre.
Ursachen der Achalasie
Die Achalasie kann in zwei Formen unterteilt werden:
Primäre Achalasie:
Es handelt sich um die am häufigsten vorzufindende Erkrankungsform. Die Ursache für das Entstehen einer Achalasie ist hierbei unbekannt (ideopathisch). Virale und autoimmune Krankheitsursachen werden vermutet.
Sekundäre Achalasie:
Sekundär bedeutet, dass eine Achalasie als Folge einer anderen vorrangigen (primären) Krankheit entsteht. In seltenen Fällen kann ein Tumor der Speiseröhre das Nervengeflecht der Speiseröhre (Plexus myentericus) zerstören und dadurch eine Achalasie herbeiführen. Noch seltener kann die, vor allem in Südafrika vorkommende, Chagas-Krankheit für die Achalasie verantwortlich sein. Dabei befällt der parasitäre Erreger Trypanosoma cruzi den unteren Speiseröhrenanteil. Kennzeichnend ist aber auch hier der Untergang (Degeneration) der Nervenzellen des Plexus myentericus.
Komplikationen der Achalasie
Eine sehr gefährliche Komplikation bei der Achalasie ist das Einatmen von Speiseresten (Aspiration). Besonders gefährdet sind Patienten nachts, wenn die Reflexe und somit der Würgereflex abgeschwächt sind. Gelangt die eingeatmete Speise (Aspirat) in die unteren Luftwege, kann es zu einer lebensgefährlichen Lungenentzündung (Aspirationspneumonie) kommen.
Durch die verzögerte Passage der Speise kann es zu Entzündungsvorgängen an der Speiseröhrenschleimhaut kommen. Im schlimmsten Fall kann eine derartige chronische Schleimhautschädigung zu Speiseröhrenkrebs (Ösophaguskarzinom) führen. Achalasiepatienten haben ein 15-fach erhöhtes Risiko, an Speiseröhrenkrebs zu erkranken.
Im seltensten Fall kann es durch die Überfüllung der Speiseröhre zu einem Riss (Perforation) in der Speiseröhrenwand (Speiseröhrenriss) und zum Übertritt von Nahrungsbestandteilen in den Brustraum kommen. Ein derartiges Ereignis stellt einen absoluten, lebensbedrohlichen Notfall dar. Abgesehen von Blutungen und der Verletzung anderer Organe während der Ruptur selbst, kann sich auch eine lebensgefährliche Entzündung des Mittelfellraumes (Mediastinum) des Brustraums (Mediastinitis) entwickeln.
Weiterführende Informationen
Weitere Informationen erhalten Sie auch unter unseren verwandten Themen:
- Speiseröhre (Ösophagus)
- Sodbrennen (Refluxkrankheit)
- Speiseröhrendivertikel
- Speiseröhrenentzündung
- Speiseröhrenkrebs
- Schmerzen der Speiseröhre
- Entzündung der Speiseröhre
Alle Themen, die zum Bereich Innere Medizin veröffentlicht wurden, finden Sie unter: