Heutzutage besteht durch das Einfrieren von Eizellen auch die Möglichkeit befruchtete oder unbefruchtete Eizellen beim späterem Kinderwunsch zu benutzen.
Inhaltsverzeichnis
- Einfrieren von Eizellen
- Einführung
- Geschichte
- Wann macht ein Einfrieren von Eizellen überhaupt Sinn?
- Vor einer Chemotherapie
- Wie viele Eizellen sollte man einfrieren?
- Kann man auch schon befruchtete Eizellen einfrieren?
- Biologisch-technischer Hintergrund
- Medizinische Risiken
- Kosten
- Soziale Implikationen
- Abbildung einer Eizelle
- Weitere Informationen
Einfrieren von Eizellen
Einführung
Die Möglichkeit menschliche Eizellen, egal ob befruchtet oder unbefruchtet, einzufrieren, gibt Frauen, die in jungen Jahren eine Mutterschaft noch nicht wünschen, bei der Familienplanung mehr zeitliche Flexibilität. Während das Verfahren des Einfrierens bereits seit Jahrzehnten experimentell angewendet wird, so ist erst durch die kürzliche Entwicklung einer „Schockgefriermethode“, dem sogenannten flash freezing, die Rate an Eizellen, die die Prozedur des Auf- und wieder Abtauens unbeschadet überstehen, soweit gestiegen, dass eine reguläre Durchführung der Krykonservierung zumindest technisch möglich ist. Da mit dem Einfrieren von Eizellen jedoch auch Risiken und Kosten verbunden sind, vor allem aber, da es einen wesentlichen Eingriff in den Ablauf der menschlichen Fortpflanzung darstellt, werden die ethischen und sozialen Aspekte dieser Thematik kontrovers diskutiert.
Geschichte
Ursprünglich wurde das Verfahren zum Einfrieren einer menschlichen Eizelle als Variation der künstlichen Befruchtung entwickelt, um jungen Frauen, bei denen im Rahmen einer Behandlung einer Krebserkrankung mittels Bestrahlung oder Chemotherapie ein Verlust der Fruchtbarkeit absehbar war, zu einen späteren Zeitpunkt trotzdem noch eine Schwangerschaft ermöglichen zu können. Das erste erfolgreiche Einsetzen einer zuvor kryokonservierten Eizelle erfolgte bereits 1986. Seitdem vor einigen Jahren die neu entwickelte Methode des Einfrierens entwickelt wurde, liegt die Überlebensrate einer eingefrorenen Eizelle in der Regel über 80%. Vor einigen Jahren erklärte die Amerikanische Gesellschaft für Reproduktionsmedizin (American Society for Reproductive Medicine), dass sie das Verfahren zum Einfrieren einer menschlichen Eizelle nicht länger als experimentellen Prozess ansehe.
Lesen Sie mehr zu diesem Thema unter: Eizellspende
Wann macht ein Einfrieren von Eizellen überhaupt Sinn?
Einige Krankheiten, allen voran Krebserkrankungen, können aufgrund der sich anschließenden Therapie die Fruchtbarkeit bedrohen. Dazu zählen nicht nur einige Medikamente, welche keimzellschädigend wirken, auch Bestrahlungen im Bereich des Beckens und damit der Reproduktionsorgane oder auch gewisse Operationen können einen negativen Einfluss auf die Fruchtbarkeit ausüben.
Desweiteren kann bei einer genetischen Prädisposition eines frühzeitigen Eierstockfunktionsverlusts ein Einfrieren (Kryokonservieren) von Eizellen ebenfalls sinnvoll sein. Allen Indikationen gemeinsam ist, dass es sich bei dem Einfrieren von Eizellen um ein vorbeugendes, also prophylaktisches Vorgehen handelt. Daher ist ein Funktionieren des Ovars zum Zeitpunkt der Eizellentnahme und des Einfrierens Voraussetzung und sollte stets vor einer voraussichtlichen Schädigung der Eierstockfunktion stattfinden.
Vor einer Chemotherapie
Ob das Einfrieren von Eizellen vor Beginn einer Chemotherapie sinnvoll und überhaupt notwendig ist, hängt maßgeblich von zwei Hauptfaktoren ab: dem Alter der Patientin bei Therapiebeginn sowie dem verwendeten Chemotherapeutikum. Hierbei spielen auch die Dosierung und die Einnahmedauer eine Rolle. Allgemein lässt sich sagen, dass zum Beispiel die Chancen junger Patientinnen ohne eine Kryokonservierung ihrer Eizellen oft besser stehen als die älterer Patientinnen, wo das Einfrieren von Eizellen zur Verwirklichung des Kinderwunsches häufiger nötig ist.
Bei einer Chemotherapie mit häufigen Verabreichungszyklen sowie in hohen Dosierungen ist aufgrund des starken Effektes auf die Zellteilung das Einfrieren von Eizellen meist empfehlenswert. Letztendlich ist jedoch die Entscheidung, ob eine Kryokonservierung bei der gewählten Therapieform medizinisch gesehen sinnvoll ist vom individuellen Fall abhängig und sollte mit dem behandelnden Ärzteteam besprochen werden.
Lesen Sie mehr zum Thema unter: Nebenwirkungen einer Chemotherapie
Wie viele Eizellen sollte man einfrieren?
Es gibt keine allgemeingültige Empfehlung, wie viele Eizellen eingefroren werden sollten. Jedoch ist erwiesen, dass stets eine gewisse Zahl gefrorener Eizellen die Kryokonservierung nicht übersteht und zugrunde geht. Daher sollte man nicht davon ausgehen, die Anzahl der eingefrorenen Eizellen entspräche der Zahl an Versuchen einer potentiellen Schwangerschaft. Die Wahrscheinlichkeit eines späteren erfolgreichen Schwangerschaftseintritts steigt mit der Zahl der kryokonservierten Eizellen. Daher werden oft zwischen 10 und 20 Eizellen eingefroren. Die Gewinnung einer solch hohe Zahl von Eizellen kann häufig nur in mehreren hormonellen Stimulationszyklen mit anschließender Absaugung der reifen Eizellen erfolgen
Kann man auch schon befruchtete Eizellen einfrieren?
Es werden zwei Arten der Kryokonservierung von Eizellen unterschieden. Die Eizellen können sowohl in unbefruchteter als auch in befruchteter Form eingefroren werden. Beiden Verfahren gemeinsam ist, dass zunächst eine medikamentöse, hormonelle Überstimulation der Ovarien erfolgt. Diese bewirkt die simultane, gleichzeitige Reifung mehrerer Eizellen. Diese reifen Eizellen werden anschließend in einem kleinen Eingriff aus dem Eierstock abpunktiert.
Daraufhin können geeignete Eizellen entweder direkt eingefroren oder mit dem Verfahren der In-Vitro-Fertilisation (IVF) oder auch der Intracytoplasmatischen Spermieninjektion (ICSI) mit dem Samen des Partners oder eines Spenders befruchtet werden. Im sogenannten Vorkernstadium, also im Zustand der noch nicht eingetretenen Verschmelzung mütterlicher und väterlicher DNS, werden befruchteten Eizellen eingefroren. Dies erfolgt nach Zugabe eines Gefrierschutzmittels, welches Zellschäden durch Eiskristalle verhindern soll, unter Verwendung von flüssigem Stickstoff bei einer Temperatur von -196 Grad Celsius.
Soll die Schwangerschaft einsetzen, müssen die befruchteten Eizellen während eines sogenannten Auftauzyklus (Kryozyklus) zunächst auftauen. Nicht alle Zellen sind nach dem Gefrieren noch in der Lage sich weiterzuentwickeln. Diejenigen, welche dazu im Stande sind, werden in die Gebärmutter transferiert, um sich dort einzunisten.
Lesen Sie mehr zum Thema unter: Künstliche Befruchtung
Biologisch-technischer Hintergrund
Um erfolgreich eine menschliche Eizelle über Jahre oder Jahrzehnte hinweg aufbewahren zu können, und mithilfe dieser dann eine Schwangerschaft herbeizuführen, müssen drei Hürden genommen werden.
Zuerst müssen der Frau eine oder mehrere reife, gesunde Eizellen entnommen werden. Als Richtgröße sind als benötigte Anzahl circa 10 bis 20 genannt. Problematisch sind dabei vor allem drei Aspekte: Pro Monat reift bei einer gesunden Frau üblicherweise nur eine Eizelle, wobei die Qualität dieser Eizelle mit steigendem Alter der Frau rapide abnimmt. Zur Entnahme ist ein Eingriff unter Vollnarkose notwendig. Um die Frau vor vielen Eingriffen zu schützen, wird Sie vor dem Eingriff einer Hormonbehandlung unterzogen, damit sich die Anzahl springender Eier pro Zyklus erhöht. Wie bei einer Kinderwunsch- oder Fruchtbarkeitsbehandlung wird der Eierstock angeregt. Üblicherweise erfolgt diese Hormonbehandlung mit dem Medikament Clomifen in Tablettenform oder den Hormonen FSH/LH per Spritze. So wird die Anzahl der nötigen Entnahmeeingriffe drastisch reduziert, sodass nunmehr üblicherweise 2 bis 3 Entnahmeprozeduren ausreichen, um über 10 „gute“ Eizellen zum Einfrieren zu gewinnen.
Problematisch bleibt jedoch, dass die Güte der Eizellen einer Frau jenseits des 25. Lebensjahres stetig sinkt. So sind bei einer 30-Jährigen bereits weniger als 50% der Eizellen befruchtungsfähig, bei einer 40-Jährigen weniger als 20%. Entsprechende monatliche Chancen auf eine auf natürlichem Wege entstandene Schwangerschaft liegen bei ca. 20% für eine 30 Jahre alte Frau sowie ca. 5% für eine 40-Jährige. Eine 25-Jährige jedoch, die für eine Entnahme im optimalen Alter wäre, sieht üblicher- und naheliegenderweise nicht die Notwendigkeit einer Eizellvorsorge, noch hätte sie die dafür nötigen finanziellen Mittel zu Hand. Hat sich dann jenseits der 35 Jahre der Wunschpartner immer noch nicht finden lassen, oder steht dann zurzeit der berufliche Werdegang mehr im akuten Interessenfokus, lässt das Ticken der biologischen Uhr dann die Möglichkeit einer Kryokonservierung wesentlich verführerischer aussehen. Folge ist, dass die durchschnittliche Frau mit dem Wunsch, Eizellen einzufrieren, aufgrund natürlicherweise bereits geminderter Fruchtbarkeit sich dann zum Erreichen der nötigen Anzahl an gesunden Eizellen mehreren Zyklen an Hormonbehandlungen und Entnahmeeingriffen unterziehen muss.
Die zweite Hürde ist technischer Natur. Um einem biologischen Material das Überdauern von Jahren zu ermöglichen, ohne dass natürliche Alterung oder ein Zersetzen durch Mikroorganismen der Haltbarkeit ein unerwünschtes Ende bereiten, gilt das Einfrieren als Mittel der Wahl. Das Problem: Entstehen dabei Eiskristalle, so durchstoßen diese, weil sie scharfkantig sind, die Zellbegrenzungen des eingefrorenen Biomaterials. Dadurch werden die Zellen irreparabel zerstört, beim Auftauen präsentiert sich nunmehr lediglich Matsch. Um die Bildung von Kristallen zu verhindern, werden mitunter Gefrierschutzmittel - sogenannte Kryoprotektiva - beigegeben und ein Einfrieren erfolgt entweder (wie früher üblich) sehr langsam, oder aber sehr schnell (neue Methode). Im Rahmen der sogenannten Vitrifizierung wird hierbei, gerne mithilfe flüssigen Stickstoffes, das Zellmaterial in kaum mehr als einer Sekunde auf ca. -200°C abgekühlt. Nachteil ist, dass die Verwendung von teils giftigen Gefrierschutzmitteln nicht verhindert werden kann.
Als dritte Hürde präsentiert sich nach erfolgreichem Entnehmen, Selektieren, Einfrieren, Auftauen und einer künstlichen Befruchtung die Aufgabe, diese Eizelle nun in die Gebärmutter (Uterus) der Frau einzusetzen. Da es oft, vor allem bei älteren Frauen, insbesondere wegen einer herabgesetzten Durchblutung, nicht zu einer erfolgreichen Einnistung kommt, ist es in Deutschland gesetzlich erlaubt, bis zu drei befruchtete Eizellen gleichzeitig einzubringen. Dies führt allerdings auch vermehrt zu Mehrlingsschwangerschaften. Um die Chancen einer Einnistung zu erhöhen, ist gegebenenfalls zusätzlich eine weitere vorhergehende Hormontherapie nötig. Dadurch kann dann eine ausgeprägtere Schleimhaut der Gebärmutter für eine günstigere Ausgangslage sorgen.
Medizinische Risiken
Für das aus einer eingefrorenen Eizelle inklusive künstlicher Befruchtung hervorgegangene Kind, sind keine über das Durchschnittsmaß hinausgehenden Risiken für Erbkrankheiten oder sonstige Erkrankungen bekannt; bereits Tausende Kinder wurden auf diesem Wege gezeugt. Allerdings besteht allein durch das in der Regel fortgeschrittene Alter der werdenden Mutter per Definition eine Risikoschwangerschaft mit teils erheblich erhöhten Wahrscheinlichkeiten für zahlreiche Schwangerschaftskomplikationen. Das Fehlgeburtenrisiko ist wesentlich gesteigert.
Die Frau selber setzt sich neben vermehrten Risiken durch eine späte Schwangerschaft auch direkt durch die verfahrensbedingten Eingriffe und Hormonbehandlungen einer überdurchschnittlichen Gefahr für ihre Gesundheit aus. Als häufige unerwünschte Wirkungen, die während der den Eierstock anregenden Hormontherapie auftreten können, sind vor allem Übelkeit und Erbrechen zu nennen. Zu einem sogenannten ovariellen Überstimulationssyndrom (OHSS) kommt es jedoch seltener. Bei dieser ernsthafteren Komplikation sind in der milden, üblicheren Form erneut Übelkeit und Erbrechen, mitunter aber auch Bauchschmerzen zu erwarten. Etwa 1% der Patientinnen entwickelt eine schlimmere Form des ovariellen Überstimulationssyndroms, die mit Zysten an den Eierstöcken, Bauchwassersucht (Azsites), Luftnot (Dyspnoe), sowie Gerinnungsstörungen einhergehen kann. Vor allem jüngere Frauen und solche mit blasenreichen Eierstöcken (polyzystischen Ovarien) haben ein erhöhtes Risiko, durch eine Hormonbehandlung ein ovarielles Überstimulationssyndrom zu erleiden.
Lesen Sie mehr zum Thema unter: Polyzystisches Ovarialsyndrom
Letztendlich sollten bei einer Entscheidung für eine Eizellvorsorge auch die Risiken berücksichtigt werden, die durch die operative Eizellentnahme selbst entstehen. Dieser in der Regel unter Vollnarkose durchgeführte Eingriff ist zwar für den Operateur keine komplizierte Sache, aber auch wenn die Risiken für Blutungen, Infektionen etc. neben denen einer Narkosekomplikation recht gering sind, so können sie jedoch nie ganz ausgeschlossen werden. Eine gewissenhafte Abwägung von Chancen, Kosten und Risiken sollte daher immer einer Entscheidung für ein derartiges Vorgehen vorangehen.
Lesen Sie mehr zum Thema unter: Risiken einer Vollnarkose
Kosten
Üblicherweise werde die Kosten für Hormonbehandlungen, Entnahmeeingriffe, Eizellverwahrung und Einsetzen der Eizellen, die im Rahmen einer Eizellvorsorge anfallen, nicht von der Krankenkasse übernommen. Sollten durch im Rahmen dieser medizinisch nicht notwendigen Behandlungen auftretende Komplikationen Folgekosten entstehen, so sind auch diese privat zu tragen.
In ihrer Höhe sind die entstehenden Kosten durchaus nicht unerheblich, allein die Verwahrung der Eizellen auf einer sogenannten Kryobank kostet Hunderte von Euro pro Jahr. Insgesamt sind, natürlich auch abhängig von Anbieter, Anzahl der nötigen Entnahmeeingriffe etc., in der Regel Kosten im hohen vierstelligen oder sogar fünfstelligen Bereich zu erwarten.
Soziale Implikationen
Im biologisch optimalen Alter für eine Schwangerschaft – etwa zwischen 20 und 25 Jahren – befindet sich die durchschnittliche Frau in einer westlichen Industrienation in der Regel eher in Ausbildung oder am Karriereanfang als in ehelicher oder unehelicher fester Partnerschaft. Es kommt daher nur in Einzelfällen zu gewollter Mutterschaft. Von der emanzipierten Frau wird erwartet, es dem Mann in Bildung und beruflichem Aufstiegsehrgeiz gleichzutun. Auch ist durch das Fehlen von Großfamilienverbänden und ausreichender gesellschaftlicher sowie staatlicher Rückendeckung in der Kinderbetreuung in Deutschland ein problemloses Nebeneinander von Familie und Berufstätigkeit beider Eltern de Facto nicht gegeben. Viele Paare entschließen sich erst „auf den letzten Drücker“ für eine dann oft zahlenmäßig recht dürftig ausfallende Familie.
Durch die Möglichkeit, eine Eizelle einfrieren zu lassen, bekommt die einzelne Frau zweifelsfrei mehr Gestaltungsspielraum in der Familienplanung, dahingehend, dass dann ein Verschieben der Gründung oder Erweiterung der Familie auf einen Zeitpunkt jenseits der natürlichen Fruchtbarkeitsphase möglich ist. Problematisch ist, dass durch das Bestehen dieser Möglichkeit (vor allem etwa bei Kostenübernahme zum Beispiel durch den Arbeitgeber) auch die gesellschaftliche Erwartungshaltung an die Frau ermöglicht wird, diese Option tatsächlich wahrzunehmen, etwa um sich in ihren „besten“ Jahren dann einem Job zu widmen, und nicht der Gründung einer Familie. Ob die Vereinbarkeit von Beruf und Familie dann mit 40 oder gar 50 Jahren eher gegeben ist, erscheint höchst fraglich. Von einem Verschieben der Familiengründung bis jenseits der Berufstätigkeit, also in das Renten- bzw. Pensionsalter hinein, ist aus medizinischer Sicht jedoch strikt abzuraten. Auch für die Hürden des Auf- und Erziehen von Kindern sind jüngere Eltern im Allgemeinen sicher besser gerüstet als „rüstige“ Senioren.
Inwiefern die Existenz der Möglichkeit, eine menschliche Eizelle zum Zwecke einer verschobenen, künstlichen Reproduktion einfrieren zu können, aus ethischer Sicht wünschenswert, und inwiefern die Ausübung dieser Option gesellschaftlich sinnvoll ist, sei dahingestellt.
Resümierend lässt sich nur sagen, dass das Verfahren der Kryokonservierung medizinisch-technisch das Experimentalstadium verlassen hat und routinemäßig zwar möglich, aber nicht risikofrei ist. Biologisch hingegen ist eine natürliche Schwangerschaft mit 20 bis 25 Jahren (außer in Ausnahmefällen wie etwa Krebs) einer verspäteten Mutterschaft mithilfe reproduktionsmedizinischer Maßnahmen immer überlegen und daher vorzuziehen.
Abbildung einer Eizelle
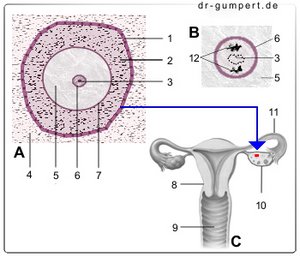
- Grundhäutchen -
Membrana basalis folliculi - Körnerschicht
(kernreiche Schicht
von Follikelzellen) -
Epithelium stratificatum
cuboideum - Körnkörperchen -
Nucleolus - Grundgewebe des Eierstocks -
Stroma ovarii - Eizelle - Ovocytus
- Zellkern - Nucleus
- Glashaut - Zona pellucida
- Gebärmutter - Uterus
- Scheide - Vagina
- Eierstock - Ovarium
- Eileiter - Tuba uterina
- Polkörperchen
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Weitere Informationen
Weitere Informationen zum Thema Eizellen einfrieren finden Sie unter:
Eine Übersicht aller Themen aus dem Bereich der Gynäkologie finden Sie unter: Gynäkologie A-Z
