Die Bauchspeicheldrüse kann sowohl mikroskopisch als auch funktionell in zwei Teile aufgeteilt werden. Der exogene Anteil dient der Produktion von Verdauungsenzymen. Der endogene Anteil stellt unter anderem Hormone her, die den Blutzuckerspiegel regulieren: Insulin und Glukagon.
Inhaltsverzeichnis
- Aufbau der Bauchspeicheldrüse
- Lage der Bauchspeicheldrüse
- Abbildung der Bauchspeicheldrüse
- Exogener Anteil der Bauchspeicheldrüse
- Endogener Anteil der Bauchspeicheldrüse
- Funktion der Bauchspeicheldrüse
- Die Rolle der Bauchspeicheldrüse bei der Verdauung
- Rolle der Bauchspeicheldrüse bei der Blutzuckerregulation
- Unterstützung der Bauchspeicheldrüsenfunktion
- Wie kann man die Funktion der Bauchspeicheldrüse anregen?
- Wie kann man die Funktion der Bauchspeicheldrüse testen?
- Blutwerte der Bauchspeicheldrüse
- Die Bauchspeicheldrüse und Diabetes
- Weiterführende Informationen
Funktion der Bauchspeicheldrüse
Einleitung
Die Bauchspeicheldrüse (Pankreas) ist eine Drüse und kann sowohl hinsichtlich seines mikroskopischen Aufbaus, als auch hinsichtlich seiner Funktion in zwei Anteile gegliedert werden.
Der exogene Anteil ist für die Produktion von Verdauungsenzymen verantwortlich, während der endogene Anteil für die Produktion verschiedener Hormone unerlässlich ist.
Aufbau der Bauchspeicheldrüse
Die Bauchspeicheldrüse wiegt ca. 50-120 Gramm, ist 1-2 Zentimeter dick und 14-18 Zentimeter lang. Wenn man die Bauchspeicheldrüse von außen betrachtet, kann man sie grob in drei Teile aufteilen:
- Bauchspeicheldrüsenkopf
- Bauchspeicheldrüsenkörper
- Bauchspeicheldrüsenschwanz
Der Verdauungssaft wird von kleinen (exokrinen) Drüsenläppchen produziert welche das Sekret in feine Gänge abgeben, die sich zur Mitte der Bauchspeicheldrüse zu einem großen Ausführungsgang vereinen. Dieser Ausführungsgang mündet im Zwölffingerdarm. Über das gesamte Bauchspeicherdüsengewebe verteilt, liegen etwa 1,5 Millionen kleiner Inselzellgruppen, die Insulin und andere Hormone produzieren (endokriner Anteil).
Lage der Bauchspeicheldrüse
Die Bauchspeicheldrüse befindet sich im hinteren Oberbauch und bildet die hintere Begrenzung der Bursa omentalis. Dies ist ein kleiner Raum im Oberbauch, welcher von Magen, kleinem Bauchfell, Leber, Bauchspeicheldrüse und Milz begrenzt wird.
Die Bauchspeicheldrüse liegt annähernd quer im Bauch und „kreuzt“ somit auch vor der Wirbelsäule auf die andere Seite. Dies ist besonders wichtig, da die Bauchspeicheldrüse aufgrund dieser Lage häufiger verletzt werden kann, wenn man zum Beispiel auf den Lenker eines Fahrrads fällt.
Die Bauchspeicheldrüse produziert zwei große Arten von Enzymen und Hormonen. Diese beiden Arten werden von verschiedenen Teilen der Bauchspeicheldrüse produziert.
Einmal vom exokrinen Teil, diese Produkte werden weiter in den Dünndarm geleitet und einmal vom endokrinen Teil, diese Produkte werden direkt in das Blut abgegeben.
Der Ausführungsgang der Bauchspeicheldrüse, der den Transport der Verdauungsenzyme des exokrinen Teils möglich macht, endet im Zwölffingerdarm, als im oberen Teil des Dünndarms. Dort endet er meist zusammen mit dem Ausführungsgang der Gallenblase.
Abbildung der Bauchspeicheldrüse
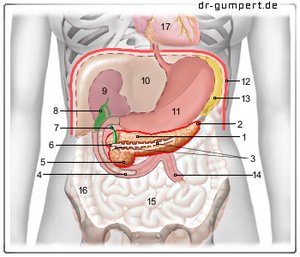
- Körper der
Bauchspeicheldrüse -
Corpus pancreatis - Schwanz der
Bauchspeicheldrüse -
Cauda pancreatisauda - Bauchspeichelgang
(Hauptausführungsgang) -
Ductus pancreaticus - Zwölffingerdarm unterer Teil -
Duodenum, Pars inferior - Kopf der Bauchspeicheldrüse -
Caput pancreatis - Zusätzlicher
Bauchspeichelgang -
Ductus pancreaticus
accessorius - Hauptgallengang -
Ductus choledochus - Gallenblase - Vesica biliaris
- Rechte Niere - Ren dexter
- Leber - Hepar
- Magen - Gaster
- Zwerchfell - Diaphragma
- Milz - Splen
- Leerdarm - Jejunum
- Dünndarm -
Intestinum tenue - Dickdarm, aufsteigender Teil -
Colon ascendens - Herzbeutel - Pericardium
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Exogener Anteil der Bauchspeicheldrüse
Der exogene Anteil des Pankreas (Bauchspeicheldrüse) dient der Produktion von Verdauungsenzymen.
Täglich werden hier 1.5 bis 2 Liter Sekret – bestehend aus Verdauungsenzymen, Wasser und Ionen - gebildet.
Dieses gelangt über kleine Ausführungsgänge in den Hauptausführungsgang (Ductus pancreaticus - Bauchspeicheldrüsengang), welcher in einen Teil des Dünndarms, den Zwölffingerdarm (Duodenum), mündet.
Die von der Bauchspeicheldrüse produzierten Enzyme dienen der Spaltung der drei Hauptbestandteile der Nahrung:
- zur Fettspaltung dient die Lipase
- zur Kohlenhydratspaltung dient die Alpha-Amylase (auch im Speichel vorhanden)
- zur Aufspaltung von Eiweißen (Proteinen) dienen
Viele dieser Enzyme liegen in der Bauchspeicheldrüse noch in ihrer inaktiven Form vor. Sie werden erst nach Erreichen des Dünndarms aktiv. Dies dient der Funktion zum Schutz vor einer Selbstverdauung der Bauchspeicheldrüse.
Das könnte Sie auch interessieren: Aufgabe von Enzymen im menschlichen Körper
Endogener Anteil der Bauchspeicheldrüse
Der endogene Anteil macht -was den Anteil am Pankreasgewebe betrifft- die Minderheit aus. Er besteht aus den sogenannten Langerhans-Inseln, welche in erster Linie aus A-Zellen, B-Zellen und D-Zellen bestehen.
Hier werden die Hormone der Bauchspeicheldrüse produziert, die dann direkt ins Blut abgegeben werden.
- Die A-Zellen, welche etwa 20% der Langerhans-Inseln ausmachen, produzieren Glukagon
- Die B-Zellen, welche etwa 75% ausmachen, produzieren Insulin
- Die verbleibenden 5% werden von den D-Zellen gebildet, welche das Hormon Somatostatin produzieren
- Einen sehr kleinen Anteil machen die PP-Zellen aus, welche das Pankreatische Polypeptid synthetisieren
Funktion der Bauchspeicheldrüse
Die Bauchspeicheldrüse (Pancreas) hat zwei wichtige Funktionen, die man voneinander abgrenzen muss. Zum einen ist sie die größte und wichtigste Verdauungsdrüse und zum anderen reguliert sie den Blutzuckerspiegel über das Hormon Insulin.
Als Verdauungsdrüse produziert die Bauchspeicheldrüse täglich ca. 1,5 l Verdauungssaft (auch als Pankreassaft bezeichnet). Dieser Saft enthält Stoffe, die der menschliche Körper benötigt, um
- Kohlenhydrate
- Fette und
- Eiweiße
die in der Nahrung vorkommen, in immer kleinere Stücke zu zerlegen, also zu verdauen. Diese Stoffe nennt man auch Verdauungsenzyme (Amylasen, Lipasen, Proteasen). Da die Bauchspeicheldrüse ihren Verdauungssaft durch einen Ausführungsgang direkt in den Zwölffingerdarm abgibt, wird diese Funktion der Bauchspeicheldrüse als "exokrin" (von Drüsen nach außen abscheidend) bezeichnet.
Neben dieser exokrinen Drüsenfunktion hat die Bauchspeicheldrüse auch noch einen endokrinen Drüsenanteil. Endokrin bedeutet, dass etwas ohne Ausführungsgang direkt ins Blut abgegeben wird. Bei der Bauchspeicheldrüse erfüllen ca. 2% des Organs eine endokrine Funktion. Diese Teile der Bauchspeicheldrüse nennt man auch "Langerhans-Inseln", weil sich die endokrinen Zellen inselförmig zusammen lagern und Bauchspeicheldrüsenhormone produzieren, z.B das Insulin. So reguliert dieser Teil der Bauchspeicheldrüse durch die Ausschüttung von Hormonen den Blutzuckerspiegel, besonders nach der Aufnahme von kohlenydratreicher Nahrung.
Mit der Produktion der Hormone Insulin und Glukagon nimmt die Bauchspeicheldrüse eine zentrale Funktion in der Regulation des Blutzuckerhaushaltes ein. Schlagwort ist hier die Glucose, welche ein wichtiges – wenn nicht das wichtigste - Substrat für die Energieversorgung des Körpers darstellt.
Das Hormon Glukagon sorgt für eine vermehrte Bereitstellung von Glucose im Blut. Es sorgt beispielsweise an Leber und Muskel dafür, dass neue Glucose produziert (Gluconeogenese) wird und Glucose-Speicher unter Freisetzung von einzelnen Glucose-Molekülen abgebaut werden (Glykogenolyse). Dies ist vor allem nötig, wenn der Körper Energie benötigt.
Der Gegenspieler zum Glukagon ist das ebenfalls von der Bauchspeicheldrüse produzierte Insulin. Es hat die Funktion, dass Glucose aus dem Blut in die Zellen aufgenommen und verstoffwechselt oder in Speichern verstaut wird. Insulin wird vermehrt nach Nahrungsaufnahme produziert, weil dann besonders viel Glucose mit der Nahrung angeschwemmt wird.
Die Produktion des Verdauungssaftes und der Hormone geschehen weitestgehend unabhängig voneinander. Das bedeutet, dass beide Funktionen der Bauchspeicheldrüse auch unabhängig voneinander gestört werden können, sollte es aus irgendeinem Grund zu einem Schaden an der Bauchspeicheldrüse kommen.
Lesen Sie dazu auch:
Die Rolle der Bauchspeicheldrüse bei der Verdauung
Die Abgabe des Verdauungssaftes durch die Bauchspeicheldrüse wird durch Nahrungsaufnahme angeregt. Das vegetative Nervensystem identifiziert die Nahrungsaufnahme, wenn sich die Magenwand durch die Füllung dehnt und reagiert durch eine Aktivierung der Bauchspeicheldrüse. Außerdem führen verschiedene Hormone wie das Sekretin (aus dem Zwölffingerdarm), zur Verdauungssaftabgabe.
In der Bauchspeicheldrüse selbst werden die Stoffe (Enzyme), aus denen sich der Pankreassaft zusammen setzt, als sogenannte Vorstufen gespeichert. Das bedeutet, dass sie noch keine Stärke, Eiweiße und Fette spalten können. Erst nach der Freisetzung aus der Bauchspeicheldrüse durch den Ausführungsgang werden diese Stoffe an ihrem Zielort, dem Dünndarm, wirksam.
Die Zusammensetzung des Verdauungssaftes hängt von der Art der aufgenommenen Nahrung ab. Wird beispielsweise sehr fettige Nahrung aufgenommen, dann werden mehr Fett spaltende Enzyme (sogenannte Lipasen) freigesetzt.
Fehlen diese Enzyme, werden die Nahrungsbestandteile nicht richtig zerlegt und können nicht vom Darm in den Blutkreislauf aufgenommen werden. Das führt dazu, dass unverdaute Nahrung weiter durch den Darm wandert, was zu Blähungen und Durchfall führt.
Außerdem kann es durch die fehlende Nährstoffaufnahme zu weiteren Symptomen wie Gewichtsabnahme, Mangel an Vitaminen und Funktionsstörungen von Organen kommen.
Rolle der Bauchspeicheldrüse bei der Blutzuckerregulation
Die zweite Funktion der Bauchspeicheldrüse ist die Blutzuckerregulation, die eingreift, wenn kohlenhydratreiche Nahrung aufgenommen wird. Als Reaktion auf den erhöhten Blutzuckerspiegel schütten die B-Zellen der Bauchspeicheldrüse Insulin aus, weil es das einzige Hormon in unserem Körper ist, das den Blutzuckerspiegel senken kann.
Insulin ermöglicht, dass der Zucker, besonders der Traubenzucker (Glukose) aus dem Blut in die verschiedenen Zellen des Körpers aufgenommen werden kann. Traubenzucker ist der wichtigste Energielieferant für alle Zellen des Körpers.
Besonders die Leber- und die Muskelzellen können in kurzer Zeit sehr viel Zucker aufnehmen. Dort wird der Zucker entweder gespeichert oder direkt in Energie umgewandelt.
Wenn im Gegensatz dazu der Blutzuckerspiegel im Blut stark abfällt, schütten die A-Zellen der Bauchspeicheldrüse das Hormon Glukagon aus. Glukagon bewirkt eine Freisetzung der Zuckervorräte aus der Leber und führt damit zu einem Anstieg des Blutzuckerspiegels. Somit werden die Körperzellen weiterhin mit Glukose versorgt und bekommen genügend Energie um ihre Funktion zu erhalten.
Dieses Thema könnte Sie ebenfalls interessieren: Hypoglykämie- was passiert bei einer Unterzuckerung?
Unterstützung der Bauchspeicheldrüsenfunktion
Bei Erkrankungen des Verdauungstraktes und zur Unterstützung der Bauchspeicheldrüsenfunktion sind gut verträgliche Speisen und leichte Kost zu empfehlen. Fett- und kohlenhydratarme Speisen führen zu einer Entlastung der Bauchspeicheldrüse. Ballaststoffe sind dagegen unverdauliche Nahrungsbestandteile, die zwar verschiedene gesundheitsfördernde Eigenschaften besitzen, aber im Übermaß ebenfalls zu Blähungen und Verdauungsstörungen führen können.
Außerdem kann es hilfreich sein, den Blutzuckerspiegel möglichst konstant zu halten und nicht sehr schnell ansteigen zu lassen. Dies gelingt zum Beispiel durch die Verwendung von Vollkornprodukten statt Nahrungsmitteln mit einfachen Zuckern wie Süßigkeiten.
Die wichtigste Maßnahme zur Unterstützung der Funktion der Bauchspeicheldrüse ist der Verzicht auf Alkohol. Ca. 80% aller Bauchspeicheldrüsenentzündungen treten durch den Konsum von zuviel Alkohol auf. Bei akuten oder chronischen Verdauungsbeschwerden können Enzympräparate helfen, die Bauchspeicheldrüse zu unterstützen, indem sie fehlende Enzyme für die Verdauung bereitstellen.
Auch einigen Teesorten, bitterstoffhaltigen Pflanzen und Kräutern wird nachgesagt, dass sie die Verdauung anregen können. Grundsätzlich ist es ratsam, regelmäßig und ausgewogen Nahrung zu sich zu nehmen und sich ausreichend zu bewegen.
Wie kann man die Funktion der Bauchspeicheldrüse anregen?
Eine manifeste Unterfunktion der Bauchspeicheldrüse kann nicht vollständig ausgeglichen werden. Dennoch gibt es einige Maßnahmen, mit denen man sich das Leben erleichtern kann:
- Ausführlich gekaute Nahrung (mindestens 40mal gekaut) wird bereits im Mund durch die im Speichel enthaltenen Enzyme vorverdaut und belastet die Bauchspeicheldrüse weniger
- Mehrere kleine Mahlzeiten bedeuten weniger Arbeit auf einmal für die Bauchspeicheldrüse
- Leicht verträgliche Ballaststoffe regen die Lipase-Sekretion an (Fettverdauendes Enzym)
- Eine fettarme Ernährungsweise und der Verzicht auf Alkohol und Fertigprodukte mit zahlreichen Zusatzstoffen entlasten die Bauchspeicheldrüse
- Bitterstoffe sorgen im Mund dafür, dass die Verdauung angekurbelt wird und regen auch die Bauchspeicheldrüse an. Reich an Bitterstoffen sind z. B. Grapefruits, Chicoree, Artischocken, Löwenzahn und spezielle bitterstoffhaltige Nahrungsergänzungsmittel.
- Die Enzyme der Bauchspeicheldrüse können auch durch Enzympräparate ersetzt werden. Hierfür existieren sowohl Naturpräparate als auch hochdosierte Medikamente.
Wie kann man die Funktion der Bauchspeicheldrüse testen?
Eine Unterfunktion des Teils der Bauchspeicheldrüse, welcher unmittelbar an der Verdauung beteiligt ist, lässt sich oft an simplen Beschwerden festmachen. Dadurch, dass weniger Verdauungssäfte produziert werden können, leidet die Verdauung. Die Folge sind oft Völlegefühl, Blähungen und schleimiger Fettstuhl, besonders nach üppigen, fett- und eiweißhaltigen Mahlzeiten. Liegt der Verdacht auf eine solche Unterfunktion vor, kann in der Arztpraxis oder im Krankenhaus eine Stuhlprobe entnommen werden.
Diese wird auf das Enzym Elastase untersucht, welches von der Bauchspeicheldrüse produziert und nach der Verdauung ausgeschieden wird. Enthält der Stuhl zu wenig Elastase, liegt eine Bauchspeicheldrüsen-Unterfunktion nahe. Alternativ kann der Stuhl auf seinen Fettanteil untersucht werden, hierbei gilt die Faustregel: Je mehr Fett der Stuhl enthält, desto weniger konnte durch Bauchspeicheldrüsensäfte verdaut werden.
Lesen Sie mehr zum Thema: Bauchspeicheldrüsenunterfunktion
Blutwerte der Bauchspeicheldrüse
Abhängig von der vermuteten Erkrankung der Bauchspeicheldrüse werden verschiedene Blutwerte bestimmt.
So werden bei einer akuten Entzündung der Bauchspeicheldrüse (akute Pankreatitis) nicht nur das C-reaktive Protein (CRP), welches in der Regel bei jedem Entzündungsprozess erhöht ist, gemessen, sondern auch die Enzyme Lipase, Elastase und Amylase.
Diese Verdauungsenzyme werden vom exokrinen Teil der Bauchspeicheldrüse produziert und dienen daher als gute Messparameter für eine Entzündung des Organs.
Bei einem Alkoholkonsum von 50-80 Gramm pro Tag ist das Carbohydrat-defiziente Transferrin (CDT) erhöht, daher gilt es als guter Marker für einen Alkoholismus. Allerdings kann dieser Wert auch bei der primär billiären Zirrhose oder einem Leberzellkarzinom erhöht sein.
Wenn der exokrine Teil der Bauchspeicheldrüse nicht mehr genug Enzyme produzieren kann (exokrine Pankreasinsuffizienz) kommt, sinkt auch der Anteil dieser Enzyme im Stuhl. Daher wird bei einem Verdacht die Elastase im Stuhl bestimmt.
Besteht der Verdacht auf eine verminderte Arbeit der endokrinen Bauchspeicheldrüse (endokrine Pankreasinsuffizienz), werden im Blut Glukagon und Insulin bestimmt. In der Regel läuft zunächst die gleiche Diagnostik bei der Diagnostik der Zuckerkrankheit (Diabetes mellitus). Dabei wird nicht nur das Insulin bestimmt, sondern auch der Blutzucker. Dabei muss zwischen Diabetes mellitus Typ 1, letztendlich einem absoluten Insulinmangel, und Diabetes mellitus Typ 2, einem relativen Insulinmangel, unterschieden werden.
Die Bauchspeicheldrüse und Diabetes
Bei der Zuckerkrankheit (Diabetes mellitus) ist ein (relativer) Mangel an Insulin für die für die Erkrankung typische „Überzuckerung“ des Blutes (Hyperglykämie) verantwortlich. Das von den D-Zellen produzierte Somatostatin wirkt in Ihrer Funktion in erster Linie hemmend auf die Produktion und Freisetzung vieler anderer Hormone, unter anderem von Glukagon und Insulin. Es hemmt außerdem die Sekretion der vom Pankreas produzierten Verdauungsenzyme.
Der Diabetes mellitus Typ 1 wird durch Antikörper des Immunsystems gegen die körpereigenen Insulin produzierenden Zellen (sogenannte Autoantikörper) ausgelöst. Das bedeutet, dass das körpereigene Immunsystem diese Inselzellen aus unbekannten Ursachen zerstört, so dass die Bauchspeicheldrüse kein oder viel zu wenig Insulin produzieren kann. Dieser Diabetestyp wird meist schon im Kindes- oder jungen Erwachsenenalter festgestellt. Charakteristische Symptome sind
- Gewichtsabnahme
- ständiges Durstgefühl
- häufiges Wasserlassen
- Kraftlosigkeit und
- Müdigkeit
Die anderen Funktionen der Bauchspeicheldrüse werden beim Typ-1-Diabetes nicht in Mitleidenschaft gezogen. Das bedeutet, dass zur Therapie des Typ-1-Diabetes nur das fehlende Insulin in künstlicher Form zugeführt werden. Bisher gibt es keine Therapie zur Heilung dieser Diabetesform.
Anders verhält es sich beim Diabetes Mellitus Typ 2. Hierbei ist zwar genug Insulin vorhanden, dies kann aber an seinem Zielort, den Körperzellen, nicht mehr richtig wirken. Man spricht von einer sogenannten Insulinresistenz, weil die entsprechenden Rezeptoren nicht mehr auf ihr Zielhormon reagieren. Zunächst reagiert die Bauchspeicheldrüse mit einer erhöhten Produktion von Insulin, doch irgendwann kann nicht mehr genug Insulin produziert werden, um den Blutzuckerspiegel zu kontrollieren. Dann spricht man von einem Diabetes mellitus Typ 2.
Auch Erkrankungen des exokrinen Anteils der Bauchspeicheldrüse, der die Verdauungsfunktion erfüllt, können in sehr seltenen Fällen die Ursache für die Entstehung eines Diabetes mellitus sein.
Dieses Thema könnte Sie ebenfalls interessieren: Ernährung bei Diabetes
