Die Eileiter sind paarig angelegt und stellen die Verbindung zwischen dem Eierstock und der Gebärmutter dar. Jeden Monat reift eine Eizelle im Eierstock heran und wird vom Eileiter zur Gebärmutter transportiert. Währenddessen kann die Eizelle befruchtet werden.
Eileiter
Synonyme
Tuba uterina, Salpinx
englisch: oviduct, tube
Abbildung Eileiter
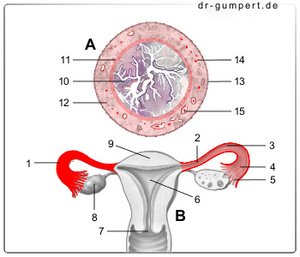
- Eileiter -
Tuba uterina - Eileiterenge -
Isthmus tubae uterinae - Weiter Teil des Eileiters -
Ampulla tubae uterinae - Falten der Eileiterschleimhaut -
Plicae tubariae - Fransentrichter des Eileiters -
Infundibulum tubae uterinae - Gebärmutterhöhle -
Cavitas uteri - Muttermund - Ostium uteri
- Eierstock - Ovarium
- Gebärmutterkuppe -
Fundus uteri - Schleimhaut -
Tunica mucosa tubae - Muskelwand
(innen Ringschicht) -
Tunica muscularis - Muskelwand
(außen Längsschicht) -
Tunica muscularis - Bauchfellüberzug -
Tunica serosa - Vene der Muskelwand
- Arterie der Muskelwand
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Anatomie
Der Eileiter gehört zu den weiblichen Geschlechtsorganen und ist paarig angelegt. Ein Eileiter ist im Durchschnitt etwa 10 bis 15 cm lang. Man kann ihn sich sozusagen als Schlauch vorstellen, der den Eierstock mit der Gebärmutter verbindet und dadurch einer herangereiften Eizelle, die im Verlauf des Eileiters befruchtet werden kann, einen sicheren Transport ermöglicht.
Am Eierstock beginnt der Eileiter mit einem Trichter, der sich dann zunächst in eine Ampulle (Ampulla tubae uterinae) erweitert. Die Ampulle hat den größten Durchmesser des Eileiters und stellt ungefähr 2/3 der Gesamtlänge. In diesem Bereich ist die Schleimhaut des Eileiters stark gefaltet. Danach verengt sich der innere Durchmesser auf einer Strecke von etwa 2 bis 3 cm, kurz bevor der Eileiter in die Gebärmutter mündet. Diese Stelle nennt man „Isthmus“, die Öffnungsfläche beträgt hier nur 2 mm. Der sich anschließende Teil ist der kürzeste des Eileiters und verläuft in der Wand der Gebärmutter, wo der Eileiter dann letztendlich auch eintritt.
Mit dem Eierstock gemeinsam wird der Eileiter häufig unter dem Begriff „Adnexe“ zusammengefasst.
Histologie
Im Eileiter lassen sich drei Wandschichten unterscheiden: Ganz außen befindet sich die Tunica serosa. Sie ist eine Schicht aus Bindegewebe, die als Aufhängeband den Eileiter mit dem breiten Mutterband (der Gebärmutter) verbindet, so dass dieser nicht „lose“ im Körper herumliegt.
Weiter innen liegt die Tunica muscularis, die Muskelschicht des Eileiters. Diese besteht aus einer äußeren Längsmuskel- und einer inneren zirkulären Muskelschicht aus glatten Muskelzellen, die dafür sorgen, dass der Eileiter zu einer wellenförmigen Bewegung befähigt ist, die dazu dient, die Eizelle weiterzubefördern.
Ganz innen liegt die Tunica mucosa (Endosalpinx), die Schleimhaut. Hier findet man Längsfalten, die umso ausgeprägter sind, je weiter man sich von der Gebärmutter entfernt. Die Schleimhaut enthält die Zellen, die für die korrekte Funktionsfähigkeit des Eileiters von großer Bedeutung sind. Zum einen enthält sie Epithelzellen, die Zilien tragen (Flimmerepithel), also Strukturen, die aussehen wie kleine Härchen. Diese Zilien schlagen vom Eierstock in Richtung Gebärmutter und helfen so dabei, dass das Ei in die richtige Richtung weitergeleitet wird. Außerdem befinden sich hier noch Zellen, die ein bestimmtes Sekret ausschütten, das neutral bis sauer ist. Diese Zellen passen ihre Aktivität daran an, in welchem Teil des Zyklus sich die Frau gerade befindet und ob eine Schwangerschaft vorliegt oder nicht.
Funktion der Eileiter
Jeden Monat reifen bei der Frau im Eierstock mehrere Eizellen heran. Im Regelfall schließt jedoch nur eine Eizelle diesen Reifungsprozess vollständig ab (dieses Endstadium bezeichnet man als Graafschen Follikel). Das eine Ende des Eileiters kommt praktisch über dem Eierstock zu liegen. Dieses Ende ist ein Trichter (Infundibulum) mit „Fransen“ (Fimbrien) von ein bis zwei cm Länge. Einige dieser Fransen stehen mit dem Eierstock in direkter Verbindung.
Kurz bevor ein Ei „springt“, kann man an den Fimbrien rhythmische Bewegungen feststellen, was dem Trichter des Eileiters dabei hilft, sich an der richtigen Stelle über den Eierstock zu stülpen, um das springende Ei aufzunehmen. Ist dieser Vorgang erfolgt, sorgen die Zusammenziehungen (Kontraktionen) der muskulären Schicht und die Flimmerzellen der Schleimhaut dafür, dass die Eizelle durch den Eileiter zur Gebärmutter transportiert wird. Diese Wanderung durch den Eileiter dauert normalerweise etwa 3 bis 5 Tage. Erfolgt in dieser Zeit keine Befruchtung, erreicht das Ei schließlich die Gebärmutter und wird irgendwann vom Körper ausgeschieden.
Wenn eine Spermienzelle jedoch das Ei in den 6 bis 12 Stunden erreicht, in denen es fruchtbar ist, findet die Befruchtung statt. Das geschieht in der Regel im Bereich der Ampulle. Das bedeutet dann, dass das Ei schon im Eileiter beginnt, sich zu teilen. In den meisten Fällen hat es entweder das 12- oder das 16-Zell-Stadium erreicht, bevor es sich dann letztendlich in der Schleimhaut der Gebärmutter einnistet und dort weiter heranreift.
Ungefähr ab dem 40. Lebensjahr beginnen natürliche Umbauprozesse der Eileiterwand, die abgeschlossen sind, wenn die Menopause erreicht wird, also wenn bei der Frau kein Eisprung und keine Monatsblutungen mehr erfolgen und sie deshalb nicht mehr schwanger werden kann. Sie sind also ohne jeglichen Krankheitswert, da der Körper sich einfach darauf einstellt, dass er keine Schwangerschaft mehr austragen muss. Das Flimmerepithel verliert an Höhe und die Zellen scheiden weniger Sekret aus.
Erkrankungen
Es gibt verschiedene Krankheiten, die die Eileiter betreffen. Nicht selten kann es durch aus Vagina, Gebärmutterhals oder Gebärmutter aufsteigende Bakterien zu einer Entzündung eines oder beider Eileiter (Salpingitis) kommen. Betroffene haben häufig Unterleibschmerzen, die sich teilweise beim Geschlechtsverkehr oder beim Wasserlassen verschlimmern können. Je nach dem wie schwer die Entzündung ist, kommt es auch zu allgemeinen Entzündungszeichen wie Abgeschlagenheit oder Fieber, oder einem Ausfluss aus der Scheide (Fluor genitalis). Diese Entzündung lässt sich meistens durch Antibiotika gut in den Griff bekommen. Manchmal kommt es allerdings auch zu Komplikationen, die nicht unterschätzt werden dürfen. Bei einigen Patientinnen steigt die Entzündung weiter auf, was schließlich zu einer Mitbeteiligung von den Eierstöcken (Adnexitis) oder des Bauchfells (Peritonitis) führt, zwei Krankheitsbilder, die mit beträchtlich stärkeren Symptomen einhergehen.
Außerdem kann es passieren, dass das Flimmerepithel geschädigt wird und / oder Verklebungen oder Vernarbungen innerhalb der Eileiter entstehen. Diese Vorgänge können dann im schlimmsten Falle zu einer Unfruchtbarkeit führen, da die Spermien und / oder die Eizelle nicht mehr sachgemäß transportiert werden können. Bei unerfülltem Kinderwunsch ist also im Rahmen einer Diagnostik immer unbedingt die Durchlässigkeit der Eileiter zu überprüfen.
Das Prinzip macht man sich bei der Sterilisation der Frau zunutze. Bei diesem als „Tubenligatur“ bezeichneten Eingriff werden die Eileiter einfach „abgebunden“. Der Vorteil dieser dauerhaften Empfängnisverhütung ist, dass sie durch einen erneuten Eingriff jederzeit wieder rückgängig gemacht werden kann.
Eine weitere Komplikation der Verklebungen der Eileiter, die aber nicht die einzige Ursache darstellt, ist eine Eileiterschwangerschaft (extrauterine Gravidität). Hier nistet sich die befruchtete Eizelle fälschlicherweise nicht in der Gebärmutter, sondern bereits in der Schleimhaut des Eileiters ein. Hier sind allerdings die Bedingungen für das Heranwachsen des Embryos nicht gegeben, da einerseits zu wenig Platz und andererseits nicht genügend Nährstoffe vorhanden sind. Aus diesem Grunde löst sich der Embryo normalerweise relativ früh von selbst wieder aus der Schleimhaut ab, was häufig von der Frau völlig unbemerkt bleibt. Manchmal führt dieser Abgang jedoch auch zu Vernarbungen, die dann wieder Grund für eine Unfruchtbarkeit sein können. In selteneren Fällen entwickelt sich der Embryo jedoch zunächst eine Zeit lang im Eileiter weiter. Wenn dies nicht bemerkt wird, kann es wegen des Platzmangels irgendwann zu einem Platzen bzw. Zerreißen des Eileiters (Eileiterruptur) kommen. Diese Komplikation stellt einen absoluten Notfall dar, da es aus dem Eileiter zu einer bisweilen massiven Einblutung in den Bauchraum kommen kann. Betroffene beklagen sich über plötzliche heftige Unterleibschmerzen und können sogar in einen lebensgefährlichen Schockzustand verfallen.
Eileiterverklebungen
Eileiterverklebungen sorgen in ca. 20% für die Unfruchtbarkeit von Frauen in Deutschland. Meist kommen die Eileiterverklebungen durch Entzündungen zustande. Hierbei verklebt oft das obere offene Ende des Eileiters, wo sich auch die Fimbrien („Fransen“ des Eileiters) der Eileiter befinden. Dabei handelt es sich in der Regel um aufsteigende Infektionen aus dem Vaginaltrakt. Oft kommt es auch zu einer Schädigung des Flimmerepithels des Eileiters selbst bei einer Entzündung. Es kann sogar dazu kommen, dass die Entzündung hier eine mit Eiter gefüllte Höhle bildet.
Die Entzündungen kommen meist durch bakterielle Infektionen zustande, Verklebungen können durch Chlamydienbakterien, Anaerobier, gramnegative Bakterien, Neisseria gonorrhoe (auch Tripper genannt) und in sehr selten Fällen durch Tuberkulose entstehen. Oft kommt es hierbei zu einer aufsteigenden Eileiterinfektion durch die Scheide. Am häufigsten sind für die Entzündungen die Darmbakterien der Enterokokken und E. coli verantwortlich. Aber auch Chlamydien sind in 40% der Fälle beteiligt. Die Infektionen verlaufen dabei oft ohne Symptome, nur kleine Blutungen geben einen Verdacht darauf. Erst später kommen weitere typische Symptome wie Schmerzen und Fieber hinzu.
Bei Patientinnen mit Spiralen ist die Gefahr von aufsteigenden Infektionen nochmal erhöht. Zudem steigt die Wahrscheinlichkeit bei häufigem Geschlechtsverkehr.
Mehr Informationen erhalten Sie auf unserer Seite Eileiter verklebt.
Eileiterschwangerschaft
Die Eileiterschwangerschaft ist mit 98% die häufigste Schwangerschaft außerhalb des Uterus, der Gebärmutter. Das Risiko einer Eileiterschwangerschaft liegt ca. bei 1-2%. Patientinnen mit Eileiterschwangerschaft verlieren in der Regel ihr Kind und zudem ist es für sie auch in Zukunft schwieriger schwanger zu werden. Nach einer vorherigen Eileiterschwangerschaft ist nämlich das Risiko einer erneuten Eileiterschwangerschaft um 15-20% erhöht.
Ursache der Eileiterschwangerschaft
Durch Eileiterentzündungen oder durch die sogenannte Endometriose können die Eileiter enger oder sogar undurchlässig sein. Bei der Endometriose handelt es sich um Gebärmutterschleimhaut, die in diesem Fall in den Eileitern vorkommt und hier Irritationen verursacht. Insbesondere die Eileiterverklebungen durch Entzündungen spielen hierbei die häufigste Rolle.
Zudem gibt es Entzündung des Bauchraums (wie z.B. bei Blinddarmentzündung), welche Verwachsungen zur Folge haben können und dadurch wieder zur Undurchlässigkeit der Eileiter beitragen können. Auch kann es bei Operationen der Region zu Verwachsungen oder Abknickungen kommen.
Eine weitere Ursache können Tumore der Eileiter, aber auch gutartige Tumore, wie die Myome der Gebärmutter sein. Dabei drücken die Myome von außen auf die Eileiter und verengen diese. Hinzu kommen hormonelle Schwankungen und Erkrankungen, die für eine Eileiterschwangerschaft sorgen können. Hormonelle Schwankungen nehmen vor allem im Alter zu.
Zudem können Spiralen, Tubensterilisation, Verwendung von Mini-Pillen eine Eileiterschwangerschaft begünstigen.
Verlauf
Der Verlauf der Eileiterschwangerschaft ist unterschiedlich und richtet sich nach der Lokalisation der Eileiterschwangerschaft.
- Resorption der Eileiterschwangerschaft durch das umliegende Gewebe
- Eileiterruptur: Bei der Eileiterruptur befand sich die Eileiterschwangerschaft zuvor in der Engstelle (Isthmus) des Eileiters. Dabei wächst die Schwangerschaft immer weiter voran bis es zu einer Zerreißung der Eileiter kommt. Hierbei kann es zu extrem starken Blutungen mit Lebensgefahr kommen! Es handelt sich um den zweithäufigsten Verlauf einer Eileiterschwangerschaft.
- Eileiterabort: Zum Eileiterabort kommt es meist bei einer Eileiterschwangerschaft im hinteren Teil (Ampulle) der Eileiter. Meist gerät die Eileiterschwangerschaft dabei in die Höhle der Ampulle und gelangt so in den Bauchraum. Etwa die Hälfte wird nun resorbiert. Der andere Teil sorgt für Komplikationen im Bauchraum. Es handelt sich um den häufigsten Verlauf einer Eileiterschwangerschaft. Die Symptome eines Eileiteraborts sind ähnlich dem einer Eileiterentzündung, meist liegen Schmerzen im Unterbauch vor.
- Schwangerschaftsaustragung: Dieser Verlauf ist mit Abstand der seltenste.
Lokalisation
Am häufigsten tritt eine Eileiterschwangerschaft mit 65% in der Ampulle auf, darauf folgt der Isthmus mit 25% und zu 10% kommt es zu anderen Lokalisationen.
Therapie
Sollte die Eileiterschwangerschaft in einem frühen Stadium entdeckt werden, reicht normalerweise eine Behandlung mit dem Chemotherapeutikum Methotrexat aus. In Fällen der späten Entdeckung muss meist dann doch operiert werden. Die Notfalloperation ist mittlerweile durch die gute Diagnostik sehr selten geworden.
Lesen Sie mehr zu diesem Thema unter: Eileiterschwangerschaft
Weitere Informationen zum Thema Eileiter
Weitere Informationen zum Thema Eileiter finden Sie unter:
Folgende Themen könnten für Sie von Interesse sein:
Eine Übersicht aller Themen der Anatomie finden Sie unter Anatomie A-Z.
