Die Schleimhaut, die auch Tunica mucosa genannt wird, ist unverhornt und kann einschichtig oder mehrschichtig vorkommen. Sie erneuert sich alle 3 bis 6 Tage und dient als Barriere und der mechanischen Abgrenzung der Organoberfläche. Die Schleimhaut kommt beispielsweise in Mund, Gebärmutter, Nase und Magen vor. Magenschleimhautentzündungen, Morbus Crohn, Asthma bronchiale und Candidose sind Krankheiten, bei denen die Schleimhaut betroffen ist.
Inhaltsverzeichnis
- Aufbau der Schleimhaut
- Funktion der Schleimhaut
- Wo befindet sich die Schleimhaut in unserem Körper?
- Die Mundschleimhaut
- Magenschleimhaut
- Nasenschleimhaut
- Die Gebärmutterschleimhaut
- Gibt es eine Schleimhaut am Auge?
- Schleimhaut der Harnröhre
- Erkrankungen der Schleimhaut
- Schleimhautentzündung
- Schleimhauterythem
- Schleimhautwucherung
- Schleimhautzyste
- Schleimhautkrebs
- Schleimhautatrophie
- Schleimhautfalten im Knie
- Schleimhautpemphigoid
- Wie kann man Schleimhaut abschwellen lassen?
- Schleimhauttransplantation - Was ist das?
- Weitere Informationen zum Thema Schleimhaut
Schleimhaut
Synonym: Mukosa, Tunica mucosa
Englisch: mucosa
Definition
Das Wort "Schleimhaut" wurde direkt vom Lateinischen „Tunica mucosa“ übersetzt. „Tunica“ bedeutet Haut, Gewebe und „mucosa“ kommt von „mucus“ Schleim.
Die Mukosa ist eine Schutzschicht, die die Innenseite von Hohlorganen wie zum Beispiel die Lunge oder den Magen auskleidet. Sie hat einen etwas anderen Aufbau wie die normale Haut und kann keine Hornschicht und keine Haare vorweisen. Wie der Name schon verrät, ist diese Epithel- (=Haut) Schicht für die Produktion von Schleim, Muzin, verantwortlich.
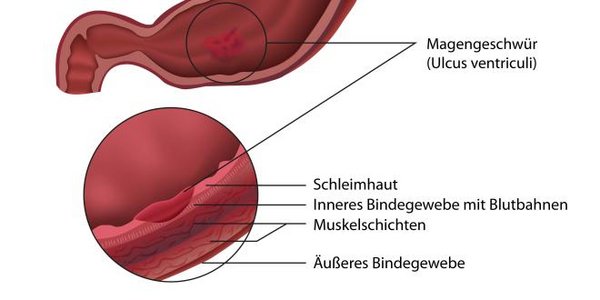
Aufbau der Schleimhaut
Die Schleimhaut ist wie erwähnt unverhornt, ein- (z.B. im Darm) oder mehrschichtig (wie in der Mundhöhle) und kann in ihrer Form flach sein oder eine langgestreckte, schlanke Grundform haben, die höher ist als breit.
Der dreischichtige Aufbau ist in allen Schleimhäuten im Prinzip gleich: Die am weitesten innen liegende, zum Hohlraum zeigende, Schicht ist die Lamina epithelialis mucosae.
Sie ist die eigentliche Epithelschicht. Darauf legt sich von außen die Gewebeschicht aus lockerem Bindegewebe und weiteren Fasern an.
Sie wird Lamina propria mucosae genannt. Ganz außen schließt sich die Lamina muscularis mucosae an, welche aus einer zarten Schicht aus glatten Muskelzellen besteht.
Zur Oberflächenvergrößerung werden so genannte Mikrovilli (fingerförmige Ausstülpungen), aber auch Kinozilien (Flimmerhärchen) oder Stereozilien ausgebildet.
Lesen Sie mehr zum Thema unter: Epithel
Je größer die Oberfläche, desto mehr kann die Schleimhaut an Nährstoffen aufnehmen oder dies austauschen. In der Schleimhaut befinden sich zumeist Drüsen, die Mukus (Schleimstoffe) bilden und so die Tunica mucosa feucht halten.
Es gibt aber auch Schleimhäute, wie beispielsweise die Vaginalschleimhaut, die drüsenlos ist. Hier wird die Schleimproduktion von angrenzenden Abschnitten übernommen.
Funktion der Schleimhaut
Die Schleimhaut erneuert sich ziemlich schnell in etwa alle 3-6 Tage.
Sie hat eine gewisse Barrierefunktion und dient so der mechanischen Abgrenzung der Organoberfläche.
Des Weiteren übernimmt die Mukosa Sekretions- bzw. Resorptionsprozesse, in dem sie mithilfe von aktiven Transportproteinen Moleküle in oder aus der Schleimhaut raus transportiert.
Zusätzlich besitzt die Tunica mucosa Lymphfollikel, die das „Schleimhaut-assoziiertes lymphatisches Gewebe“ bzw. MALT (von engl.: mucosa associated lymphoid tissue) beinhalten.
So können sie bestimmte Immunglobuline, vor allem viel IgA produzieren und sich gegen eingedrungene krank machende Erreger schützen.
Dieser Abwehrmechanismus sollte durch eine regelmäßige Zufuhr von Mikronährstoffen durch die Nahrung aufrechterhalten werden und kann durch Faktoren wie Stress, Umweltbelastungen (Schwermetalle, Rauchen, Alkohol, Pestizide), Medikamente, zu wenig Schlaf etc. vermindert werden.
Folglich können Allergien (Heuschnupfen, Asthma) sowie bakterielle Magenschleimhautentzündungen oder Blasenentzündungen und auch virale Schleimhauterkrankungen (Schnupfen und Bronchitis), auftreten.
Chronische Entzündung können zu einer Verdickung der Tunica mucosa führen, aber auch andere Symptome wie Aufstoßen, Sodbrennen, Durchfälle, Blutungen, usw. verursachen (zum Beispiel bei einer chronischen Magen- und Darmschleimhautentzündungen).
Häufig ist eine operative Maßnahme die Folge. Um dies zu vermeiden, ist es notwendig, die wichtigen Nährstoffe über das Essen täglich zu zuführen und schlechte Faktoren wie Stress, Rauchen, bakterielle oder virale Infektion usw. zu vermeiden oder diese so rasch wie möglich zu behandeln.
Wo befindet sich die Schleimhaut in unserem Körper?
Es finden sich folgenden Schleimhäute in unserem Körper: Darmschleimhaut, Gebärmutterschleimhaut, Mundschleimhaut, Nasenschleimhaut, Bronchialschleimhaut, Analschleimhaut, Magenschleimhaut und Vaginalschleimhaut.
Die Mundschleimhaut
Sehr viele innere Oberflächen des menschlichen Körpers sind von Schleimhaut überzogen. Einen großen Teil der Schleimhaut macht die Oberfläche des Verdauungstraktes aus. Von der Mundhöhle bis zum Rektum passiert unsere Nahrung mehrere Quadratmeter Schleimhaut. Dabei ist die Schleimhaut je nach deren funktionellen Anspruch immer etwas anders aufgebaut.
Im Mund besteht die wesentliche Aufgabe der Schleimhaut darin, den Nahrungsbrei mit Speichel zu benetzen und dadurch den ersten Schritt der Verdauung einzuleiten.
Dabei wird der Speichel aber nur zu geringen Teilen von Drüsen der Schleimhaut gebildet. Der Löwenanteil wird von den großen Speicheldrüsen des Kopfes gebildet. Dazu zählen die paarig angelegten Ohr-, Unterkiefer- und Unterzungenspeicheldrüse.
Die Schleimhaut des Mundes an sich setzt sich aus mehreren Schichten zusammen. In die Mundhöhle hinein ragt eine dünne Zellschicht teils verhorntem und unverhorntem Plattenepithel. Verhorntes Plattenepithel ist dicker und widerstandsfähiger als unverhorntes. Deshalb ist es in den Bereichen des Mundes anzutreffen, die durch die Nahrung größerer mechanischer Belastung ausgesetzt sind. Ein Beispiel hierfür wäre der Zungengrund.
Die Mundschleimhaut enthält auch zahlreiche Immunzellen, die sie vor infektiösen Eindringlingen schützt. Dazu zählen beispielsweise Langerhans-Riesenzellen, welche in der Lage sind eine Immunantwort des Körpers auszulösen. Bei einem geschwächten Immunsystem zum Beispiel im Rahmen einer HIV-Infektion oder einer Krebserkrankung treten in der Mundhöhle öfter Infektionen mit Bakterien oder Pilzen auf. Häufig ist dann die Mundschleimhaut angeschwollen. Tritt also eine solche Infektion auf, sollte immer nach der Ursache des Problems geschaut werden.
Lesen Sie mehr zu dem Thema: Geschwollene Mundschleimhaut
Neben Pigmentzellen lassen sich in der Mundschleimhaut auch Sinneszellen unterscheiden. Sogenannte Merkel-Zellen sind für das Tast- und Druckgefühl im Mund zuständig. So kann die Schleimhaut indirekt den Füllungszustand des Mundes an das Gehirn weitergeben. Weitere wichtige Sinneszellen sind die Geschmackszellen, welche sich überwiegend auf der Zunge befinden. Sie ermöglichen dem Menschen verschiedene Geschmäcker wahrzunehmen.
Die oberflächlichen Zellen der Mundschleimhaut sitzen einer bindegewebigen Schicht auf, die sie fixiert und an Ort und Stelle hält. So wird die Schleimhaut beim Kauen und durch Reibung des Nahrungsbreis nicht abgelöst.
Dadurch dass die Mundschleimhaut sehr gut durchblutet ist kann sie sich bei kleinen Verletzungen wieder schnell regenerieren. Gleichzeitig sollte man darauf achten, dass Riss- und Schnittwunden im Mund stark bluten und gegebenenfalls ärztlich oder zahnärztlich versorgt werden müssen.
Magenschleimhaut
Die Schleimhaut des Magens zeigt einige Besonderheiten auf, die sie von den Schleimhäuten des restlichen Verdauungstraktes unterscheiden. Sie liegt nicht glatt, sondern in Längsfalten aufgeworfen vor, die sich mit zunehmender Magenfüllung glätten. Stark vergrößert betrachtet erkennt man, dass Schleimhaut (Tunica mucosa) auch nicht gleichmäßig aufgebaut ist. Es zeigen sich circa 1-5 mm große Felder (Area gastricae), die in einem pflastersteinähnlichen Muster liegen. In sie münden kleine trichterförmige Vertiefungen, genannt Foveolae gastricae. Hier liegen die Magendrüsen, deren Wurzeln in der Tiefe der Schleimhaut liegen und ins Mageninnere münden. Sie produzieren einerseits den sauren Magensaft zur Verdauung (siehe auch Anatomie des Verdauungstrakts), andererseits ein alkalisches Pendant-Sekret, das den Magen vor der Selbstverdauung schützt. Die drüsenhaltige Schleimhaut befindet sich nur im Hauptteil des Magens, nicht am Eingang und Ausgang.
Nasenschleimhaut
Die Nasenschleimhaut besteht aus der respiratorischen Schleimhaut (Regio respiratoria) und der Riechschleimhaut (Regio olfactoria). Die respiratorische Region ist nach ihrer Funktion benannt; sie stellt den ersten Teil des Atemtraktes dar. Sie umfasst den größten Teil der Nasenhöhle. Man findet sie an der Nasenscheidewand, den Seitenwänden und in den Nasenmuscheln. Die oberste Zellschicht dieser Schleimhaut ist zylindrisch geformt und besitzt einen Kinozilienbesatz. Kinozilien sind mikroskopisch kleine Härchen, deren Funktion der Transport von Staub oder Sekret rachenwärts ist. Somit halten sie die Atemwege frei. Pro Sekunde übt eines dieser Härchen 10 bis 20 Schläge aus. In der respiratorischen Schleimhaut befinden sich auch Zellen zur Schleimproduktion sowie Immunabwehr.
Die Riechschleimhaut (Regio olfactoria) findet sich hingegen in der oberen Nasenmuschel, in der Nasenkuppel, sowie im oberen Teil der Nasenscheidewand. In ihr sitzen die primären Sinneszellen, die den Geruch wahrnehmen. Dafür nötig ist ein „Riechschleim“, der von benachbarten Drüsenzellen (Bowman-Drüsen, Glandulae olfactoriae) produziert wird. Er dient als eine Art Spülmittel, der Geruchsstoffe in einer löslichen Form zu den Geruchssinneszellen transportiert. Die Schleimhaut der Nasennebenhöhlen ist gleich aufgebaut wie die der Regio respiratoria, besitzt jedoch weniger Drüsenzellen.
Das könnte Sie auch interessieren: Die Anatomie der Nase
Die Gebärmutterschleimhaut
Die Gebärmutterschleimhaut heißt auch Endometrium (Tunica mucosa). In ihr liegen Uterusdrüsen (Gebärmutterdrüsen), die ein alkalisches (basisches) Sekret abgeben. Dessen Funktion ist der Schutz vor Infektionen sowie der Transport der Eizelle. Seine Zusammensetzung unterliegt zyklischen Schwankungen. Die oberste Zellschicht ist zylindrisch aufgebaut und besitzt einen mikroskopischen Härchenbesatz (Kinozilien und Mikrovilli), die dem Transport der Eizelle dienen. Die Gebärmutterschleimhaut ist besonders gut durchblutet: in ihr liegen Spiralarterien, geschlängelte kleine Blutgefäße, die je nach Zyklustag ihre Gestalt verändern und die Blutzufuhr je nach Bedarf vergrößern oder drosseln können. Man unterscheidet zwei Schichten in der Gebärmutterschleimhaut. Die obere Schicht heißt Stratum functionale. Sie verändert sich im Laufe eines Zyklus und wird bei der Monatsblutung abgestoßen. Unter ihr liegt das Stratum basale. Es wird nicht abgestoßen und bildet die darüberliegende Schicht nach.
Gibt es eine Schleimhaut am Auge?
Am Auge gibt es keine Schleimhaut. Was umgangssprachlich vielleicht als Schleimhaut bezeichnet wird, ist die Bindehaut. Sie verbindet das Innere der Augenlider mit dem Augapfel und wird durch den Tränenapparat feucht gehalten.
Lesen Sie mehr zum Thema unter: Anatomie des Auges
Schleimhaut der Harnröhre
Die Schleimhaut der Harnröhre ist in Längsfalten aufgeworfen. Von oben nach unten zeigt sie drei unterschiedliche Zellarten. Die oberste heißt Urothel, eine Zellschicht, die sich nur in Organen des Harntraktes findet. Die mittlere Schicht ist mehrreihig und zeigt eine hochprismatische Form. Die unterste Schicht ist mehrschichtig und unverhornt (auch zu finden in Teilen der Mundschleimhaut zum Beispiel). Unter der Schleimhaut liegen feine Muskelzellen, die im Bereich des Beckenbodens für die Kontinenz zuständig sind und im restlichen Harnröhrenbereich für die Fortbewegung des Urins sorgen. In dieser Schleimhaut liegen keine Abwehrzellen oder Drüsen.
Erkrankungen der Schleimhaut
Bei folgenden Krankheiten spielt die Schleimhaut eine Rolle:
Schleimhautentzündung
Eine Entzündung kann prinzipiell auf jedem Organ- und Hauttyp entstehen und zeichnet sich klassischerweise durch folgende Kriterien aus: Rötung, Überwärmung, Schwellung, Schmerz und Funktionsverlust. Der Mechanismus dahinter ist immer der gleiche: durch Gebeweschädigung kommt es zur kurzzeitigen Minderdurchblutung und reflektorisch wird danach die Blutzufuhr gesteigert. Dadurch kommt es zur Schwellung und Rötung. Das wiederum kann den Blutfluss verlangsamen und die Immunzellen Leukozyten (weiße Blutkörperchen) können sich am Ort des Geschehens anheften. Sie werden angelockt durch bestimmte Stoffe (Zytokine, Interleukine), die das geschädigte Gewebe als ein solches markieren. Danach folgen vielseitige Reparatur- und/oder Abwehrmechanismen, um die Funktion des Organs oder des Gewebes wiederherzustellen.
Die bekannteste und relevanteste Schleimhautentzündung ist die der Magenhaut, genannt Gastritis. Sie kann akut oder (zumeist) chronisch sein und viele verschiedene Ursachen haben. Die häufigste ist die Typ C Gastritis. C steht für chemisch und meint als Ursache den langen Gebrauch bestimmter Medikamente (z.B. Aspirin), die den basischen Schleimhautschutz des Magens zerstören. Weitere Einteilungen richten sich nach A und B; A steht für autoimmunologische Prozesse und B für bakterielle Ursachen (Helicobacter pylori). Eine Entzündung der Nasenschleimhaut kann zum Beispiel durch den zu langen Gebrauch von abschwellendem Nasenspray zustande kommen.
Eine Entzündung der Gebärmutterschleimhaut (Endometritis) geht fast immer von Bakterien aus. Am häufigsten sind hierbei die bekannten Erreger der Geschlechtskrankheiten zu nennen: Chlamydien und Gonokokken („Tripper“). (Weitere Erreger sind: Anaerobier, Gardnerella vaginalis, E. coli, Enterobakterien, Streptokokken, Haemophilus influenzae, Mykoplasmen, Actinomyces). Meistens handelt es sich um aufsteigende Infektionen, also Erkrankungen des Gebärmutterhalses (Zervizitis), seltener jedoch auch vom Bauchraum absteigende Krankheiten (wie Blinddarmentzündung, Bauchfellentzündung und chronisch-entzündliche Darmerkrankungen). Risikofaktoren für das Entwickeln einer Gebärmutterschleimhautentzündung sind häufiger Geschlechtsverkehr mit wechselnden Partnern, beschwerdearme oder unbehandelte Erkrankungen des Genitals (Vaginose oder Zervizitis), sowie Fremdkörperimplantation (Intrauterinpessar). Zu Beginn der Menstruation und nach der Geburt ist der schützende Schleimpfropf im Gebärmutterhals abhanden gekommen und bietet daher auch einen Zugangsweg für Infektionen. Nach gynäkologischen oder operativen Eingriffen sowie nach vorangegangenen Beckenentzündungen besteht auch ein erhöhtes Risiko für die Entwicklung einer Endometritis. Die Symptome können dabei von gering bis lebensbedrohlich variieren. Dominierend und alarmierend seien hier die Beschwerden Druckschmerz, Fieber und ein sogenannter eitrig-rahmiger Ausfluss.
Ähnlich hierzu verläuft die Entzündung der Harnröhre (siehe auch: Harnröhrenentzündung), da es sich hier auch häufig um eine übertragbare Geschlechtskrankheit handelt. Die wichtigsten Erreger sind Chlamydia trachomatis und Mykoplasmen. Die Beschwerden sind wieder sehr variabel und können Brennen, vaginaler Ausfluss oder rahmig-eitriger Penisausfluss am Morgen sein (sog. Bonjour-Tropfen). Wie bei der Endometritis sollte der Keim diagnostisch identifiziert werden um eine Antibiotikatherapie einzuleiten. Eine bakterielle Entzündung der Mundschleimhaut ist sehr selten und tritt eher bei immunsupprimierten Patienten auf, also Patienten mit abgeschwächter Immunreaktion. Häufiger ist nach Antibiotikatherapie ein Pilzbefall (Mundsoor; Candidose). Chronisch entzündliche Krankheiten wie Morbus Crohn oder Geschlechtskrankheiten wie Syphilis können auch den Mund befallen, gehören aber nicht zu den klassischen Befallsorten oder Leitsymptomen.
Schleimhauterythem
Ein Erythem beschreibt eine scharf begrenzte Rötung der Haut. Sie lässt sich häufiger auf der normalen Haut als auf der Schleimhaut finden. Einen Schleimhautbefall gibt es bei dem Erythema exsudativum multiforme. Es handelt sich hierbei um eine selbstlimitierende Entzündungsreaktion, die v.a. nach einer Virusinfektion auftritt. Selbstlimitierend bedeutet, dass sie von alleine ausheilt. Sie erscheint vor allem an Armen und Beinen, ist schießscheibenförmig, brennend und juckend. Ist diese besonders stark ausgeprägt, sind auch die Schleimhäute davon betroffen. Eine Schleimhautrötung im allgemeinen Sinne gibt es bei vielen Geschlechtskrankheiten, die mit einer Entzündung einhergehen. Auch ein Befall durch den Pilz Candida albicans (siehe auch: Candidose) kann u.a. als erythematös (erythem-artig) beschrieben werden.
Schleimhautwucherung
Je nach Funktion der einzelnen Schleimhaut, unterliegt diese einer mehr oder minder starken Proliferation. Es handelt sich um ein sogenanntes labiles Wechselgewebe. Veränderungen in dessen Gestalt sind also vom Körper meist gewollt.
Mit dem Begriff „Wucherung“ können verschiedene Wachstumsverhalten von Zellen gemeint sein. Die Hypertrophie beschreibt die Größenzunahme eines Gewebes durch Vergrößerung der Einzelzellen. Dies kann zum Beispiel die hormonell bedingte Vergrößerung der Gebärmutter betreffen. Eine Hyperplasie beschreibt einen Zustand, in dem sich die Zellzahl vermehrt und ein Gewebe dadurch größer wird. Dies betrifft den hormonellen zyklischen Auf- und Abbau der Gebärmutterschleimhaut (siehe auch: Regelblutung), ist also gesund und gewollt (physiologisch). Dessen krankhaftes Pendant (pathologisch) nennt man Malignom, also eine bösartige Wucherung. Der Begriff Tumor sollte davon abgegrenzt werden. Ein Tumor beschreibt im Medizinerjargon sowohl eine Schwellung im Rahmen einer Entzündung oder eines Ödems, als auch eine gut- oder bösartige Geschwulst (benigne oder maligne).
Wucherungen können idiopathisch (zufällig) auftreten, also ohne ersichtlichen und krankheitsrelevanten Grund. Häufiger jedoch gehen sie von hormonellen Faktoren aus oder einer gestörten Zellteilung. In jedem Organ ist die Zellteilung nämlich durch intrazelluläre (innerhalb der Zelle vorhandenen) „Regeln“ und Barrieren limitiert. Diese Mechanismen können gestört sein durch langanhaltende Gewebsschädigung. Das erklärt zum Beispiel, weshalb eine jahrelange Gastritis (Magenschleimhautentzündung) einen Risikofaktor für die Entwicklung eines bösartigen Geschwürs darstellt (Karzinogenese). Manchmal geht die Wucherung von Schleimhautorganen auch von den Drüsen aus, die in der Schleimhaut liegen. Dann handelt es sich um die sogenannten Adenome, meist gutartige Geschwulste.
Wucherungen oder Schwellungen aufgrund von Entzündungen sind häufiger und meist flüchtig. So kann es zum Beispiel bei einer Sonderform der Magenschleimhautentzündung (Gastritis) zu einem Anschwellen der Schleimhautfalten kommen. Genannt wird diese Krankheit daher auch Riesenfaltengastritis (Morbus Ménétrier), sie wird genauso behandelt wie eine Herkömmliche.
Schleimhautzyste
Bei einer Zyste handelt es sich um einen abgekapselten, flüssigkeitsgefüllten Hohlraum, der prinzipiell in jedem Gewebe entstehen kann. Sie können angeboren sein oder im Laufe eines Lebens entstehen. Angeborene Zysten entstehen durch Gewebsfehlentwicklung (zum Beispiel die Dermoidzyste). Die andere Form der Zysten, auch erworbene Zysten genannt, entsteht durch den verhinderten Abfluss von Sekret. Da Schleimhäute mit sekretbildenden Drüsen in Verbindung stehen, können hier unter Umständen Zysten entstehen. Man unterscheidet zwischen den echten Zysten (diese haben eine eigene Zellschicht als Auskleidung) und den falschen Zysten (zum Beispiel nach Aufweichung des Gewebes durch Parasitenbefall oder andere Entzündungen). Ist eine Zyste nachweislich mit Eiter gefüllt und deutlich gekammert, spricht man vom Abszess.
Ort und Entstehungsvorgang einer Zyste spielen immer eine Rolle in der Bewertung dieser. Zysten im Mundraum zum Beispiel tendieren zu einem fortschreitenden Wachstum, die dann umliegende Strukturen einengen oder zerstören können. Eine Zyste im Knochen kann dramatischerweise zu Brüchen führen, eine Schleimhautzyste hingegen ist prinzipiell seltener, da sie aus Weichteilgewebe entsteht und häufig früh symptomatisch wird, sprich, Beschwerden macht. Sie kann, wenn sie aus einer Entzündung entstanden ist, Schmerzen machen. Angeborene Schleimhautzysten im inneren Genitaltrakt könnten durch verdrängendes Wachstum die Fruchtbarkeit vermindern. Mit einer Zyste verwechselt werden, kann die Aphte, der Abszess, die Erosion, die Bläschen- oder Blasenbildung (Vesicula, Bullae) u.v.m. Es bedarf der professionellen Untersuchung eines Arztes oder Zahnarztes für eine korrekte Diagnose. In der Regel sind Zysten chirurgisch einfach behandelbar.
Schleimhautkrebs
Von den beschriebenen Schleimhautarten sind folgende Krebserkrankungen herausstechend und wichtig: Magenkrebs (Magenkarzinom), Gebärmutterschleimhautkrebs (Endometriumkarzinom), und Krebsleiden des Harntraktes (Urothelkarzinom). Weiterhin findet sich schwarzer Hautkrebs auch an Schleimhäuten (Schleimhautmelanome) und die Schleimhäute der äußeren Genitale können von Krebsleiden betroffen sein (Vulva- und Peniskarzinome; Plattenepithelkarzinome). Wie bereits angedeutet, sind beim Magenkrebs Erkrankungen der Schleimhaut wie Entzündungen (Gastritis) wichtige Risikofaktoren für die Entstehung von Krebs. 90% davon sind sogenannte Adenokarzinome (siehe dazu auch: Darmkrebs), das heißt, dass der Krebs geht von Drüsenzellen ausgeht. Weitere wichtige Risikofaktoren für Magenkrebs sind Alkoholkonsum und Zigarettenrauchen, sowie Besiedlung mit dem Keim Helicobacter pylori. Zu Beginn der Erkrankung haben Patienten meist wenig Beschwerden, selten unspezifische Bauchschmerzen, ein Druck- und Völlegefühl sowie eine Abneigung gegen Fleisch. Diagnostiziert wird dies mit einer Magenspiegelung inklusive Gewebeprobenentnahme. Die einzige erfolgreiche Behandlung ist die Operation mit (in)kompletter Entfernung des Magens. Eine Chemotherapie erfolgt nur in fortgeschrittenen Stadien.
Der Gebärmutterschleimhautkrebs ist in Deutschland der zweithäufigste geschlechtsspezifische Krebs der Frau. Meist sind Frauen zwischen 60 und 70 betroffen. Inzwischen weiß man, dass der wichtigste Risikofaktor die jahrelange Zufuhr von Östrogenen darstellt (zum Beispiel durch Antibabypille etc.). Dieses Krebsleiden macht sich bereits früh durch schmerzlose vaginale Blutungen bemerkbar und kann leicht mit einem vaginalen Ultraschall diagnostiziert werden. Betroffene Patientinnen haben meist gute Aussichten auf Heilung. Die Therapie besteht in der operativen Entfernung von Gebärmutter, Eileitern und angrenzenden Lymphknoten sowie in hormonellen Zusatztherapien (Gestagene).
Das Urothelkarzinom betrifft eher Menschen über 65 und findet sich eigentlich nur in der Harnblase, dem Harnleiter, aber selten bis nie in der Harnröhre. Dieser Krebs macht sich bemerkbar durch Blut im Urin, während Schmerzen lange ausbleiben. Der wichtigste Risikofaktor ist Zigarettenrauchen. Je nach Stadium und Lokalisation kann er operiert werden, im fortgeschrittenen Stadium kommt eine Chemotherapie zum Tragen.
Eine sehr seltene Form des schwarzen Hautkrebses ist der Befall der Schleimhaut. Er kommt sehr selten vor, weil der Hauptrisikofaktor die UV-Licht-Langzeitbelastung ist und die Schleimhäute dem wenig ausgesetzt sind. Er entsteht dann vor allem an dem unverhornten Schleimhautanteil der Unterlippe. Wird ein Melanom früh erkannt, ist die Prognose durch eine frühzeitige chirurgische Operation in der Regel herausragend gut.
Der Schleimhautkrebs der Vulva (äußeres Genital der Frau) ist eine sehr seltene Ekrankung, die Frauen mittleren Alters betrifft. Bereits früh macht er sich bemerkbar durch optische Veränderungen, sowie Jucken, Brennen und Schmerzen, z.T. zusammen mit blutenden Einrissen in der Schleimhaut. In frühen Stadien kann man mit einer OP versuchen, die Heilungschancen zu verbessern. In der Regel ist die Prognose aber schlecht und man behandelt mit Bestrahlung oder Chemotherapie. Sozusagen das Pendant hierzu beim Mann ist das Peniskarzinom. Bei beiden ist die gleiche Zellschicht Ausgang des Krebses- die Plattenepithelschicht. Das Peniskarzinom ist ein sehr seltener Krebs, der durch mangelnde Hygiene entsteht und sich früh bemerkbar macht durch eine Verhärtung oder Schwellung im Bereich der Eichel. Eine kleine Probeentnahme der Haut sichert den Verdacht. Einziger Ansatz zum Heilen ist die chirurgische Teil- oder Gesamtausschneidung des Krebses, in späteren Stadien auch Bestrahlung und Chemotherapie. Wie das Vulvakarzinom ist die Prognose aber eher schlecht. Beide sind assoziiert mit Infektionen von humanen Papillomaviren (siehe auch: Humanes Papillomavirus), die Viren, die auch den Gebärmutterhalskrebs verursachen und gegen die Mädchen zwischen 9-13 geimpft werden sollten.
Schleimhautatrophie
Als Atrophie bezeichnet man ein Schrumpfen des Gewebes, entweder durch Rückgang der Zellzahl oder Verminderung der Zellgröße. Beispiele der Schleimhautatrophien sind: Atrophie der Nasenschleimhaut durch Nasenspray. Durch den abschwellenden Stoff Xylometazolin wird den Schleimhautzellen Wasser entzogen, es kommt also kurzzeitig zu einer gewollten Atrophie. Zu langer Gebrauch (über eine Woche) von Nasenspray kann damit die Zellen dauerhaft schädigen und einen längerfristigen Zelluntergang bewirken. Die Schleimhäute des weiblichen Genitaltraktes unterliegen in den fruchtbaren Lebensphasen hormonellen Schwankungen. Östrogenmangel im Alter sorgt zum Beispiel für eine Atrophie der Vaginalschleimhaut. Da damit auch der Untergang von Drüsen einhergeht und die Schleimhäute trockener werden, stellen sie eine geringere Schutzbarriere dar und das Risiko für Infektionen steigt.
Schleimhautfalten im Knie
Im Kniegelenk gibt es keine Schleimhaut, sondern lediglich mehrere Schleimbeutel (Bursa synovialis). Dabei handelt es sich um ein beutelförmiges Polster aus Gelenksflüssigkeit, umgeben von einer dünnen Haut. Es liegt zwischen Muskeln und Sehnen auf der einen Seite und wird auf der anderen Seite vom Knochen begrenzt. Dabei kann ein Schleimbeutel mit der Gelenkhöhle in Verbindung stehen oder davon abgegrenzt sein. Seine Funktion ist eine Verbesserung des Gleitvorgangs der Sehnen entlang eines Knochen. Da das Knie so viele Muskelansätze hat, gibt es dort mehrere Schleimbeutel. Der größte liegt unter der Patella (Kniescheibe) und dem Femur (Oberschenkelknochen) und heißt Bursa suprapatellaris. Weitere im Knie gelegene Schleimbeutel heißen: Bursa subtendinea musculi gastrocnemii lateralis, Bursa subtendinea musculi gastrocnemii medialis, Bursa musculi semimebranosi, Bursa subpoplitea u.v.m.. Sie sind jeweils nach den Strukturen benannt, von denen sie unmittelbar umgeben sind.
Schleimhautpemphigoid
Als Pemphigoid bezeichnet man Hauterkrankungen, bei denen die obere Hautschicht (Epidermis) vom daruntergelegenen intakten Bindegewebe durch Blasenbildung abgehoben ist. Sie sind häufiger auf der normalen Haut als auf der Schleimhaut zu finden. Der Schleimhautpemphigoid ist eine sehr seltene, gutartige und chronische Krankheit, dessen Entstehung unklar ist. Es bilden sich Blasen, Erosionen (oberflächlicher Gewebedefekt oder Riss) und Narben an verschiedenen Häuten. Allen voran sind die Bindehäute (dann genannt Pemphiguus ocularis) betroffen, dessen weiterer Verlauf zum Austrocknen und zur Erblindung des Auges führen kann. Seltener entsteht er im Mund, am Genital und in der Speiseröhre. Davon zu unterscheiden ist das ähnliche „bullöses Pemphigoid“. Hier finden sich landkartenförmige Rötungen (Erytheme), auf denen gruppierte Bläschen und Blasen stehen. Es handelt sich hierbei um eine Autoimmunerkrankung, also ein Krankheitsgeschehen, bei dem das Immunsystem des Körpers sich gegen die eigenen Strukturen wendet.
Wie kann man Schleimhaut abschwellen lassen?
Vor allem im Winter bereitet eine geschwollene Schleimhaut der Nase Probleme. Sie tritt dabei häufig bei einer banalen Infektion der Nasenschleimhaut auf und ist in den meisten Fällen gesundheitlich unbedenklich.
Häufig geht die Schwellung bei einer Erkältung schon nach ein bis zwei Wochen von alleine zurück. Jedoch wird eine geschwollene Nasenschleimhaut allgemein als extrem lästig empfunden, da das Atmen am Tag und in der Nacht behindert wird. Aus diesem Grund wir häufig zu Nasensprays gegriffen. Diese sind frei in der Apotheke erhältlich und bei verantwortungsvollen Gebrauch gesundheitlich unbedenklich.
Man sollte beim Konsum darauf achten nicht zu viel Nasenspray zu nehmen und auch das Produkt regelmäßig zu wechseln da sich der Körper an das Spray gewöhnt und sogar Abhängigkeiten entwickeln kann.
Nasenspray enthält oft sogenannte Zoline. Diese Medikamente stellen die Blutgefäße in der Nasenschleimhaut eng und sorgen so für den abschwellenden Effekt. Außerdem wirken sie der Schleimproduktion entgegen.
Alternativ kann zu Hausmitteln gegriffen werden. Beliebt bei einer Entzündung der Schleimhaut in der Nase sind Salzspülungen und Inhalation.
Diese bringen zwar für kurze Zeit Erleichterung, haben aber keinen Einfluss auf die Länge der Erkältung. Somit ist ein ausgewogener Gebrauch von Sprays und Hausmitteln am ehesten zu empfehlen, um die Schleimhaut abschwellen zu lassen.
Schleimhauttransplantation - Was ist das?
Als Transplantation bezeichnet man das chirurgische Einpflanzen von fremden oder eigenen Zellen, Organen oder Geweben. Wird vom eigenen Körper etwas entnommen und am eigenen Körper, nur an anderer Stelle, wieder eingepflanzt, spricht man von autologer Transplantation (Autotransplantation). Dies wird besonders gerne bei Hauttransplantationen so gemacht. Die Schleimhauttransplantation findet eigentlich nur in der zahnärztlichen bzw. oralchirurgischen Behandlung Verwendung (oralchirurgisch ist eine Zusatzqualifikation eines Zahnarztes und bedeutet, dass er im Mundbereich operieren darf). Sie wird nötig bei einem Schleimhautdefekt, also zum Beispiel nach Trauma, nach Implantateinsatz oder nach Parodontose, also nach einer entzündlichen Erkrankung des Zahnhalteapparates (u.a. Zahnfleischschwund, freiliegender Zahnhals). Ebenso nach einem Krebsleiden oder einer zerstörerischen (destruierenden) Infektion kann neues Deckgewebe in Form eines Transplantats nötig sein. Je nach Lokalisation ist ein Verschiebelappen möglich, d.h. nur ein Teil der Schleimhaut wird abgeschnitten und um den stehenenbleibenden Zipfel rotiert.
Häufiger jedoch entnimmt man einen vollständigen Schleimhautlappen und relokalisiert ihn an anderer Stelle. Dafür nimmt man meist Schleimhaut des harten Gaumens, weil diese derber in ihrer Konsistenz ist. Damit die produzierte neue Wunde selbst adäquat verheilen kann, wird eine „Verbandplatte“ aufgesetzt, eine Kunststoffplatte, die die offene Stelle von Reizung etc. schützen soll und die Wundheilung unterstützt. Der freie Lappen kann nun an benötigter Stelle angenäht werden. Manchmal ist es dazu notwendig Wundränder aufzufrischen, d.h. auch in das eigentlich intakte Schleimhautgewebe hineinzuschneiden. So können Blutgefäße von beiden Seiten (die Stelle, an dem der Lappen eingesetzt wird und der Lappen selbst) sozusagen aufeinander zuwachsen und die Blutversorgung sicherstellen. Ist die Blutversorgung unzureichend, wird der Lappen abgestoßen. Ein erhöhtes Risiko dafür haben vor allem Raucher und Diabetiker. In der Regel heilen aber circa 80% aller Schleimhautlappen/Transplantate regelrecht an. Die Fäden, mit denen man das Schleimhauttransplantat an der gewünschten Schleimhautstelle vernäht, werden nach einer Woche gezogen. Nach 1-2 Wochen kann die Verbandplatte an der Entnahmestelle Gaumen entfernt werden.
Weitere Informationen zum Thema Schleimhaut
Weitere Informationen zum Thema Schleimhaut finden Sie unter:
- Allgemeine Informationen zur Mundhöhle
- Wie ist die Magenschleimhaut aufgebaut?
- Besondere Krankheitsbilder der Nasenschleimhaut
Folgende Themen könnten für Sie von Interesse sein:
- Das sollten Sie unbedingt über Aphten wissen
- Welche Folgen hat die Chronische Magenschleimhautentzündung?
- Colitis ulcerosa - Was sind die Ursachen?
- Wie kann eine Nasenschleimhautentzündung behandelt werden?
Eine Übersicht aller Themen der Anatomie finden Sie unter Anatomie A-Z.