Die Vagina, oder auch Scheide genannt zählt zu den primären weiblichen Geschlechtsorganen. Die Vagina ist ein ca. 6 bis 10 cm langer, dünner Schlauch aus Bindegewebe und Muskeln. Die Vagina erfüllt mehrere Funktionen. Zum einen dient die Vagina/ Scheide als Abtransport des Menstruationsblutes, andererseits dient sie als Begattungsorgan beim Geschlechtsverkehr.
Inhaltsverzeichnis
- Anatomie
- Histologie / Gewebe
- Funktion
- Untersuchungen
- Erkrankungen / Anomalien
- Scheidenpilz
- Scheidentrockenheit
- Juckreiz in der Vagina
- Scheidenentzündung
- Scheidenkrebs
- Ausfluss aus der Vagina
- Geschwollene Scheide - Was steckt dahinter?
- Scheidenriss
- Scheidenkrampf
- Verletzungen der Vagina
- Lageveränderungen der Vagina
- Anomalien der Vagina
- Weitere Informationen zum Thema Vagina
Weibliches Geschlechtsorgan
Synonyme
Scheide
engl.: vagina
Definition
Die Vagina oder Scheide zählt zu den weiblichen Geschlechtsorganen und ist ein dünnwandiger, etwa 6 bis 10 cm langer, dehnbarer Schlauch aus Bindegewebe sowie Muskulatur. In die Vagina hinein ragt die sogenannte Portio, das Ende des Gebärmutterhalses (Zervix); ihre Mündung befindet sich im Scheidenvorhof (Vestibulum vaginae, Vestibulum = Vorhof).
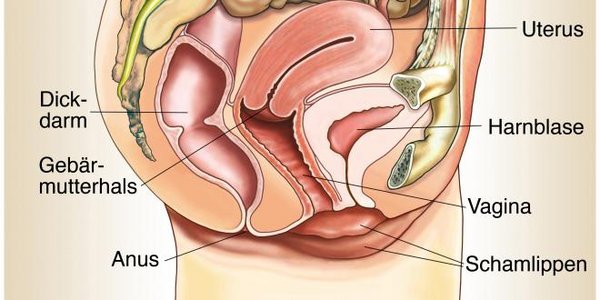
Anatomie
Die Vagina erstreckt sich vom Gebärmutterhals (Zervix uteri, Zervix = Hals, Uterus = Gebärmutter) bis zum Ostium vaginae (Ostium = Mündung), welches sich in den Scheidenvorhof (Vestibulum vaginae, Vestibulum = Vorhof) fortsetzt.
Den Teil der Vagina nahe der Zervix bildet das Scheidengewölbe (Fornix vaginae) mit einem vorderen, einem hinteren und seitlichen Anteilen. Der hintere nimmt beim Geschlechtsverkehr das ejakulierte Sperma auf, weshalb man ihn auch als „Samenbehältnis“ bezeichnet.
Als Introitus vaginae (Introitus = Eingang) bezeichnet man den Scheideneingang und findet ihn am Ostium. Verschlossen ist dieser durch das Jungfernhäutchen (Hymen = Hochzeitsgott) oder die Jungfernhäutchenreste (Carunculae hymenales).
Die Wände der Vagina weisen unterschiedliche Länge auf, wobei die vordere etwa 2 cm kürzer als die hintere ist, und liegen im Normalfall direkt aufeinander, so dass ein H-Förmiger Querschnitt entsteht. Dieser ist am weitesten an der Stelle des Scheidengewölbes und am engsten im unteren Drittel der Vagina unterhalb der Beckenbodenmuskulatur (Levatorspalt).
Bezüglich der anatomischen Lage finden sich an der Vorderseite der Vagina Harnblase sowie Harnröhre, an ihrer Hinterseite Mastdarm (Rektum) und Analkanal.
Verbunden ist die Vagina mit diesen umgebenden Strukturen über bindegewebige Septen. Zwischen Blase und Vagina bezeichnet man dieses als Septum vesicovaginale (Vesica = Harnblasse), zwischen Harnröhre und Scheide als Septum urethrovaginale (Urethra = Harnröhre). Das Septum rectovaginale wiederum findet sich an der Hinterseite der Vagina zum Mastdarm (Rektum) hin.
Das Innere der Vagina weist sowohl mehrere Längs- als auch Querfalten, wobei die Längsfalten (Columnae rugarum; columna = lat. säulenähnmliches Organ, ruga = lat. Hautfalte) durch darunter liegende Venengeflechte aufgeworfen werden. Eine besonders prominente längliche Falte (Carina urethralis; carina = Sporn, Urethra = Harnröhre) hingegen wird durch die dahinter liegende Harnröhre gebildet. Die Querfalten in der Vagina (Rugae vaginales; ruga = lat. Hautfalte) wiederum verschwinden meist nach der ersten Geburt der Frau.
Mit Blut versorgt wird die Vagina über mehrere Arterien, nämlich zum einen durch Äste der Arteria uterina (Arterie der Gebärmutter) sowie Arteria pudenda interna, zum anderen über die Arteria vesicalis inferior (Arterie der Harnblase). Der Abfluss des venösen Bluts der Vagina erfolgt über ein Venengeflecht, den Plexus venosus vaginalis, in die großen Venengefäße (Venae iliacae internae).
Für die Nervenversorgung der Vagina zuständig ist auf der einen Seite ein autonomes Nervengeflecht, der Plexus uterovaginalis, auf der anderen Seite ein eigenständiuger Nerv, der Nervus pudendus.
Außerdem ist die Vagina an das Lymphsystem angeschlossen. Der lymphatische Abfluss passiert mehrere Lymphknoten (Nodi lymphatici), nämlich die inneren Beckenlymphknoten (Nodi lymphatici iliaci interni) sowie die oberflächlichen Lymphknoten der Leiste (Nodi lymphatici inguinales superficiales).
Histologie / Gewebe
Das Gewebe der Schleimhaut der Vagina ist von innen nach außen in mehrere Schichten unterteilt:
- Mukosa = mehrschichtiges, unverhorntes Plattenepithel und bindegewebige Lamina propria, keine Drüsen
- Muskularis = glatte Muskulatur, elastische Fasern, Bindegewebe
- Adventitia / Parakolpium = Bindegewebe; Verankerung in der Umgebung
Die Mukosa der Vagina wiederum gliedert sich ebenfalls in mehrere Schichten, nämlich in mehrschichtiges, unverhorntes Plattenepithel sowie in eine bindegewebige Lamina propria (Lamina = Platte).
Das Plattenepithel der Vagina besteht aus folgenden 4 Lagen:
- Stratum basale (Stratum = Decke): Basalzellen, zuständig für Vermehrung der Zellen
- Stratum parabasale / Straum spinosum profundum: Parabasalzellen, beginnende Differenzierung der Zellen
- Stratum intermedium / Stratum spinosum superficiale: Intermediärzellen mit viel Glykogen
- Stratum superficiale: Superfizialzellen mit viel Glykogen
- Langerhans-Zellen: Zellen der Immunabwehr, dazwischenliegend
Dieses Epithel unterliegt Veränderungen, welche durch Hormone in Abhängigkeit des weiblichen Zyklus hervorgerufen werden:
- Vor dem Eisprung (Ovulation) beziehungsweise präovulatorisch sind alle Schichten durch den Östrogeneinfluss stark ausgebildet.
- Nach dem Eisprung (Ovulation) beziehungsweise postovulatorisch wird das Stratum superficiale abgebaut, wodurch das in den Zellen enthaltene Glykogen freigesetzt wird.
Feucht gehalten wird die Schleimhaut der Vagina auf zwei Arten: Zum einen befeuchtet sie der Zervikalschleim, zum anderen das Transsudat, welches aus dem Venenplexus der Vagina abgepresst wird. Die Menge beträgt am Tag 2 bis 5ml, bei sexueller Erregung können bis zu 15ml gebildet werden.
Weiterhin ist die Vagina von Bakterien besiedelt, wodurch die Scheidenflora entsteht. Die Art und Anzahl der sich in der Vagina ansiedelnden Organismen hängt hierbei vom Glykogengehalt und damit vom Hormonspiegel ab, da die Hormone im weiblichen Zyklus und bei der sexuellen Reifung die Freisetzung des Glykogens aus den Superfizialzellen regulieren. Bis zur Pubertät kommen überwiegend Staphylo- sowie Streptokokken vor und es herrscht ein alkalisches Milieu in der Vagina.
Dies ändert sich jedoch mit Eintritt in die Pubertät und hält bis zur Postmenopause an. Nun finden sich vor allem Milchsäurebakterien (Laktobazillen) in der Vagina, welche das freigesetzt Glykogen zu Milchsäure (Laktat) abbauen, wodurch das Scheidenmilieu sauer wird (pH 3,8 bis 4,5).
Neben den genannten Keimen können auch weitere vorkommen.
Funktion
Die Vagina an sich besitzt mehrere Funktionen. Einerseits dient sie der Ableitung des Zervikalsekrets sowie des Menstruationsbluts (siehe auch Regelblutung, andererseits ist sie gewissermaßen Begattungsorgan beim Geschlechtsverkehr (Kopulationsorgan), währenddessen sie sich auf Grund ihrer Dehnbarkeit erweitert.
Außerdem fungiert die Vagina als letzten Teil des Geburtskanals beim Gebären eines Kindes. Auch hierbei spielt wieder die vaginale Dehnbarkeit eine entscheidende Rolle, da diese die Anpassung an den Kopfumfang des Babys ermöglicht.
Die Scheidenflora erfüllt ebenfalls eine wichtige Funktion, indem sie auf der einen Seite durch das saure Milieu pathogene Keime in der Vagina abtötet, auf der anderen Seite indem sie die Besiedelung der Vagina mit nichtkrankmachenden Keimen als „Platzhalter“ vor Infektionen mit pathogenen Keimen schützt. Dies ist so zu verstehen, dass für die krankmachenden Erreger kein Ansiedelungsraum bleibt, da dieser bereits durch die nichtpathogenen Organismen besetzt wird.
Auf diese Weise bietet die Flora der Vagina außerdem einen Schutz vor aufsteigenden Erkrankungen in höher liegende Organe wie beispielsweise Gebärmutter oder Eierstöcke (Keimaszension).
Untersuchungen
Bezüglich der Vagina und ihrer umgebenden Strukturen existieren diverse Untersuchungsmethoden: Durchgeführt werden die manuelle vaginale Untersuchung inklusive Kolposkopie sowie Abstrich, eine Untersuchung des Douglas-Raumes oder auch eine Vaginoskopie.
Unter einer Vaginoskopie versteht man eine Inspektion der Vagina mit Hilfe eines Endoskops, wobei es sich um einen optisches Instrument („Lichtschlauch“) mit angeschlossener Kamera handelt, welcher die „Spiegelung“ von Hohlorganen ermöglicht. Angewendet wird dieses Verfahren entweder bei Kindern oder bei Frauen mit sehr engem Vaginaeingang (Introitus) oder noch intaktem Hymen. Insgesamt findet diese Untersuchungsmethode jedoch nur selten Verwendung.
Als im Gegensatz dazu wichtiger zu erachten ist die vaginale Untersuchung, welche beispielsweise beim Frauenarzt (Gynäkologe) im Rahmen der Krebsvorsorge durchgeführt wird. Hierbei hält sich der Gynäkologe mehr oder weniger an ein festes Schema; am Anfang steht die äußere Begutachtung (Inspektion) der Schambehaarung, Haut, Vulva, Klitoris, Schamlippen (Labien) sowie des Vaginaeingangs (Introitus) und des Harnröhrenausgangs (Ostium urethrae). Desweiteren sollte die Patienten einmal unter Sicht des Arztes pressen, um zu kontrollieren, ob Harn austritt (bei Belastungsinkontinenz) oder die Gebärmutter (Uterus) zum Vorschein kommt (bei Descensus oder Prolaps).
An diese Inspektion schließt sich eine Untersuchung der Vagina mittels spezieller Instrumente – Spekula – an. Dadurch können die Schamlippen vorsichtig zur Seite geschoben werden, um eine Begutachtung der Scheidenwand sowie der Portio zu ermöglichen. Das Ganze kann als einfache Kolposkopie durchgeführt werden; das heißt die Vagina wird durch ein Mikroskop (Kolposkop) mit 6- bis 40facher Vergrößerung betrachtet. Als erweiterte Kolposkopie bezeichnet man diese Methode, wenn zusätzlich Essigsäure oder eine bestimmte Lösung (Lugol-Lösung) auf die Portio getupft wird, um die Zellen auf Veränderungen hin zu untersuchen.
Außerdem kann der Frauenarzt bei diesem Verfahren mit einem Spatel und einem Bürstchen einen Abstrich von Portio und Zervikalkanal entnehmen, um eine zytologische Untersuchung anzuschließen. Dies bezeichnet man auch als PAP-Abstrich, welcher der Früherkennung eines Krebses des Gebärmutterhalses (wo durchaus auch Polypen als Vorstufe aufgetreten sein können) dient (Zervixkarzinom).
Auch ein Erregerabstrich kann bei Bedarf und klinischem Verdacht gemacht werden.
Am Ende steht die bimanuelle vaginale Tastuntersuchung, wobei der Gynäkologe meist zwei Finger der einen Hand in die Vagina einführt, um Lage, Form, Größe sowie Konsistenz von Vagina, Portio, Gebärmutter, Eierstöcken und umgebender Strukturen zu prüfen. Mit der anderen Hand tastet er vom Unterbauch aus dagegen. Gegebenenfalls schließt sich noch eine rektale Untersuchung an.
Desweiteren ist eine Begutachtung der tiefsten Aussackung des Bauchfells, des Douglas-Raumes, über die Vagina möglich. Der Arzt kann diesen Raum über den hinteren Teil des Scheidengewölbes (Fornix) palpieren und bei Bedarf ebenso punktieren.
Der Abstrich der Vagina weist je nach Zeitpunkt des weiblichen Zyklus unterschiedliche Befunde auf:
- In der Proliferationsphase / präovulatorisch = viele Parabasalzellen
- Zur Zeit des Eisprungs (Ovulation) = viele Superfizialzellen
- In der Sekretionsphase / postovulatorisch = viele Intermediärzellen
- Bei Kindern und postmenopausal = viele Parabasalzellen
Erkrankungen / Anomalien
Die Vagina kann von verschiedenen Erkrankungen betroffen sein. Dazu zählen Entzündungen, Verletzungen, Krebsbildung (Vaginaltumor) sowie eine Senkung (Descensus) oder ein Vorfall (Prolaps) der Vagina.
Eine Entzündung der Vagina bezeichnet man als Vaginitis oder Kolpitis; sie wird durch Bakterien, Viren oder Pilze verursacht. Typische Beschwerden sind hierbei Ausfluss, Juckreiz und brennende Schmerzen. Auch Schmerzen beim Wasserlassen oder Geschlechtsverkehr zählen zu den charakteristischen Symptomen.
Scheidenpilz

Scheidenpilze, auch Vaginalmykose genannt, gehört zu den häufigsten gynäkologischen Erkrankungen. Häufigste Erreger sind Candida, ein besonderer Typ von Hefepilze. Candida-Spezies sind Teil der Normalflora und kommen auch bei Gesunden vor. Durch ein Ungleichgewicht in der Scheidenflora, Abwehrschwächen, Hormonen oder pH-Wert-Veränderung können diese Pilze sich vermehren und zu Beschwerden führen. Besonders gefährdet sind immunsupprimierte oder -geschwächte Menschen wie Chemotherapie-Patienten, Diabetiker und Schwangere. Auch eine exzessive Körperhygiene insbesondere Intimhygiene und Stress können die Entstehung von Scheidenpilze begünstigen. In der Regel berichten die Betroffenen über einen Juckreiz im Bereich der Genitalien und einen weißen Ausfluss. Dazu können auch Hautveränderungen und Beschwerden beim Wasserlassen auftreten. Um die Vaginalmykose zu bekämpfen; empfiehlt sich die Einnahme geeigneter Antimykotika in Form von Tabletten oder Salben. Um eine Verbreitung der Erkankung und eine Reinfektion zu vermeiden, empfiehlt es sich den Sexualpartner auch zu therapieren. Um weitere Pilzbefälle vorzubeugen, sollte man eine übermässige Intimhygiene und nicht atmungsaktive Unterwäsche (zum Beispiel aus Kunstfasern) vermeiden.
Lesen Sie mehr zu diesem Thema unter Scheidenpilz.
Scheidentrockenheit
Scheidentrockenheit entsteht, wenn die Feuchtigkeitsproduktion der Scheide nicht ausreichend ist. In der Regel werden zwischen zwei und fünf Gramm Ausfluss pro Tag produziert. Dieser Ausfluss übernimmt verschiedene Funktionen, unter anderem eine Schutzfunktion und den Reibungsschutz während dem Geschlechtsverkehr. Wenn der Ausfluss nicht mehr ausreicht und die Scheide trocken ist, können verschiedene Beschwerden auftauchen wie beispielsweise Jucken, Schmerzen und Brennen. Scheidentrockenheit macht auch für verschiedenen Infekte durch Bakterien und Pilze anfälliger. Ursache einer Scheidentrockenheit kann hormonell sein und insbesondere Frauen in den Wechseljahren betreffen.
Lesen Sie mehr zu diesem Thema unter Scheidentrockenheit.
Auch Schwangerschaften und verschiedene Medikamente können einen Einfluss auf die Hormone und somit auf dem Scheidenausfluss haben. Da die Sekretion der Flüssigkeit von der vaginalen Durchblutung abhängig ist, können Nerven- und Gefäßerkrankungen eine Scheidentrockenheit hervorrufen. Besonders betroffen sind Frauen, die an Multiple Sklerose, Diabetes Mellitus oder Bluthochdruck leiden. Übermäßigen Alkohol- und Nikotinkonsum haben auch einen negativen Effekt auf Blutgefäße und können sich somit auch auf den vaginalen Ausfluss auswirken. Scheidentrockenheit kann auch als Folge einer Chemo- oder (Anti)Hormontherapien auftreten. Seelische Belastungen wie Stress oder Angst sowie eine übertriebene Intimhygiene können auch Scheidentrockenheit hervorrufen. Bei einem Verdacht auf das Vorliegen einer Scheidentrockenheit sollte ein Gynäkologe besucht werden. Es ist wichtig, die Ursache festzustellen, um eine adäquate Therapie einleiten zu können.
Juckreiz in der Vagina
Eine juckende Scheide ist oft ein Hinweis auf eine Infektion durch Bakterien oder Parasiten. Infektionen durch den Herpes-simplex-virus führen zu Genitalherpes, welches sich durch brennende und juckende Bläschen im Genitalbereich charakterisiert. Auch eine Infektion mit Chlamydien kann zu einem Juckreiz führen, wobei meistens Chlamydieninfekte eher symptomlos verlaufen. Parasitenbefall führt oft zu Entzündungen, welche durch Juckreiz begleitet werden. Juckreiz kann auch als Begleiterscheinung von Ekzeme auftreten. Infekte durch Pilze oder hormonellen Störungen sowie Scheidentrockenheit können auch einen Juckreiz verursachen. Harnwegsinfekte können auch eine ähnliche Symptomatik hervorrufen. Der Lichen sclerosus et atrophicus vulvae tritt meistens nach den Wechseljahren auf und ist gekennzeichnet durch eine Degeneration der Haut sowie ein ausgeprägter Juckreiz. Diese Erkrankung kann zu einer Krebserkrankung führen. Es ist allgemein wichtig, einen Arzt zu besuchen, um den genauen Grund des Juckreizes festzustellen und die geeignete Therapie einleiten zu können. Die Ursache eines länger bestehenden Juckreizes sollte immer abgeklärt werden, da es sich auch um bösartige Erkrankungen handeln kann.
Lesen Sie mehr zum Thema unter: Jucken in der Scheide
Scheidenentzündung
Eine Entzündung der Scheidenschleimhaut wird auch Vaginitis genannt. Man spricht von einer Vulvovaginitis ab dem Moment, wo die Schamlippen im Mitleid gezogen werden. Eine Entzündung der Scheide ist in den meisten Fällen die Folge einer Infektion durch Bakterien oder Parasiten. Mögliche Erreger sind Anaerobier, die zu einer Vaginose führen, Pilze wie die Candida-Spezies, die zu Scheidenpilz führen oder Entzündungen aufgrund sexuell übertragbarer Erreger wie Trichomonaden. Entzündungen können auch als Folge einer Allergie oder als Reaktion auf einem Fremdkörper auftreten, dies ist jedoch seltener als Infektionen. Frauen, die an einer Scheidenentzündung leiden, weisen oft eine Rötung der Scheide, der Schamlippen und eventuell des Damms auf. Weitere Symptome sind unangenehmes Intimgeruch, vermehrter Ausfluss sowie Schmerzen beim Urinieren oder während des Geschlechtsverkehrs. Beim Verdacht auf eine Scheidenentzündung sollte ein Gynäkologe besucht werden. Nach einer ausführlichen Befragung und Untersuchung kann die passende Therapie eingeleitet werden. Die Therapie ist abhängig von dem Ursprung der Entzündung, dem Erreger und der Resistenzen des Erregers. Bei bakteriellen Infekten sollten Antibiotika verschrieben werden, bei Pilzinfektionen sollten Antimykotika verschrieben werden.
Lesen Sie mehr zum Thema unter Scheidenentzündung.
Scheidenkrebs

Scheidenkrebs ist eine seltene bösartige Entartung des weiblichen Genitaltraktes. Der Ursprung dieser Entartung ist nicht geklärt, man vermutet jedoch, dass wiederkehrende Reizungen, Bestrahlung und langjährige Benutzung von Spiralen (Intrauterinpessar) die Entstehung eines Scheidenkrebses begünstigen. In den meisten Fällen handelt es sich jedoch eher um Tumore der umliegenden Organen, die sich in die Vagina verbreiten. Scheidenkrebs ist meistens ein Plattenepithelkarzinom und tendiert dazu, die Organgrenzen zu überschreiten. So wird beispielsweise das Rektum oder die Harnblase auch befallen. Viele Frauen klagen über Blutungen nach dem Geschlechtsverkehr sowie über Verhärtungen der Schleimhaut. Außerdem verfärbt sich die Vaginalflüssigkeit rot. Wenn der Tumor Rektum und Harnblase befällt oder verdrängt, kann es auch zu Beschwerden beim Wasserlassen und beim Stuhlgang führen. Je nachdem wo der Tumor sich befindet und wie groß dieser ist, kommen verschiedene Therapieansätze in Frage. Um den Tumor erfolgreich zu entfernen, muss oft die Scheide entfernt werden und eventuell auch der Uterus. Ist der Tumor zu groß, kann eine lokale Bestrahlung durchgeführt werden, um die Tumormasse zu reduzieren. Trotz erfolgreicher Therapie sind Rückfälle häufig.
Lesen Sie mehr zum Thema unter: Scheidenkrebs
Ausfluss aus der Vagina
Die Sekretion der Vaginalflüssigkeit kann durch verschiedenen Ursachen vermehrt werden. Im Rahmen der sexuellen Erregung wird mehr Flüssigkeit produziert um einen reibungslosen Geschlechtsverkehr zu ermöglichen. Infektionen durch Bakterien, Pilze oder andere Erregern können auch zu einem erhöhten Ausfluss führen. Hormonelle Störungen (Östrogenmangel sowie Östrogen- oder Gestagenüberschuss) wie zum Beispiel während einer Schwangerschaft oder während den Wechseljahren beeinflussen ebenso die Sekretion der Vaginalflüssigkeit. Hinzu kommen noch Fehlverhalten wie beispielsweise eine übermäßige Intimhygiene oder nicht-adaptierte Spülungen die zu einer pH-Änderung führen. Bevor man eine Therapie einleitet ist es wichtig, den Auslöser zu finden. Eine vermehrte Sekretion kann nur erfolgreich therapiert werden, wenn die Therapie angebracht und zielgerichtet ist. Wichtige Unterscheidungskriterien sind zum Beispiel die Menge, Farbe und Konsistenz des Ausflusses, ob einen Juckreiz besteht oder ob bestimmte Medikamente (Verhütungsmittel, Hormone) eingenommen werden. Eine Gewebeprobe sollte auch entnommen werden um eine Krebserkrankung auszuschließen.
Geschwollene Scheide - Was steckt dahinter?
Eine Schwellung der Scheide kann verschiedene Ursachen haben. Eine geschwollene Scheide kann beispielsweise durch eine Blutansammlung entstehen: Blut sammelt sich in den Schamlippen an und lässt diese grösser aussehen. Diese Ansammlung ist im Rahmen von sexueller Erregung normal. Eine nach dem Geschlechtsverkehr lange anhaltende Schwellung kann auf eine Reizung der Schleimhaut oder der Schamlippen hindeuten. Zu einer Reizung können Gele, sexuelle Spielzeuge sowie Schamhaare führen. Wenn eine Schwellung nicht unmittelbar nach dem Geschlechtsverkehr auftritt und zusätzlich schmerzhaft ist, deutet dies auf eine Infektion hin. Verschiedene Erreger können zu einer Schwellung der Scheide führen, insbesondere sexuell übertragbare Erreger. Beispielsweise kann die Infektion mit dem Bakterium Treponema pallidum zur Syphillis (auch Lues) führen. Die ersten Symptome sind ein schmerzloses Geschwür im Bereich der Genitalien sowie eine Schwellung der benachbarten Lymphknoten. Weiterhin kann auch eine Herpes genitalis zu Schwellungen und juckenden Bläschen an den Genitalien führen. Auch der Befall durch den Parasiten Trichomonas vaginalis kann zu einer Entzündung (Trichomoniasis) führen. Diese Entzündung geht oft mit einer Rötung und Schwellung der Scheide einher. Wenn eine Schwellung sich eher knotig oder hart anfühlt, kann das ein Hinweis auf eine bösartige Erkrankung der Scheide sein.
Ein weiteres typisches Krankheitsbild, das eine Schwellung der Scheide hervorrufen kann, ist die sog. Bartholinitis. Dabei handelt es sich um eine Entzündung und Verstofung der Bartholin-Drüsen in der Scheidenwand. Diese Entzündung kann eine große Schwellung mit starken Schmerzen hervorrufen.
Lesen Sie mehr zum Thema unter Bartholinitis.
Scheidenriss
Als Scheidenriss bezeichnet man eine Ruptur der Vagina. Diese Verletzung kann verschiedene Ursachen haben. Die häufigste Ursache ist ein Geburtstrauma bei einer natürlichen Entbindung. Das Benutzen einer Saugglocke oder Geburtszange kann die Scheide verletzen und somit zu einem Riss führen. Auch wenn der Kopf des Kindes im Vergleich zum Geburtskanal zu groß ist, kann es zu einer Ruptur kommen. Vaginalrupturen können auch im Rahmen von sexuellen Traumata entstehen wie beispielsweise eine Vergewaltigung oder die Einführung von Fremdkörper in die Scheide. Ein Scheidenriss ist in der Regel schmerzhaft, wobei die Schmerzintensität von Frau zu Frau variabel ist. Der Riss entsteht meistens in die Längsrichtung und kann zu Blutungen führen. Scheidenrisse treten häufiger bei Frauen mit einer Gebärmutterhalsschwäche (Zervixinsuffizienz) während der Schwangerschaft oder mit einem Dammriss auf. Auch vorgegangene Scheidenverletzungen hinterlassen Narben und führen zu einer Instabilität und Anfälligkeit des Gewebes. Bei schweren Verläufen kann es zu einem kompletten Abriss der Verbindung zwischen Gebärmutter und Scheide (sogenannte Kolporrhexis) kommen. Die Therapie der Wahl eines Scheidenrisses ist die chirurgische Naht.
Weitere Informationen zu diesem Thema finden Sie unter: Scheidenriss - Ist eine Vorbeugung möglich?
Scheidenkrampf
Als Scheidenkrampf (Vaginismus) bezeichnet man die unkontrollierte Verkrampfung der Beckenbodenmuskulatur die zu einem Verschluss der Scheide führt. Der krampfartige Verschluss der Scheide erschwert beziehungsweise verhindert jegliches Eindringen in die Scheide. Aus diesem Grund ist ein Sexualleben durch Scheidenkrämpfe stark eingeschränkt. Auch im Alltag ist das Benutzen von Tampons oder gynäkologischen Untersuchungen besonders erschwert. Scheidenkrämpfe werden in primärer und sekundärer Vaginismus eingeteilt. Der primäre Vaginismus ist angeboren und meistens komplett, das heißt die Verkrampfung verhindert jegliches Eindringen in die Scheide. Der sekundäre Vaginismus entwickelt sich im Laufe des Lebens und ist oft inkomplett. Der sekundäre Vaginismus betrifft meistens nur den Geschlechtsverkehr und erschwert sehr stark das Sexualleben. Scheidenkrämpfe sind immer psychisch bedingt und treten oft als Reaktion auf einem Trauma (Vergewaltigung, schmerzhafte Geburt) auf. Therapie der Wahl ist die psycho- oder verhaltenstherapeutische Behandlung durch einen Psychologen um den zugrundeliegenden Problem zu verarbeiten. Dehnübungen können auch helfen die Stärke der Krämpfe zu vermindern.
Lesen Sie mehr zu diesem Thema unter: Scheidenkrampf.
Verletzungen der Vagina
Verletzungen der Vagina können auf ganz unterschiedliche Weise entstehen. Als Beispiele zu nennen sind Geschlechtsverkehr (Kohabitation), Vergewaltigung, Beschneidung, das Eindringen eines Fremdkörpers, Operation oder Entjungferung (Defloration, Zerreißung des Jungfernhäutchens).
Eine Verletzung der Vagina durch Kohabitation manifestiert sich in der Regel als Einriss am hinteren Scheidengewölbe, was zu starker Blutung führt und operativ versorgt werden muss.
Bei Vergewaltigungen hingegen befindet sich der Einriss dagegen meist am seitlichen Scheidengewölbe.
Lageveränderungen der Vagina
Bei einer Senkung (Descensus) treten Vagina und Gebärmutter aufgrund einer Schwäche der Beckenbodenmuskulatur beziehungsweise des Bindegewebes oder durch erhöhten Druck im Bauchraum in ihrer Gesamtheit tiefer, jedoch nicht so weit, dass sie nach außen hin sichtbar werden.
In dem Fall, dass die Organe nach draußen treten, spricht man von einem Vorfall (Prolaps). Bei diesen Erkrankungen klagen die Patienten über Druckgefühl, Schmerzen im Kreuz sowie über mangelnde Harnkontrolle (Inkontinenz). Behandelt werden diese Beschwerden entweder mittels Beckenbodentraining oder bei einem Vorfall (Prolaps) operativ.
Folgende Artikel könnten Sie auch interessieren: Gebärmuttersenkung und Gebärmuttervorfall
Anomalien der Vagina
Als weitere Krankheitsbilder bezüglich der Vagina existieren angeborene Fehlbildungen (Anomalien). Diese können das Jungfernhäutchen (Hymen) oder die Vagina als Ganzes betreffen.
In diesem Zusammenhang kommt die Vaginalaplasie vor, worunter man eine fehlende Entwicklung der angelegten Vagina versteht. Ein weiteres Krankheitsbild stellt die septierte Vagina dar, wobei die Scheide teilweise oder vollständig durch ein Septum geteilt wird.
Auch eine Hymenalatresie kann bei Neugeborenen auftreten. Hierbei fehlt die Öffnung des Jungfernhäutchens.
Therapiert werden all diese Anomalien operativ.
Weitere Informationen zum Thema Vagina
Weitere Informationen zum Thema Vagina finden Sie unter:
Folgende Themen könnten für Sie von Interesse sein:
Eine Übersicht aller Themen der Anatomie finden Sie unter Anatomie A-Z.

