Die Nebenniere/ nebennieren sind wichtige Hormondrüsen des menschlichen Körpers. Jeder Mensch besitzt zwei Nebennieren. Lokalisieren kann man die Nebenniere oberhalb der Niere. Die Nebenniere liegt der Niere von oben wie eine Art Kappe auf. Das gewicht der Nebenniere beträgt ca 30 Gramm.
Inhaltsverzeichnis
- Aufbau der Nebenniere
- Abbildung Nebenniere und Niere
- Erkrankungen der Nebennierenrinde
- Überproduktion von Aldosteron = Conn-Syndrom
- Überproduktion von Cortisol = Morbus Cushing
- Unterfunktion der Nebennierenrinde = Nebenniereninsuffizienz
- Erkrankungen des Nebennierenmarks
- Phäochromozytom
- Unterfunktion des Nebennierenmarks
- Waterhouse-Friedrichsen-Syndrom
- Weitere Informationen zum Thema Nebenniere
Nebenniere
Synonyme
Glandula suprarenalis, Glandula adrenalis,
engl.: adrenal gland
Definition
Die Nebennieren sind wichtige Hormondrüsen im Körper des Menschen. Jeder Mensch besitzt 2 Nebennieren. Die Nebenniere liegt den Nieren von oben wie eine Art Kappe auf und umfasst Ausmaße von etwa 4cm Länge sowie 3cm Breite bei einem Gewicht von durchschnittlich 10 Gramm.
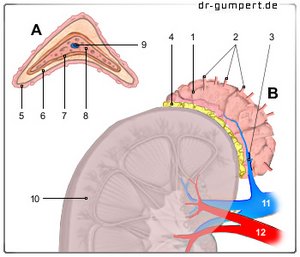
Aufbau der Nebenniere
Das Organ lässt sich grob in zwei Abschnitte gliedern:
Das innere Nebennierenmark (Medulla glandulae suprarenalis) zählt funktionell zum sympathischen Nervensystem, da hier das Hormon bzw. der Überträgerstoff Adrenalin und Noradrenalin, auch Katecholamine genannt, gebildet werden. Das Nebennierenmark wird von außen von der Nebennierenrinde (Cortex glandulae suprarenalis) umgeben, die wichtige Funktionen im Hormonhaushalt des Körpers inne hat. Sie stellt außerdem den Hauptanteil des Organs dar und wird nach außen durch eine bindegewebige Kapsel (Capsula fibrosa) begrenzt. Die Nebennierenrinde lässt sich wiederum nach Funktion und Anordnung der Zellen in drei Abschnitte gliedern: von außen nach innen finden sich die Zona glomerulosa (ballen- oder knäuelartige Anordnung der Zellen), Zona fasciculata (säulenartige Anordnung) sowie Zona reticularis (netzartige Anordnung). Über die produzierten Hormone ist die Nebennierenrinde in der Lage, in den Wasser-, Zucker- und Mineralhaushalt des Körpers einzugreifen. Die von der Nebennierenrinde synthetisierten Hormone zählen alle zur Gruppe der Steroidhormone, da sie das gleiche Vorläufermolekül Cholesterin (chemische Grundstruktur des Sterans) besitzen.
Abbildung Nebenniere und Niere
- Nebenniere -
Glandula suprarenalis - Nebennierenarterien -
Arteria suprarenales - Nebennierenvene -
Vena suprarenalis - Fettkapsel -
Capsula adiposa
(5.-7. Nebennierenrinde-
Cortex) - Knäuelzone -
Zona glomerulosa - Bündelzone - Zona fasciculata
- Netzzone - Zona reticularis
- Nebennierenmark - Medulla
- Zentralvene - Vena centralis
- Rechte Niere - Ren dexter
- Nierenvene - Vena renalis
- Nierenarterie - Arteria renalis
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
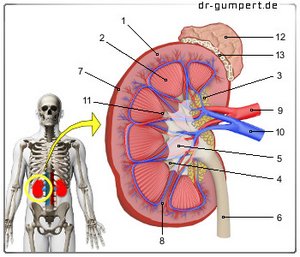
- Nierenrinde - Cortex renalis
- Nierenmark (gebildet von den
Nierenpyramiden) -
Medulla renalis - Nierenbucht (mit Füllfett) -
Sinus renalis - Nierenkelch - Calix renalis
- Nierenbecken - Pelvis renalis
- Harnleiter - Ureter
- Faserkapsel - Capsula fibrosa
- Nierensäule - Columna renalis
- Nierenarterie - A. renalis
- Nierenvene - V. renalis
- Nierenpapille
(Spitze der Nierenpyramide) -
Papilla renalis - Nebenniere -
Glandula suprarenalis - Fettkapsel - Capsula adiposa
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Erkrankungen der Nebennierenrinde
Man unterscheidet im Allgemeinen Über- und Unterfunktionen der Nebenniere, je nachdem, ob zu viel oder zu wenig Hormon gebildet wird. Die Ursachen sind vielfältig.
Ausführliche Informationen zur Überfunktion der Nebenniere lesen Sie unter: Nebennierenüberfunktion - Symptome, Dauer & Behandlung
Überproduktion von Aldosteron = Conn-Syndrom
Dem Conn-Syndrom (auch primärer Hyperaldosteronismus) liegt eine vermehrte Produktion von Aldosteron in der Zona glomerulosa der Nebennierenrinde zu Grunde. Ursache dafür sind hauptsächlich gutartige Geschwulste, auch Adenome genannt, oder eine einfache Vergrößerung (Hyperplasie) der Zona glomerulosa, deren Ursache bisher noch nicht geklärt ist. Die vermehrte Bereitstellung von Aldosteron führt zu einem Blutdruckanstieg sowie zu einem Abfall des Kaliumspiegels im Blut. Dies führt meist zu Kopfschmerzen, Muskelschwäche, Verstopfung und vermehrtem und häufigen Wasserlassen, oft auch in der Nacht (Polyurie, Nykturie), da das ausgeschwemmte Kalium Wasser mit sich zieht. Außerdem klagen die Patienten häufig über vermehrtes Durstgefühl (Polydipsie). Durch die Verschiebung des Kaliumgleichgewichtes kann es ebenfalls zu Herzrhythmusstörungen kommen. Es gibt allerdings auch eine Form der Krankheit, bei der der Kaliumspiegel nicht verändert ist, also im Normbereich liegt.
Liegt der Erkrankung ein Tumor zu Grunde, lassen sich die Symptome durch dessen operative Entfernung in den Griff bekommen. Handelt es sich um eine Hyperplasie, gibt man Aldosteronantagonisten, die der Wirkung des körpereigenen Aldosterons entgegenwirken, wie z.B. Spironolacton. Dazu muss meist zusätzlich der Blutdruck durch geeignete Medikamente in den Normbereich gebracht werden.
Überproduktion von Cortisol = Morbus Cushing
Ursache des Morbus Cushing ist eine vermehrte Produktion von Cortisol aus der Zona fasciculata der Nebennierenrinde. Dies kommt beispielsweise bei Tumoren der Hypophyse vor. Der Tumor produziert vermehrt das Hormon ACTH, das die Nebennierenrinde zur Cortisolproduktion anregt. Andere Ursachen sind eine Vergrößerung der Nebenniere, sei es durch einen Tumor oder durch vermehrtes beidseitiges Wachstum (Hyperplasie). Die Symptome, die die Patienten daraufhin zeigen, werden auch unter dem Namen Cushing-Syndrom zusammengefasst und sind relativ charakteristisch für die Krankheit: die Patienten leiden unter Stammfettsucht mit Fettansammlungen am Rumpf, vor allem im Bauchbereich, wohingegen die Arme und Beine sehr dünn sind. Außerdem findet häufig einen verdickten Nacken („Stiernacken“) sowie ein rundes Gesicht („Mondgesicht“). Die Haut der Patienten ähnelt Pergamentpapier, da sie oft sehr dünn wird, und die Knochen werden brüchig (Osteoporose). Vor allem ist auch der Kohlenhydratstoffwechsel gestört, was zu einem Diabetes mit erhöhtem Durst und vermehrtem Wasserlassen führen kann.
Bei langfristiger Gabe von Cortison als Medikament kann es ebenfalls zu einem Morbus Cushing kommen. Deshalb ist darauf zu achten, dass der Patient diese Medikamente nur so lange wie nötig einnimmt. Ein Tumor sollte zur Behandlung, wenn möglich, entfernt werden. Ist dies nicht der Fall, gibt man Medikamente, die die Überproduktion des Cortisols hemmen.
Lesen Sie mehr zum Thema: Morbus Cushing
Unterfunktion der Nebennierenrinde = Nebenniereninsuffizienz
Wenn von der Nebennierenrinde nicht ausreichend Cortisol gebildet wird, spricht man von einer sogenannten Nebennierenrindeninsuffizienz. Je nachdem, wo deren Ursache liegt, unterscheidet man eine primäre von einer sekundären sowie einer tertiären Form.
Liegt die Ursache in der Nebennierenrinde selbst, so spricht man von einer primären Nebennierenrindeninsuffizienz oder auch vom Morbus Addison. Dieser kommt im häufigsten Fall durch Autoimmunreaktionen gegen Zellen der Nebennierenrinde zustande, kann aber durchaus auch durch bestimmte Infektionskrankheiten wie z.B. Tuberkulose oder AIDS ausgelöst werden. Auch Tumore können dafür verantwortlich sein. Die Hypophyse reagiert auf das verminderte Cortisolangebot über einen Rückkopplungsmechanismus mit einer vermehrten Ausschüttung von ACTH. Allerdings bilden die ACTH-produzierenden Zellen in der Hypophyse ebenfalls noch ein anderes Hormon: das MSH (melanozytenstimulierendes Hormon). Dieses Hormon regt die Melanin-bildenden Zellen der Haut zur Pigmentbildung an. So kommt es, dass Patienten mit einem Morbus Addison meist eine stark getönte Haut haben.
Liegt die Ursache nun außerhalb der Nebenniere, spricht man von einer sekundären bzw. tertiären Nebennierenrindeninsuffizienz. Dies ist der Fall bei Erkrankungen des Hypothalamus (tertiäre) oder der Hypophyse (sekundäre), die dann nicht mehr in der Lage sind, ausreichend CRH bzw. ACTH zu produzieren, wodurch die Nebennierenrinde zu wenige Stimuli zur Cortisol-Produktion erhält. Dies kann der Fall sein bei Tumorerkrankungen, Entzündungen und anderen Erkrankungen dieser Hirngebiete. Aber auch nach zu schnellem Absetzen des Corstisons bei einer Cortison-Therapie sind Symptome möglich: durch die langfristige Corstisongabe hat sich der Körper an hohe Corstisonspiegel im Blut gewöhnt. Die Hypophyse schüttet kaum noch ACTH aus. Bricht man nun die Behandlung sehr schnell ab, so können sich Hypothalamus und Hypophyse nicht so schnell umgewöhnen. Dem Körper fehlt dann rasch das Cortisol. Es kann zu einer „Addison-Krise“ mit raschem Blutdruckabfall, Erbrechen und Schockzustand kommen. Deshalb sollte immer darauf geachtet werden, eine Cortisontherapie langsam ausschleichen zu lassen, um dem Körper die Möglichkeit zu geben, sich selbst wieder mit der nötigen Hormondosis zu versorgen.
Mögliche Symptome, die eine Nebenniereninsuffizienz hervorrufen kann, sind: Antriebsschwäche, niedriger Blutdruck, Übelkeit mit Erbrechen, Müdigkeit, Gewichtsverlust, Verlust der Schambehaarung und Schwindelgefühl. Allerdings treten viele Symptome erst sehr spät im Verlauf der Krankheit auf, sodass oft schon Großteile der Nebenniere zerstört sind. Therapie der Wahl ist eine Substitution der fehlenden Hormone.
Mehr zum Morbus Addison erfahren Sie auch unter unserem Thema: Morbus Addison und Addison-Krise.
Was Sie auch interessieren könnte: Symptome bei niedrigem Blutdruck
Erkrankungen des Nebennierenmarks
Phäochromozytom
Das Phäochromozytom ist ein zumeist gutartiger Tumor (etwa 90%), der Katecholamine (Noradrenalin und Adrenalin) produziert. Im Großteil der Fälle befindet er sich im Nebennierenmark, er kann aber auch an anderen Stellen im Körper lokalisiert sein, so z.B. im Grenzstrang, einem parallel zur Wirbelsäule verlaufendem Nervengeflecht. Patienten mit Phäochromozytom leiden auf Grund der vermehrten und unkontrollierten Ausschüttung von Adrenalin und vor allem Noradrenalin unter dauerhaften Blutdrucksteigerungen, oder aber unter anfallsartigen Bluthochdruckkrisen, bei denen lebensbedrohliche Werte erreicht werden können, da Hirnblutungen oder Herzinfarkte nicht mehr auszuschließen sind. Begleitsymptome sind übermäßiges Schwitzen, Schwindel, Kopfschmerz und Herzklopfen.
Das Phäochromozytom wird meist erst recht spät entdeckt. Methode der Wahl bei Verdacht auf diese Krankheit ist die Bestimmung der Katecholamine im Urin sowie im Blut. Therapie der Wahl ist eine operative Entfernung des Tumors, die eventuell mit einer Entfernung der Nebenniere einhergehen kann.
Lesen Sie mehr zu diesem Thema unter: Phäochromozytom
Unterfunktion des Nebennierenmarks
Auch eine Unterfunktion des Nebennierenmarks ist möglich, jedoch selten, z.B. nach operativer Schädigung der Nebenniere. Werden nicht mehr ausreichend Katecholamine produziert, hat der Körper Schwierigkeiten den Blutdruck aufrechtzuerhalten. Dies kann zu Schwindelattacken mit Ohnmachtsanfällen führen. Therapeutisch werden Mittel zur Blutdrucksteigerung eingesetzt.
Waterhouse-Friedrichsen-Syndrom
Beim Waterhouse-Friedrichsen-Syndrom handelt es sich einen akuten Ausfall der Nebennieren nach einer massiven Infektion mit Meningokokken, Haemophilus influenzae oder Pneumokokken.
Es kommt zu einer Verbrauchskoagulopathie: durch überschießende Blutgerinnung mit Blutgerinnselbildung werden die zur Blutgerinnung erforderlichen Faktoren verbraucht, was zu starken Blutungen, vor allem in der Nebenniere führt. Da die Nebennieren nicht mehr funktionsfähig sind, ist eine sofortige Gabe von Hydrocortison sowie von Katecholaminen unerlässlich.
Weitere Informationen finden Sie auch unter unserem Thema: Waterhouse-Friedrichsen-Syndrom
Weitere Informationen zum Thema Nebenniere
Weitere imnteressante Informationen zu verwandten Themen finden Sie unter:
Weitere Informationen zur Thema Anatomie finden Sie unter: Anatomie A-Z.

