Eine Magen-Darm-Blutung ist eine Blutung des Gastrointestinaltrakts, die nach außen hin sichtbar wird. Blut wird dabei entweder erbrochen oder mit dem Stuhlgang ausgeschieden.
Inhaltsverzeichnis
- Magen-Darm-Blutung
- Symptome & Diagnose
- Symptome einer Magen-Darm-Blutung
- Abbildung Magengeschwür
- Abbildung Magenschleimhaut
- Schmerzen bei Magen-Darm-Blutung
- Wie erfolgt die Diagnose einer Magen-Darm-Blutung?
- Ursachen & Prophylaxe
- Häufigkeit von Magen-Darm-Blutungen
- Einteilung der Magen-Darm-Blutungen
- Ursachen und Entstehung einer Magen-Darm-Blutung
- Stress als Ursache einer Magen-Darm-Blutung
- Alkohol als Ursache einer Magen-Darm-Blutung
- Medikamentöse Ursachen einer Magen-Darm-Blutung
- Magen-Darm-Blutung durch Ibuprofen
- Magen-Darm-Blutung durch Aspirin
- Druckerhöhung im Magen als Ursache für eine Magen-Darm-Blutung
- Ösophagusvarizen als Ursache für eine Magen-Darm-Blutung
- Altersbedingte Ursachen für eine Magen-Darm-Blutung
- Verlauf & Prognose
- Todesgefahr bei Magen-Darm-Blutungen
- Weitere Informationen
Magen-Darm-Blutung
GI-Blutung; Magenblutung, Darmblutung
Medizinisch: gastrointestinale Blutung, Ulcusblutung
Englisch: gastrointestinal bleeding (haemorrhage)
Eine Magen-Darm-Blutung ist eine Blutung im Gastrointestinaltrakt, die nach außen hin sichtbar wird. Blut wird dabei entweder erbrochen oder mit dem Stuhlgang ausgeschieden, was dann zu schwarzem oder blutigem Stuhlgang führen kann.

Symptome & Diagnose
Symptome einer Magen-Darm-Blutung
Die auftretenden Beschwerden sind i.d.R. uncharakteristisch:
Es treten;
- Übelkeit
- Völlegefühl und
- Schmerzen in Oberbauch auf.
Speziell bei stechenden Schmerzen im rechten Oberbauch oder unterhalb der Rippenbögen (medizinisch: Epigastrium) ist an eine perforierende Verletzung als typische Ursache zu denken.
Weitere Folgeerscheinungen der gastrointestinalen Blutungen (Magen-Darm-Blutung) variieren je nach der Höhe des Blutverlusts.
Durch den Volumenmangel kommt es:
- zur Beschleunigung des Herzschlags (Tachykardie)
- zu Unruhe
- zu Kopfschmerzen
- zu Schwindel und
- Kaltschweißigkeit.
Im Extremfall kann der starke Blutverlust zum (Volumenmangel-) Schock führen.
Lebensbedrohlich sind Blutverluste ab ca. 20% des normalen Blutvolumens. Typisch für die obere gastrointestinale Blutung ist das Erbrechen von blutigem Mageninhalt, was als Hämatemesis bezeichnet wird und nie bei der unteren gastrointestinalen Blutung (Magen-Darm-Blutung) auftritt.
Die Farbe des Erbrochenen gibt dem Arzt dabei weitere Hinweise auf die Lokalisation der Blutungsquelle:
Hatte das Blut Kontakt mit der Salzsäure des Magens, so nimmt das Erbrochene durch eine chemische Reaktion eine schwarze, anschaulich oft als „kaffeesatzartig“ beschriebene Farbe an. Kommt es nicht zum Kontakt des Bluts mit Salzsäue, z.B. bei einer Blutung der Speiseröhre, ist das erbrochene Blut hellrot (wenn es aus einer sauerstoffreiches Blut führenden Arterie stammt) oder dunkelrot (venöses Blut).
Bei einer Blutungsquelle im Magen kann eine obere gastrointestinale Blutung durch Abfluss des Blutes in den Darm auch zum Abgang blutigen Stuhls führen. Dabei wird ebenfalls zwischen durch Salzsäure schwarzem Stuhl (medizinisch: Meläna, zu deutsch: Teerstuhl) und dem Stuhl aufgelagertem, rotem Blut (Hämatochezie) unterschieden.
Beide Beschwerdebilder treten- anders als man bei Austritt von Blut aus dem Darm zunächst vermuten könnte- häufiger bei der oberen als bei der unteren gastrointestinalen Blutung (Magen-Darm-Blutung) auf.
Auffällig sind der bei Teerstuhl auftretende, penetrante Geruch und das klebrig-glänzende Aussehen, die dem Arzt die Unterscheidung von anderen, möglicherweise ähnlich aussehenden Ausscheidungsprodukten erleichtern (schwarz gefärbte Stühle müssen kein Hinweis auf gastrointestinale Blutungen sein - diese treten auch bei Einnahme von kohle-, bismut- oder eisenhaltigen Medikamenten auf und sind sogar nach dem Genuss von Blaubeeren beschrieben worden).
Zu beachten ist, dass das Absetzen von Teerstuhl immer einen Hinweis auf einen zurückliegenden Blutungsbeginn darstellt: Das Blut muss sich mindestens acht Stunden im Darm befunden haben.
Lesen Sie mehr unter: Blut im Stuhl sowie Schwarzer Stuhlgang
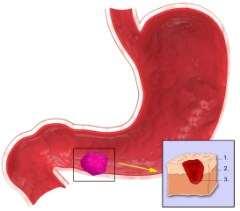
Abbildung Magengeschwür
Man erkennt das Magengeschwür an typischer Stelle am Magenausgang lokalisiert.
Im Bild unten ist die Magenwand im Querschnitt dargestellt und man kann erkennen, wie tief das Magengeschwür reicht.
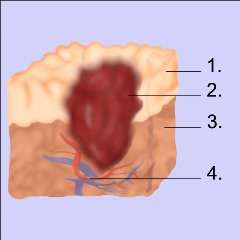
Schichten der Magenschleimhaut
- Mukosa (Schleimhaut)
- Ulcus (Magengeschwür)
- Submukose (Bindegewebsschicht)
- Blutgefäße
Wenn die Schleimhaut einen Schaden hat, kann dieser bis ins darunterliegende Bindegewebe reichen, wodurch es zu einer Magenblutung kommen kann.
Schmerzen bei Magen-Darm-Blutung
Die Magenblutung wird in den meisten Fällen, wie oben bereits beschrieben, erst dann bemerkt, wenn Bluterbrechen (Hämatemesis), schwarz gefärbter Stuhl (Teerstuhl) oder sogar blutmangelbedingte Kreislaufstörungen (Volumenmangelschock) auftreten.
Leichtere und chronische Magenblutungen können jedoch lange Zeit unbemerkt bleiben und werden dann nur zufällig bei ärztlichen Routineuntersuchungen festgestellt. Der Zusammenhang zwischen dem Auftreten von Schmerzen im Bereich der Magengegend als alarmierendes Zeichen und dem tatsächlichen Bestehen einer Blutung ist nicht immer unbedingt gegeben.
Der Grund hierfür ist, dass die Blutung an sich keine Schmerzen verursacht, so dass nicht erst dann von einer Blutung ausgegangen werden darf, wenn Beschwerden im linken oder mittleren Oberbauch auftreten. Vielmehr kommt es eher durch Magenschleimhautentzündungen (Gastritis) und Magengeschwüre (Ulcus ventriculi) zu einer Reizung der Nerven mit entsprechenden schmerzhaften Empfindungen, wobei beide Erkrankungen im Verlauf zu einer Magenblutung führen und dieser somit vorausgehen können.
Schmerzen in der Magengegend sind somit eher als Symptom für Magengrunderkrankungen mit potenzieller Blutungsmöglichkeit anzusehen, wobei die Blutung zum Schmerzzeitpunkt noch nicht bestehen muss.
Magenschleimhautentzündungen können neben linksseitigen oder mittleren Oberbauchbeschwerden auch durch Übelkeit, Aufstoßen und Völlegefühl symptomatisch werden.
Magengeschwüre werden zum Teil durch dumpfe und bohrende Schmerzen unmittelbar nach dem Essen wahrgenommen.
Diese typischen Symptome, sowohl für Magengeschwüre, als auch für Magenschleimhautentzündungen, werden jedoch nur von ca. 50% aller Patienten geschildert, bei der anderen Hälfte bleiben auch diese Erkrankungen unbemerkt.
Wichtig ist darüber hinaus, dass nicht jeder Schmerz in der Magengegend direkt ein Zeichen für Erkrankungen des Magens sein muss.
Linksseitige und mittlere Oberbauchschmerzen können auch Symptome für eine Reihe anderer Bauchraumerkrankungen sein, wie zum Beispiel für Erkrankungen am Zwölffingerdarm (z.B. Ulcus duodeni), an der Bauchspeicheldrüse (z.B. Pankreatitis), der Milz (Milzinfarkt, Milzriss) oder den Nieren bzw. dem harnableitenden System (Nierenstein, Harnleiterstein, Nierenbeckenentzündung).
Wie erfolgt die Diagnose einer Magen-Darm-Blutung?
Die diagnostische Vorgehensweise richtet sich nach der Art der Magen-Darm-Blutung:
Bei Auftreten von Teerstuhl wird nach der Befragung des Patienten über den möglichen Hergang (bekannte Vorerkrankungen bzw. Risikofaktoren, eingenommene Medikamente, mögliche Verletzungen, zuletzt eingenommene Mahlzeiten etc.) zur Diagnose einer Blutung im oberen Magen-Darm-Trakt notfallmäßig ein Endoskop (Schlauchkamera) eingeführt.
Kann damit eine obere Magen-Darm-Blutung ausgeschlossen werden, muss die Quelle in Dickdarm oder Dünndarm zu finden sein.
Der Nachweis erfolgt durch die Gabe von radioaktiv markierten roten Blutkörperchen (das auf Detektion der ausgesandten radioaktiven Strahlung abzielende Verfahren wird als Szintigraphie bezeichnet).
Anschließend erfolgt dann die selektive Diagnose der betroffenen Gefäße, die eine genauere Lokalisation ermöglicht.
Umstritten ist der Wert einer notfallmäßig, also ohne entsprechende Vorbereitung des Darms, durchgeführten Darmspiegelung (Koloskopie), da die Aussagekraft bei einem nicht vorher durch Abführmittel gereinigten Darm begrenzt und die Untersuchung technisch schwierig ist.
Die Vorgehensweise bei Erbrechen von Blut (Hämatemesis) ist ähnlich wie die bei dem Absetzen von Teerstuhl. Bei massiven Blutungen ist allerdings unverzüglich eine notfallmäßige Operation angezeigt.
Liegt dem ausgeschiedenen Stuhl rotes, arterielles Blut auf (Hämatochezie), wird oft mit der digital-rektalen Diagnose (Untersuchung des Anus mit dem Finger) begonnen, da so der Finger des Untersuchers tastbare Neubildungen (Neoplasien) und Gewebsverletzungen (Ulzerationen) sowie durch Blutkoagel verhärtete Hämorrhoiden schnell feststellen kann.
Führt diese Maßnahme nicht zum Erfolg, so schließen sich als folgende Untersuchungsgänge auch hier die Endoskopie (in diesem Fall eine Endoskopie des Enddarms) und die Darstellung der Gefäße mit Kontrastmittel (Angiographie) oder radioaktiv markierten Substanzen (Szintigraphie) an.
Lesen Sie hier mehr zu dem Thema Angiographie
Ursachen & Prophylaxe
Häufigkeit von Magen-Darm-Blutungen
In Deutschland sind jedes Jahr etwa 100 von 100.000 Einwohnern von einer Magen-Darm-Blutung betroffen. Ein steigender Anteil entfällt dabei auf die über 60-Jährigen.
Einteilung der Magen-Darm-Blutungen
Grundsätzlich unterscheidet man zwischen einer oberen und einer unteren Magen-Darm-Blutung.
Der obere Magen-Darm-Trakt besteht aus dem Magen und den oberen Abschnitten des Dünndarms, also dem Zwölffingerdarm (medizinisch: Duodenum) sowie dem Übergang zum Leerdarm (Jejunum), der als „Flexura Duodenojejunalis“ bezeichnet wird.
Der Grund für die Einteilung in obere und untere Magen-Darm-Blutung (GI-Blutung) anhand der Flexura Duodenujejunalis liegt in der unterschiedlichen Vorgehensweise des Arztes bei Diagnostik und Therapie:
Zum Nachweis einer oberen Magen-Darm-Blutung (GI-Blutung) werden Endoskope (Schlauchkameras) benutzt, die den Patienten über den Mund (nach der Verabreichung eines sedierenden, d.h. beruhigenden Medikaments) eingeführt und bis in den Magen vorgeschoben werden. Diese Methode ermöglicht dem Arzt einen Einblick in den Verdauungsapparat des Patienten bis hin zu dem Übergangspunkt zwischen den beiden Dünndarmabschnitten (Flexura Duodenujejunalis).
Liegt die vermutete Blutungsquelle bei einer Darmblutung noch tiefer, muss das Gerät über den Darm eingeführt werden. D.h. es muss eine Spiegelung des Dickdarms, eine sog. Koloskopie, durchgeführt werden, welche auch den dritten und letzten Abschnitt des Dünndarms, den Krummdarm (Ileum), erreicht.
Es bleibt anzumerken, dass diese ursprüngliche Herkunft der Einteilung heute aufgrund modernerer Endoskope mit größerer Reichweite nur noch von eingeschränkter Gültigkeit ist.
Ursachen und Entstehung einer Magen-Darm-Blutung
Die Auslöser einer gastrointestinalen Blutung (Magen-Darm-Blutung) sind sehr vielfältig:
- Medikamente, sog. NSAR (nicht-steroidale Antiphlogistika) oder
- Pfortaderhochdruck (medizinisch: portale Hypertonie) und die oft damit einhergehende Bildung von erweiterten, zur Blutungen neigenden Venen in der Speiseröhre (medizinisch: Ösophagusvarizen)
können für eine Blutung des Magens oder des Darms verantwortlich sein.
Auch durch Magensäure hervorgerufene Verätzungen sowie bösartige Tumoren des Magens (Magenkarzinom) stellen mögliche Gründe dar.
In der Regel sind Magenblutungen als Folge verschiedenster Grunderkrankungen anzusehen und manifestieren sich dabei entweder als akute lebensbedrohliche oder chronische Komplikation. Bei etwa 50% der Patienten, die eine Magenblutung erleiden, liegen sogenannte Magengeschwüre (Ulcus ventriculi) vor.
Dabei handelt es sich um einen Defekt in der Magenwand, welcher über die Magenschleimhaut hinaus in die Tiefe reicht und durch Stress, verminderte Schleimhautdurchblutung, chronische Einnahme von entzündungs- und schmerzhemmenden Mitteln (NSAR wie z. B. Ibuprofen, Diclofenac) oder eine Magenschleimhautinfektion mit dem Bakterium Helicobacter pylori verursacht werden kann.
Bestehen Magengeschwüre unbehandelt über längere Zeit, können sich diese weiter vertiefen und ausbreiten, sodass es unter Umständen zur Zerstörung von Magengefäßen oder sogar zu Magenwanddurchbrüchen kommen kann.
In 15% der Fälle ist lediglich eine Schädigung der Magenschleimhaut (Erosion) verantwortlich für die auftretende Magenblutung. Diese entsteht meist auf dem Boden einer entzündlichen Magenerkrankung (erosive Gastritis), die ebenfalls durch Medikamenteneinnhahme (NSAR, Glukokortikoide), Bakterien (Helicobacter pylori) oder Viren (z.B. Noroviren), Stress, aber auch durch Alkohol- oder Nikotinmissbrauch sowie Autoimmunreaktionen und Gallensäurenrückfluss aus dem Dünndarm hervorgerufen werden kann.
Übermäßiger und dauerhafter Alkoholkonsum kann neben einer Magenschleimhautentzündung auch zu dem sogenannten Mallory-Weiss-Syndrom führen, bei dem durch heftiges Erbrechen und Würgen Einrisse in der Magenschleimhaut entstehen können. Diese Einrisse können zu 5-10% ebenfalls eine Magenblutung verursachen. Auch erweiterte Magengefäße (Magenvarizen; Fundusvarizen), die bei verschiedenen Erkrankungen der Milz und der Leber entstehen können, sind potenzielle Blutungsquellen.
Zu den eher selteneren Ursachen zählen mit ca. 1% zum Einen gutartige oder bösartige Magentumore, die mit zunehmendem Wachstum Magengefäße zerstören können. Zum Anderen können Gefäßfehlbildungen in der Magenwand (Angioplasien) zu Blutungen führen, wenn diese sich von alleine eröffnen oder durch scharfkantige Nahrungsbestandteile versehentlich verletzt werden.
Weitere Informationen zu diesem Thema finden Sie unter: Magenkrebs
Stress als Ursache einer Magen-Darm-Blutung
Sowohl kurzzeitiger, starker Stress (z.B. große chirurgische Eingriffe, Verbrennungen, Blutvergiftungen, Schock, Polytrauma, psychische Belastung), als auch chronischer Stress über längere Zeit sind wesentliche Risikofaktoren für die Entwicklung von Magenschleimhautentzündungen und Magengeschwüren, die unter Umständen zu Magenblutungen führen können. Die Ursache dafür ist die verstärkte Ausschüttung von Stresshormonen (Adrenalin, Noradrenalin) aus den Nebennieren (Nebennierenmark), die in akuten Stresssituationen stattfindet und u.a. zu Gefäßverengungen in der Magenschleimhaut sowie vermehrter Produktion von schleimhautaggressiver Magensäure führt.
Die daraus resultierende verminderte Durchblutung und die beginnende Selbstverdauung der Schleimhautschicht des Magens können in einer entzündlichen Veränderung und Zerstörung der Magenwand enden. Auf chronische Stressbelastungen reagiert der Körper in der Regel mit einer verminderten Abwehrlage, einem dauerhaft erhöhten Blutdruck, einer verzögerten Wundheilung, verstärkter Müdigkeit und Konzentrationsschwäche, körperlicher Leistungsminderung, Libidoverlust sowie Magen- und Darmproblemen. Letztere entstehen hierbei jedoch nicht durch vermehrte Stresshormonproduktion, wie es bei akutem Stress der Fall ist, sondern vielmehr durch die verstärkte Kortisonausschüttung aus den Nebennieren (Nebennierenrinde), die zu einer verminderten Schleimbildung im Magen-Darm-Trakt führt.
Dieser Schleim, der normalerweise für die Neutralisierung der Magensäure zuständig ist, wird nur noch vermindert produziert oder fehlt ganz, so dass die Schutzbarriere der Magenschleimhaut verloren geht. Das Resultat ist auch hier eine zunehmende Schleimhautzerstörung, die in Entzündungen, Geschwüre und Blutungen übergehen kann. Des Weiteren sind die Magen-Darm-Probleme unter Dauerstressbelastung auch dadurch bedingt, dass der Magendarmtrakt weniger durchblutet wird, um sämtliche Blut- und Energiereserven den unter Stress vermehrt beanspruchten Organen (Herz, Lunge, Muskeln, Gehirn) zukommen lassen zu können. Die Folge ist eine verminderte Magen-Darm-Tätigkeit, die zu unterschiedlichsten Symptomen, wie Übelkeit, Erbrechen, Verstopfung oder sogar Durchfall, führen kann.
Alkohol als Ursache einer Magen-Darm-Blutung
Neben der bei vielen bekannten Schädigung der Leber und dessen Folgeerkrankungen, kann ein verstärkter Alkoholkonsum über längeren Zeitraum auch den Magen schädigen. Alkohol gehört neben Nikotin und einigen Medikamenten zu den toxischen Substanzen, welche die Magenschleimhaut reizen und schädigen können.
Im Verlauf kann es zur Entstehung einer akut oder chronisch verlaufenden Magenschleimhautentzündung und sogar zur Bildung von Magengeschwüren kommen. Beide Erkrankungen können durch voranschreitende Zerstörung der Magenschleimhaut bzw. Magenwand zur Eröffnung von Blutgefäßen führen, sodass es zu Blutungen im Magen kommt.
Darüber hinaus können Magenblutungen auch durch das sogenannte Mallory-Weiss-Syndrom verursacht werden, das gehäuft bei Patienten mit einem langfristigen Alkoholkonsum in der Anamnese und einer bereits vorgeschädigten Magenschleimhaut auftritt. Kommt es im Rahmen von Alkoholexzessen zu starkem Erbrechen und/oder Würgen, kann die damit verbundene Druckerhöhung im Magen zu Schleimhauteinrissen im Übergangsbereich des Magens zur Speiseröhre führen. Kommt es dabei auch zu Verletzungen oder Zerreißungen von Magengefäßen, können leichte bis starke Blutungen ausgelöst werden.
Medikamentöse Ursachen einer Magen-Darm-Blutung
Die Einnahme einiger Medikamente oder die Kombination bestimmter Arzneimittel über einen längeren Zeitraum gehen mit einem gesteigerten Risiko für Magen-Darm-Blutungen einher.
Blutungen im Magen-Darm-Trakt treten vermehrt im Zusammenhang mit sogenannten NSAR (Nicht-steroidalen-Antiphlogistika) auf. Sie besitzen neben einer schmerzhemmenden Wirkung auch eine antientzündliche Wirkung.
Typische Vertreter aus der Gruppe der NSAR sind Ibuprofen®, Diclofenac®und Naproxen®sowie Aspirin® (Acetylsalicylsäure).
Neben der regelmäßigen Einnahme spielt auch die Höhe der Dosierung eine wichtige Rolle beim Auftreten von Nebenwirkungen.
Entzündliche Schleimhautveränderungen und Geschwüre, Blutungen, Magen- und Darmwanddurchbrüche sowie Verschlüsse zählen zu den Komplikationen.
Allgemein gilt, dass die Einnahme das Risiko für Nebenwirkungen erhöht, die schwerwiegenden Komplikationen aber dennoch selten sind.
Im Fall von Diclofenac wurde bei rund 3 Patienten von insgesamt 1000 bei täglicher Einnahme von 150 mg eine solche Nebenwirkung beobachtet.
Auch die speziell zur Hemmung der Blutgerinnung verabreichten Antikoagulantien (medizinischer Begriff für Hemmstoffe der Blutgerinnung), zu denen z.B. Phenprocoumon (Handelsname: Marcumar), Coumadin (Handelsname: Warfarin) und die Heparine (z.B. Liquemin, Fragmin) zählen, können insbesondere bei Überdosierung eine gastrointestinale Blutung nach sich ziehen.
Magen-Darm-Blutung durch Ibuprofen
Ibuprofen gehört der Gruppe der nicht-steroidalen Antiphlogistika an und besitzt eine schmerzhemmende, antientzündliche und fiebersenkende Wirkung.
Darüber hinaus reduziert es auch die Schleimproduktion im Magen und erhöht damit das Risiko für Schleimhautschäden.
Das Risiko, innerhalb eines Jahres eine schwerwiegenden Komplikation wie eine Magen-Darm-Blutung zu erleiden, liegt einer Studie zufolge bei täglicher Einnahme von 2400mg Ibuprofen bei rund 1%.
Allgemein gilt, dass derartige Nebenwirkungen bei Patienten im höheren Lebensalter häufiger beobachtet werden.
Magen-Darm-Blutung durch Aspirin
Aspirin mit dem Wirkstoff Acetylsalicylsäure gehört ebenfalls zur Gruppe der nicht-steroidalen Antiphlogistika und senkt das Risiko für Erkrankungen des Herz-Kreislauf-Systems, wie zum Beispiel für Herzinfarkte.
Es verringert die Wahrscheinlichkeit für die Verklumpung von Blutplättchen in den Gefäßen.
Einer Studie zufolge besteht bei täglicher Einnahme von 1200mg ASS ein Risiko von weniger als ein Prozent, eine Magen-Darm-Blutung zu erleiden.
Bei langfristiger Einnahme von Aspirin sollte, insbesondere bei Kombination mit anderen antithrombotischen Medikamenten, immer auch ein Magenschutz (Protonenpumpeninhibitor) verschrieben werden.
Lesen Sie zu diesem Thema unter
Druckerhöhung im Magen als Ursache für eine Magen-Darm-Blutung
Eine weitere Ursache sind die mit einem Anteil von 10% an den Blutungen des oberen Magen-Darm-Traktes eher seltenen Mallory-Weiss-Läsionen, bei denen es durch Druckerhöhung im Magen, z.B. bei starkem Erbrechen, zum blutenden Einriss der unteren Speiseröhre kommt.
Ösophagusvarizen als Ursache für eine Magen-Darm-Blutung
20% der Blutungen entfallen auf die Varizen (Krampfadern) der Speiseröhre (Ösophagus), welche entstehen, wenn der Blutfluss durch die Leber infolge deren bindegewebigen Umbaus durch exzessiven Konsum von Alkohol gestört ist (medizinisch Leberzirrhose).
Statt den direkten Weg zur unteren Hohlvene zu nehmen, fließt das Blut über nun stärker beanspruchte Nebenwege, über die Venen des Ösöphagus (medizinisch: es bilden sich Kollateralkreisläufe aus) ab.
Die krankhaft erweiterten Venen werden als Varizen bezeichnet und können zu potentiell lebensgefährlichen Blutungen führen.
Altersbedingte Ursachen für eine Magen-Darm-Blutung
Die häufigsten Ursachen für eine im unteren GI-Trakt lokalisierten Blutung sind altersabhängig.
Erleiden jüngere Patienten bis 30 Jahre eine Blutung des Darms, so ist am wahrscheinlichsten eine als Meckel-Divertikel bezeichnete angeborene Fehlbildung dafür verantwortlich.
Dabei handelt es sich um eine ca. fünf Zentimeter große Ausstülpung des Dünndarms, die 60-90 Zentimeter vor der Dünn- und Dickdarm trennenden Klappe lokalisiert ist.
Die meist im oberen Dünndarm befindlichen Meckel-Divertikel verursachen oft keine Beschwerden; in der Hälfe der Fälle enthält das Divertikel allerdings (im Rahmen der Embryonalentwicklung) versprengte Magenschleimhaut oder anderes Gewebe, welches neben Blutungen auch zu anhaltenden Schmerzen, Völlegefühl, Verdauungsproblemen und Entzündungen bis hin zum potentiell lebensbedrohlichen Verschluss des Darms (medizinisch: mechanischer Ileus) führen kann.
Die Blutungen kommen durch die Produktion von aggressiver Salzsäure durch das Magenschleimhautareal zustande.
Die Säure verätzt dann umliegendes Gewebe und Gefäße und verursacht so blutige Erosionen (oberflächliche Gewebsdefekte) und Ulzera (tiefe, oft bis in die Muskulatur reichende Gewebsdefekte).
Bei Patienten bis 60 Jahre sind dagegen blutende Divertikel der Dickdarmschleimhaut die am weitesten verbreitete Ursache für eine gastrointestinale Blutung.
Der genaue Entstehungsmechanismus der Dickdarmdivertikel, die bei multiplem Auftreten die „Divertikel-Krankheit“ (medizinisch: Divertikulose) hervorrufen, ist unbekannt.
Vermutlich fördern eine faserarme Ernährung und Bewegungsmangel die Bildung der Divertikel.
Fehlbildungen der Gefäße (Angiodysplasien) sind die häufigste Blutungsquelle bei > 60-jährigen Patienten.
Siehe auch: Erkrankungen im Blut
Verlauf & Prognose
Todesgefahr bei Magen-Darm-Blutungen
Während chronische Magenblutungen häufig über längeren Zeitraum unbemerkt bleiben und lediglich als Zufallsbefund (Symptome einer Blutarmut, typisches Blutbild) auffallen, verlaufen akute Magenblutungen hingegen oft massiv und lebensbedrohlich, wobei es in 10-20% der Fälle zum Tod kommen kann.
Gefährlich werden Magenblutungen immer dann, wenn es im Rahmen von Magenschleimhautentzündungen und Magengeschwüren zu Verletzungen bzw. Eröffnungen von größeren Magengefäßen (z.B. der A. gastrica) kommt, da durch diese in relativ kurzer Zeit große Mengen Blut verloren gehen können (ein Verlust von 20% des normalen Blutvolumens ist lebensgefährlich).
Des Weiteren können angeborene Gefäßfehlbildungen im Magen bei Verletzung größere Blutungen verursachen. Das sogenannte "Dieulafoy-Ulcus" ist eine seltene, angeborene Erkrankung, bei der ein Magengeschwür eine sehr dicht unter der Schleimhaut gelegene, erweiterte Gefäßanomalie eröffnen und zu lebensbedrohlichen Blutungen führen kann. Hören Magenblutungen nicht von alleine auf oder kommt es zu großen Blutverlusten mit Schocksymptomen durch akuten Blutmangel im Kreislaufsystem, muss eine schnelle endoskopische oder chirurgische Blutstillung eingeleitet werden. Auch die Gabe von Blutkonserven kann bei hohem Blutverlust notwendig werden.
Weitere Informationen
- Therapie einer Magen-Darm-Blutung
und - Blut im Stuhl
- Darmblutung
- Magen-Darm-Infekt
- Magen-Darm-Entzündung
Alle Themen, die zum Bereich Innere Medizin veröffentlicht wurden, finden Sie unter: Innere Medizin A-Z


