Die Mandelentzündung, Tonsillitis, ist eine von Bakterien oder Viren ausgelöste Erkrankung der Gaumenmandeln, die sich meist durch Halsschmerzen und eitrige Beläge auf den Mandeln bemerkbar macht.
Inhaltsverzeichnis
- Stadien
- Abbildung einer Mandelentzündung
- Ursache
- Übertragungswege
- Ansteckungsgefahr
- Symptome
- Weitere Anzeichen einer Mandelentzündung
- Eitrige Mandelentzündung
- Dauer
- Therapie
- Antibiotikatherapie bei einer Mandelentzündung
- Hausmittel gegen eine Mandelentzündung
- Diagnose
- Differenzialdiagnosen
- Komplikationen bei einer Mandelentzündung
- Rauchen bei einer Mandelentzündung
- Mandelentzündung in der Schwangerschaft
- Weitere Informationen
Mandelentzündung
Synonyme
Tonsillitis; Angina tonsillaris
Definition
Die Mandelentzündung ist eine Entzündung der Gaumenmandeln (Tonsillen). Diese wird durch Viren oder Bakterien ausgelöst.
In den meisten Fällen handelt es sich um den Erreger „Streptokokkus vom Typ A“. Dieser wird vor allem in der Erkältungszeit mittels Tröpfcheninfektion übertragen.
Der Betroffene leidet unter Halsschmerzen, Fieber und allgemeinem Krankheitsgefühl. Die Gaumenmandeln sind geschwollen und gerötet.
Sind eitrige Beläge auf den Mandeln erkennbar, sollte ein Antibiotikum verschrieben werden. Die wichtigste Differenzialdiagnose ist das Pfeiffer'sche Drüsenfieber.
Als Komplikation kann eine chronische Mandelentzündung entstehen. In seltenen Fällen kommt es durch die eitrige Mandelentzündung zur Ausbildung eines rheumatischen Fiebers.

Stadien
- Angina catarrhalis: die Gaumenmandeln sind lediglich gerötet und geschwollen. Es finden sich noch keine Beläge darauf.
- Angina follicularis: es kommt zur sogenannten Stippchenbildung auf den Mandeln. Dies sind kleine weißliche Auflagerungen.
- Angina lacunaris: die Beläge vergrößern sich und verschmelzen zu flächigen Auflagerungen.
Diese Stadien können jedoch auch ineinander übergehen.
Abbildung einer Mandelentzündung
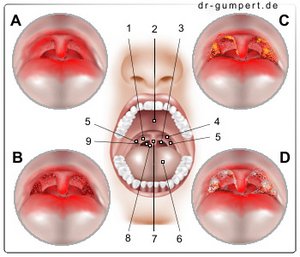
A - Mandelentzündung - Tonsilitis
B - Einfache katharrhalische Angina -
Angina catarrhalis
C - Rachenbefund bei Diphtherie
D - Geschwüre bei bakteriellen
Angina-Formen
- Gaumenmandelbucht -
Fossa tonsillaris - Harter Gaumen -
Palatum durum - Hinterer Gaumenbogen -
Arcus palatopharyngeus - Vorderer Gaumenbogen -
Arcus palatoglossus - Gaumenmandel -
Tonsilla palatina - Zungenrücken -
Dorsum linguae - Gaumenzäpfchen + weicher Gaumen
(Gaumensegel) -
Uvula palatina + Palatum molle - Schlundenge -
Isthmus faucium - Rachen (Hinterwand) -
Pharynx
Eine Übersicht aller Abbildungen von Dr-Gumpert finden Sie unter: medizinische Abbildungen
Ursache
Als Erreger der Mandelentzündung kommen einerseits Viren, andererseits Bakterien in Betracht. Kinder leiden häufiger unter viralen, Erwachsene neigen eher zu bakteriellen Mandelentzündungen.
Der häufigste Keim ist das Bakterium Streptokokkus vom Typ A. Dieses Bakterium ist rund und reiht sich am liebsten in Ketten auf, daher der Name „Streptos – gewunden, kettenförmig angeordnet“ und „Kokkos – Kern“. Allerdings kommen auch eine Reihe weiterer Bakterien in Betracht, z.B. Staphylokokken, Hämophilus influenzae oder Pneumokokken.
Kinder sind deutlich häufiger von der akuten Mandelentzündung betroffen als Erwachsene, da sich ihr Abwehrsystem noch in Entwicklung befindet. Kinder können durchaus mehrmals im Jahr an einer Mandelentzündung erkranken.
Übertragungswege
Schon in der normalen Mund-/Rachenflora finden sich diese krankmachenden Keime. Kommt es nun zu einer Abschwächung der Abwehrlage, z.B. durch Stress, Kälte, Virusbefall und Erkältungskrankheiten, so können sich diese Keime im Rachen vermehren und zur Ausbildung der Mandelentzündung führen.
Andererseits ist ein Erkrankter ansteckend weil sich in dessen Speichel massenhaft Bakterien befinden, die beim Sprechen und Husten in Form winziger Tröpfchen verteilt werden. Dies ist das Prinzip der Tröpfcheninfektion.
Ansteckend ist der Kranke ohne Behandlung für zu zwei bis drei Wochen, dies kann je nach Erreger stark schwanken. Mit einem wirksamen Antibiotikum ist man bei einer bakteriellen Mandelentzündung schon nach ein bis zwei Tagen nicht mehr ansteckend.
Ansteckungsgefahr

Typischerweise wird die Mandelentzündung durch das kugelförmige Bakterium Streptokokkus der Gruppe A ausgelöst. Übertragen werden diese Bakterien über eine sogenannte Tröpfcheninfektion. Das bedeutet, dass die Bakterien, die sich in Speichel- und Schleimsekret befinden, durch Husten oder Niesen an andere Personen übertragen werden können. Die Bakterien können sich außerdem zuerst auf der Haut absetzen und dann im Nachhinein, unter Umständen von den eigenen Händen, in den Kontakt mit Schleimhäuten gebracht werden, was eine Infektion zur Folge haben kann, wie es z.B. bei einer Begrüßung mittels Handschlag der Fall ist. Situationen, in denen viele Leute sich in begrenzten Räumen aufhalten, beispielsweise in Bussen oder Klassenräumen, sind bei dieser Art der Übertragung ein großes Risiko für eine Ansteckung und sollten bei bekannter Mandelentzündung strikt gemieden werden.
Aus dem gleichen Grund ist außerdem auf eine strenge Händehygiene zu achten. Je nach Erreger kann eine Mandelentzündung unterschiedlich lange ansteckend sein. Bei der Streptokokken-Typ A-Infektion gilt, dass nach 24 Stunden nach begonnener Antibiotika-Therapie, die größte Anzahl an Erregern abgetötet ist, und die betroffene Person für andere nicht mehr ansteckend. Eine gewisse Bakterienpopulation ist jedoch noch vorhanden, deshalb sollte das Antibiotikum, um Resistenzen der Bakterien und andere Komplikationen zu vermeiden, in jedem Fall zu Ende genommen werden. Ohne Antibiotikatherapie kann eine Ansteckung bis zu drei Wochen nach Infektionsbeginn möglich sein.
Die Inkubationszeit, also die Zeit, in der zwar keine typischen Symptome einer Mandelentzündung auftreten, eine Infektion mit dem Bakterium jedoch schon stattgefunden hat, beträgt bei einer Mandelentzündung etwa zwei bis vier Tage. In dieser Periode ist man trotz fehlender Symptome schon ansteckend, da die Bakterien sich schon im Speichel befinden.
Sollte ein Verdacht auf eine Mandelentzündung bestehen, gilt es, einen Arzt aufzusuchen und bei bestätigter Diagnose einer bakteriell verursachten Mandelentzündung eine Therapie mit Antibiotika zu beginnen, da somit die Bakterien vernichtet und die Zeit der Ansteckungsgefahr minimiert werden kann. Deshalb gilt, dass nach etwa 24 Stunden nach Beginn der Therapie mit einem Antibiotikum der Patient mit einer Mandelentzündung in der Regel nicht mehr ansteckend ist.
Eine Sonderform stellt die chronische Mandelentzündung dar, bei der gleichermaßen von einer Gefahr der Ansteckung auszugehen ist. Hierbei ist jedoch das Ansprechen auf eine antibakterielle Therapie nicht garantiert, weshalb auch während der Therapie eine Ansteckung erfolgen kann.
Wichtig ist es zu beachten, dass in dem Fall einer vorliegenden viralen Mandelentzündung eine Behandlung mit Antibiotika keinen Sinn macht und die Periode, in der eine erkrankte Person ansteckend ist, länger andauert.
Um eine Ansteckung anderer zu vermeiden, ist es als erkrankte Person essentiell, einige Hinweise zu befolgen. Da eine Ansteckung durch Tröpfchen erfolgt, sollte immer ein Taschentuch oder der Ellenbogen beim Niesen oder Husten vor den Mund gehalten werden. So oft es geht, sollten außerdem die Hände desinfiziert werden, damit eine Kontamination von viel benutzten Flächen (Türgriffen, Geländer) möglichst ausbleibt. Räume, in denen sich große Menschenansammlungen auf dichtem Raum aufhalten (Bus, Schule, Büro), sollten außerdem vermieden werden.
Lesen Sie mehr zum Thema: Wie ansteckend ist eine Mandelentzündung?
Symptome
Im Rahmen der Mandelentzündung treten vor allem Halsschmerzen auf. Diese können mäßig bis stark ausgeprägt sein. Die Halsschmerzen sind typischerweise beidseits, können jedoch auch einseitig stärker ausgeprägt sein.
Durch die Schwellung der Gaumenmandeln kommt es gehäuft zu einer kloßigen Sprache. Der Betroffene empfindet unter Umständen das Sprechen als anstrengend.
Die Entzündung im Rachenbereich führt zu Schmerzen und damit zu Schluckbeschwerden, da die Nahrung ja genau die entzündeten Bereiche passieren muss. Je fester und trockener die Nahrung ist, desto stärker sind die Schluckbeschwerden ausgeprägt.
Es kommt zu vermehrtem Speichelfluss, und dieser wird durch die Schluckbeschwerden schlechter herunter geschluckt.
Zudem schwellen die Halslymphknoten an, vor allem die im Kieferwinkel. Dies kann eine neu auftretende schmerzende Schwellung im Halsbereich verursachen, die der Betroffene selbst und der Arzt tasten können.
Lesen Sie mehr zum Thema: Schwellung am seitlichen Hals
Zwischen Rachenraum und Mittelohr besteht eine Verbindung, die sogenannte Tuba auditiva oder Eustachische Röhre, die dem Druckausgleich des Mittelohrs dient. Im Rahmen der Mandelentzündung schwillt die Röhre jedoch zu, sodass es zu Druck auf den Ohren mit Hörminderung und einem unangenehmen Stechen im Ohr beim Schlucken kommen kann. (siehe auch: Schmerzen beim Schlucken)
Begleitend tritt oft Fieber auf. Das Fieber ist meist bei Kindern höher als bei Erwachsenen.
Als allgemeine Krankheitszeichen treten Abgeschlagenheit, Glieder- und Kopfschmerzen und ein zum Teil ausgeprägtes Krankheitsgefühl auf.
Lesen Sie mehr zum Thema: Fieber,Schwindel und Kopfschmerzen
Die Beschwerden halten typischerweise drei bis sieben Tage an, je nach Erreger und Abwehrlage des Betroffenen.
Lesen Sie mehr zum Thema: Symptome einer Mandelentzündung
Weitere Anzeichen einer Mandelentzündung
Zu den typischen Anzeichen einer Mandelentzündung zählen in erster Linie die lokalen Halssymptome: häufig sind stark gerötete und geschwollene Mandeln im Mundraum sichtbar, die zu Schluckbeschwerden (durch die Schmerzhaftigkeit) und sogar in einigen Fällen zu Atembeschwerden führen können (durch die Verengung des Übergangs vom Mund- zum Rachenraum).
Zudem führen die geschwollenen Mandeln meist zu einer klosigen Sprache als weiteres Anzeichen.
Auffallen können auch Eiterungen an den Mandeln, meist in Form von Stippchen oder sogar größer flächigen Belägen, sowie vereinzelte Schleimhautdefekte.
Begleitet werden können die optisch veränderten Mandeln auch von geschwollenen, druckschmerzhaften, verschieblichen Lymphknoten im Hals und Unterkieferbereich sowie von einem Mundgeruch, der durch die meist bakterielle Besiedelung der Mandeln entsteht.
Weitere, möglicherweise parallel auftretende Allgemeinsymptome können Fieber, Kopf- und Gliederschmerzen, Abgeschlagenheit und Müdigkeit sein.
Lesen Sie mehr zum Thema: Anzeichen einer Mandelentzündung
Eitrige Mandelentzündung
Zu einer Eiteransammlung auf den Mandeln im Rahmen einer Mandelentzündung kommt es immer dann, wenn Bakterien im Spiel sind. Eiter stellt dabei eine Ansammlung von untergegangenem Gewebe und Abwehrzellen (Leukozyten) dar, die in das entzündete, von Bakterien infizierte Gebiet eingewandert sind und ist somit ein Zeichen einer ablaufenden Bakterien-Abwehrreaktion.
Im Rahmen einer einfachen Mandelentzündung im Anfangsstadium (Angina catarrhalis) sind die Mandeln lediglich geschwollen und gerötet, bei einer Angina follikularis lässt sich ein stippchenförmiger gelblich-weißer Eiter in den Furchen der Mandeln zu verzeichnen. Liegt eine sogenannte Angina lacunaris vor, können sogar größere Eiterflecken auffallen.
Sind die Beläge jedoch so groß, dass sie die kompletten Mandeln überziehen oder sogar über die Mandeln hinausgehen und farblich von der klassischen Eiterfärbung abweichen, sollten verschiedene Differenzialdiagnosen in Betracht gezogen werden, die eine unverzügliche, meist spezielle Therapieeinleitung bedingen (z. B. Diphtherie, Angina-Plaut-Vincenti, Angina agranulocytotica, Pfeiffer’sches Drüsenfieber/Mononucleose)
Dauer
Die Dauer der akuten Mandelentzündung ist unterschiedlich. Anfänglich steht die Inkubationszeit, die Zeit von der Ansteckung bis zur Entzündung, welche ca. 2-4 Tage beträgt. Anschließend machen sich Symptome bemerkbar und die Diagnose akute Mandelentzündung wird gestellt.
Die Dauer der Erkrankung beträgt insgesamt ungefähr ein bis zwei Wochen, abhängig von der Art und Fitness des Patienten. Diese Angabe gilt für eine unter Antibiotikabehandlung stehende Mandelentzündung. Die Dauer der Erkrankung wird oft als kürzer empfunden. Das liegt daran, dass die Symptome mitunter schon nach wenigen Tage abklingen, was allerdings nicht bedeutet, man wäre gesund. Daher ist es wichtig die verschriebene Dauer der Medikamenteneinnahme einzuhalten. Werden die Antibiotika frühzeitig abgesetzt, vermehren sich die verbliebenen Erreger und die akute Mandelentzündung bricht erneut aus. Es gibt auch die Möglichkeit der Chronifizierung. Ab einer Dauer von 3 Monaten oder mehrmals in kurzer Zeit auftretenden Beschwerden wird die Mandelentzündung als chronisch eingestuft. Hier ist eine Beratung über eine Entfernung der Mandeln (Tonsillektomie) ratsam.
Lesen Sie mehr zum Thema: Dauer einer akuten Mandelentzündung
Therapie

Die konservative Allgemeinbehandlung der Symptome ist unabhängig von der Ursache (bakterielle oder virale Infektion) und von dem Verlauf und beinhaltet in der Regel die gleichen Therapiemöglichkeiten.
So kann zu Beginn jeder Mandelentzündung zunächst versucht werden, die Symptome selbstständig zu lindern. Sollten die Halsschmerzen allerdings sehr stark werden, übermäßig lange anhalten oder weitere Symptome (wie Eiterbildung an den Mandeln) hinzukommen, sollte spätestens ein Arzt aufgesucht werden (es reicht zunächst die Konsultation des Hausarztes, es muss nicht gleich ein HNO-Arzt aufgesucht werden).
Was zunächst also hilft, sind Rachenspülungen und Lösungen zum Gurgeln, die schmerzstillende und/oder desinfizierende Inhaltsstoffe besitzen und somit den Halsschmerz bekämpfen und die Bakterienabwehr unterstützen können. Ebenso können auch die Mandeln lokal mit einem Antiseptikum bepinselt werden (Pyktaninlösung). Zudem helfen kalte Halswickeln, um die Halsschmerzen zu lindern.
Gegen eventuell begleitendes Fieber kann ein fiebersenkendes Schmerzmittel wie z. B. Ibuprofen oder Paracetamol eingenommen werden, welches gleichzeitig auch die Halsschmerzen bekämpft. Im Bezug auf die Ernährung sollte im akuten Stadium der Mandelentzündung auf weichere und kühlere Nahrung zurückgegriffen werden sowie auf stark gewürzte oder säurehaltige Nahrungsmittel verzichtet werden, um den Mund-Rachen-Raum nicht zusätzlich zu reizen. Eine reichliche Flüssigkeitsaufnahme, vor allem in Form von schmerzlindernden Tees (Salbei, Kamille), kann den Flüssigkeitshaushalt bei bestehenden Fieber aufrechterhalten und zusätzlich gegen die Halsschmerzen helfen.
Ob eine Antibiotikatherapie notwendig ist, hängt hingegen jedoch maßgeblich von dem Erreger der Mandelentzündung ab. Da es sich in den allermeisten Fällen um Bakterien handelt und seltener Viren der Auslöser sind, verschreibt der behandelnde Arzt in der Regel ein Antibiotikum.
Hierbei handelt es sich bei einer akuten, komplikationslosen Mandelentzündung um eine 7-10-tägige Einnahme eines Penicillins (bei Unverträglichkeit oder Wirkungslosigkeit ist auch die Gabe eines 1. oder 2. Generations-Cephalosporins oder Makrolids möglich). Bei immer wiederkehrenden Beschwerden bzw. einer chronischen Mandelentzündung wird zunächst auch eine erweiterte Antibiotikatherapie versucht (Amoxicillin & Clavulansäure), in einigen Fällen kann auch auf die operative Mandelentfernung (Tonsillektomie) als letzte Therapiemöglichkeit zurückgegriffen werden.
Ist die Mandelentzündung viral bedingt, so gibt es keine ursächliche Behandlungsmöglichkeit. Es muss auf eine ausreichende Flüssigkeitszufuhr in Form von Wasser oder Tee geachtet werden.
Wichtig ist eine ausreichende körperliche Schonung um die Mandelentzündung nicht zu verschleppen und damit unnötig das Risiko eines rheumatischen Fiebers zu erhöhen!
Bei ausgeprägten Schluckbeschwerden sollte man auf harte feste Speisen zunächst verzichten und auf Brei sowie Suppen umsteigen.
Stark säurehaltige Säfte und Speisen können die Mandeln zusätzlich reizen und sollten vorübergehend vermieden werden. Auch Mund-/Rachenspülungen mit Salbei- oder Kamillentee wirken beruhigend und desinfizierend.
Gegen das Fieber können fiebersenkende Medikamente wie Paracetamol eingesetzt werden. Auch Haushaltsmittel wie Wadenwickel können sehr hilfreich sein.
Ibuprofen ist schmerzlindernd und wirkt gleichzeitig entzündungshemmend.
Bei starken oder anhaltenden Schmerzen, eitrigen Belägen, hohem Fieber oder sogar Atembeschwerden muss unbedingt ein Arzt aufgesucht werden.
Im Falle einer bakteriellen Ursache – erkennbar an den eitrigen Belägen – werden Antibiotika verschrieben. Am bekanntesten ist das Penicillin. Alternativ kommen auch Cephalosporine oder bei Allergie gegen diese beiden, Makrolide in Betracht.
Wichtig ist es, das Antibiotikum immer bis zum Ende der Verschreibung durch zu nehmen – auch wenn die Beschwerden schon viel schneller nachlassen – da sich Bakterien noch in den Tiefen der Mandeln halten und schnell wieder zu einer akuten Entzündung führen können.
Bei einer einmaligen akuten Mandelentzündung kommt eine Operation nicht in Betracht. Leidet ein Patient allerdings an einer chronischen eitrigen Mandelentzündung, die mehr als drei Mal pro Jahr auftritt, so wird eine Tonsillektomie durchgeführt. Dies ist die operative Entfernung der Gaumenmandeln durch den Hals-Nasen-Ohrenarzt.
Lesen Sie auch unsere passenden Themen:
Antibiotikatherapie bei einer Mandelentzündung
Sollte die Mandelentzündung bakterieller Ursache sein, ist anzunehmen, dass der Erreger zu der Gruppe A Streptokokken gehört. Streptokokken sind kugelförmige Bakterien, die vor allem im Nasen-/Rachenbereich auftreten und dort unter anderem eine Mandelentzündung hervorrufen können. Bei Verdacht auf Vorliegen einer Mandelentzündung sollte ein Arzt aufgesucht werden, der die Erkrankung bestätigen und eine Therapie einleiten kann. Der behandelnde Arzt wird versuchen, den genauen Grund für das Auftreten der Mandelentzündung herauszufinden. Wichtig hierbei ist vor allem, ob ein bakterieller oder viraler Erreger hinter der individuellen Erkrankung steckt. Sollte ein viraler Hintergrund ausgeschlossen worden sein, wird eine antibakterielle Therapie mit Antibiotika eingeleitet. Das gängige Antibiotikum bei einer vorliegenden Mandelentzündung ist Penicillin V. Es ist oral einzunehmen und wird meist für die Dauer von 10 bis 14 Tagen verordnet. Der Grund für die Wahl dieses Antibiotikums liegt darin, dass die Streptokokken, welche in den meisten Fällen einer bakteriellen Meningitis die Ursache für die Erkrankung darstellen, nahezu immer sensibel sind für dieses Medikament sind, sich damit also auslöschen lassen. Penicillin V ist in aller Regel gut verträglich, es können jedoch teilweise Allergien gegen das Medikament bestehen. Innerhalb der deutschen Bevölkerung leiden etwa 3% an einer solchen Allergie, welche durch das plötzliche Auftreten von roten Bläschen auf der Haut auffällt.
Sollte eine Penicillin-Allergie vorliegen, können alternative Antibiotika verschrieben werden, wie Clarithromycin, welches zu der Gruppe der Makrolid-Antibiotika gehört.
Wichtig ist es, die vom Arzt verordnete Dauer der Therapie strikt einzuhalten. Obwohl schon nach 24 Stunden die Ansteckungsgefahr stark verringert ist und die Symptome der Mandelentzündung besser werden, sollte die Therapie mit Antibiotika stets zu Ende geführt werden. So kann verhindert werden, dass eine erneute Mandelentzündung innerhalb weniger Tage oder Wochen ausbricht und eine erneute Therapie nötig ist.
Bei nicht ausreichender antibakterieller Therapie kann es außerdem zu schweren Komplikationen kommen, wenn die Mandelentzündung durch das Bakterium Streptokokkus hervorgerufen wurde. Ohne ausreichende Vernichtung dieses Bakteriums kann es zu dem Erkrankungsbild des rheumatischen Fiebers sowie einer bakteriellen Endokarditis kommen. Da bleibende Schäden, wie geschädigte Herzklappen, zurückbleiben können, ist die Therapie mit Antibiotika bei einer Mandelentzündung essentiell.
Eine Sonderform der bakteriellen Therapie bei Mandelentzündungen ist die chronische Mandelentzündung. Auch bei dieser Form der Mandelentzündung liegen Bakterien als Ursache vor, die mit Antibiotika behandelt werden können. Jedoch ist die Eliminierung der Bakterien mit Antibiotika deutlich weniger erfolgreich als bei einer akuten Mandelentzündung. Die verursachenden Bakterien sind in diesem Fall meist Haemophilus influenzae oder Staphylococcus aureus. Sollte eine Therapie mit Antibiotika nicht erfolgreich sein, kann eine Entfernung der Mandeln Abhilfe schaffen.
Lesen Sie mehr zum Thema: Mandelentzündung und Antibiotika
Hausmittel gegen eine Mandelentzündung
Die meisten Hausmittel zur Behandlung einer Mandelentzündung sollen die einhergehenden Beschwerden lindern. So können bewährte Hausmittel, je nach Schweregrad der Infektion, die Erkrankung deutlich angenehmer gestalten. Es gilt jedoch unbedingt zu beachten, dass bei einer Infektion, die durch Streptokokken hervorgerufen wurde, ein Arzt aufgesucht und Antibiotika eingenommen werden sollten. Eine Streptokokken-Infektion könnte ohne den Einsatz von Antibiotika schwere Komplikationen wie rheumatisches Fieber oder eine Glomerulonephritis hervorrufen, die mit einer Antibiotikatherapie verhindert werden können. Auch bei anderen Erregern sollte, falls die Beschwerden in den ersten beiden Tagen nach Symptombeginn sich nicht bessern, ein Arzt aufgesucht werden.
Ganz allgemein sollte der Körper geschont werden und soweit möglich Bettruhe eingehalten werden. Symptome wie Schluckbeschwerden können durch Lutschtabletten, welche den Speichelfluss anregen, gelindert werden. Oft werden sogenannte Halswickel benutzt, um die häufig mit einer Mandelentzündung einhergehenden Halsschmerzen zu lindern. Diese fördern die Durchblutung und helfen so der Ausheilung der Entzündung. Dem selben Zweck dienen Schals und Tücher, die um den Hals getragen werden können.
Gegen die Schmerzen, aber auch gegen die Entzündung können Gurgellösungen aus bestimmten Tees helfen. Salbeitee soll desinfizierend und Kamillentee eine entzündungshemmende Wirkung haben.Gegen Fieber können, vor allem bei Kindern, Wadenwickel große Wirkung zeigen. Diese kalten Tücher helfen auf natürliche Weise die Körpertemperatur zu senken. Weitere mehr oder weniger wirksame Hausmittel zur Bekämpfung einer Mandelentzündung sind Salzwasserlösungen zum Gurgeln, Honig und Zwiebelextrakt.
Lesen Sie mehr zum Thema: Hausmittel bei einer Mandelentzündung
Diagnose
Am wichtigsten zur Diagnosestellung sind die klinischen Beschwerden des Patienten. Der Arzt wird diese zunächst in einer Anamnese erfragen.
Danach schließt sich die körperliche Untersuchung an. Der Hausarzt wird die Halslymphknoten abtasten, Fieber messen, mit einem Ohrenspiegel in die Ohren leuchten und den Rachenraum anschauen. Dies tut er mithilfe eines Holzspatels, eventuell auch mit einer Lampe und einem Spiegel. Er kann bei der Untersuchung Fieber feststellen und vergrößerte überwärmte Halslymphknoten erkennen. Außerdem wird er eine weißlich belegte Zunge erkennen und ausmachen können, ob die Gaumenmandeln vergrößert, gerötet oder eitrig belegt sind.
Bei dem Verdacht auf seltene Erreger oder bei einer trotz Antibiotikatherapie nicht heilenden Mandelentzündung wird ein Abstrich mit einem Wat tetupfer von den Mandeln entnommen und untersucht, sodass eine ganz gezielte Antibiotikatherapie eingeleitet werden kann. Dies ist allerdings nur in den seltensten Fällen erforderlich.
Eine Blutuntersuchung auf Antikörper ist bei einer einfachen Mandelentzündung nicht erforderlich, wird allerdings wichtig beim Verdacht auf ein rheumatisches Fieber.
Differenzialdiagnosen
- Pfeiffer'sches Drüsenfieber (infektiöse Mononukleose): Das Pfeiffer'sche Drüsenfieber ist die häufigste alternative Diagnose zur Mandelentzündung. Es handelt sich um einen Befall mit EBV (Epstein-Barr-Viren) von dem vor allem Jugendlich betroffen sind. Da das Virus zum Beispiel beim Küssen übertragen wird, bezeichnet man das Pfeiffer'sche Drüsenfieber auch als „kissing disease“. Es äußert sich ganz ähnlich wie eine bakterielle Mandelentzündung mit Halsschmerzen, Lymphknotenschwellung, Schluckbeschwerden. Allerdings können hier auch Milz und Leber anschwellen und sich die Anzahl an weißen Blutkörperchen verändern. Der Verlauf der Erkrankung ist sehr variabel. Einige stecken sich an und merken gar nichts von der Erkrankung – andere kämpfen wochenlang mit Müdigkeit, Halsschmerzen oder Bauchschmerzen bei Leber- oder Milzvergrößerung (siehe auch: geschwollene Leber). Im schlimmsten Fall kann es sogar zum Milzriss kommen, was eine operative Milzentfernung nach sich zieht. Daher darf bei Verdacht auf Pfeiffer'sches Drüsenfieber der Bauch nur äußerst vorsichtig und nur durch erfahrene Ärzte abgetastet werden! Als Therapie werden Antipyretika (fiebersenkende Medikamente), erhöhte Flüssigkeitszufuhr und Bettruhe empfohlen. Der Einsatz eines Antibiotikums ist sinnlos, da der Erreger ein Virus ist und diese grundsätzlich nicht auf Antibiotika ansprechen. Es kann jedoch im weiteren Verlauf zu einer bakteriellen Übersiedlung auf die angegriffenen Mandeln kommen. In dem Fall wird ein Antibiotikum verschrieben (denn dieses wirkt ja auf Bakterien). Wichtig ist, dass beim Pfeiffer'schen Drüsenfieber kein Ampicillin verabreicht werden darf, da es sonst zu am ganzen Körper zu einem ausgeprägten roten Ausschlag kommen kann!
Lesen Sie mehr zum Thema: Pfeiffer'sches Drüsenfieber
- Angina Plaut-Vincent: Es kommt zu einer Infektion mit zwei verschiedenen Bakterien: sogenannten Spirillen und fusiformen Bakterien. Dies passiert fast ausschließlich bei schlechter Mundhygiene. Es treten starker Mundgeruch und ein kraterförmiges Geschwür an einer Gaumenmandel auf. Dieses ist von Pseudomembranen bedeckt. Das sind dünne Häutchen, die beim Abstreifen bluten. Meist genügen als Therapie die gründliche Desinfektion und eine Verbesserung der Mundhygiene.
Komplikationen bei einer Mandelentzündung
- Chronische Tonsillitis: siehe Thema chronische Mandelentzündung. Bei verschleppten akuten Mandelentzündungen, z.B.durch vorzeitiges Abbrechen einer Antibiotikatherapie, kann es zur chronischen Mandelentzündung kommen. Diese ist definiert als eine mindestens drei Monate anhaltende eitrige Mandelentzündung.
Lesen Sie mehr zum Thema: Chronische Mandelentzündung
- Peritonsillarabszess: Es kommt zur Entzündung des Bindegewebes um eine Gaumenmandel herum. Es bildet sich ein eitergefüllter Abszess mit Kapsel. Der Patient verspürt einseitig starke Schmerzen, Schluckbeschwerden und hat erneut steigendes Fieber. Eine behinderte Kieferöffnung und Atmungsbehinderung können auftreten. Schaut man in den Rachen, sieht man eine einseitige Vorwölbung des Gaumens mit starker Rötung, das Zäpfchen wird zur Gegenseite gedrängt.Als Therapie muss eine operative Abszessspaltung erfolgen und unbedingt begleitend ein Antibiotikum gegeben werden. Ansonsten kann sich der Abszess bis in den Brustkorb ausbreiten oder eine Thrombose der Halsvene verursachen! (siehe auch: Mandelabszess)
- Rheumatisches Fieber: Ein bis drei Wochen nach einer Mandelentzündung durch Typ A-Streptokokken kann es zur Ausbildung des rheumatischen Fiebers kommen. Dieses ist heutzutage in den Industrienationen selten geworden, stellt in Drittweltländern allerdings noch eine große Bedrohung dar. Es bilden sich Antikörper gegen Bestandteile des Bakteriums, die sich anschließend gegen körpereigene Organe richten. Es kann hierbei zu einer Entzündung des Herzmuskels, Fieber, Gelenkentzündungen mit Schmerzen vor allem der großen Gelenke, sowie zu einer Nierenentzündung kommen. Darüber hinaus können Kinder sogar eine vorübergehende Bewegungsstörung bekommen. Vor allem die Herz- und Nierenentzündung ist sehr gefährlich und kann zu Vernarbungen an Herzklappen und dem Verlust der Nierenfunktion führen. Der Nachweis dieses seltenen Krankheitsbildes erfolgt durch die Symptome, einen Rachenabstrich auf Typ A Streptokokken und den Antistreptolysintiter, also den Antikörperwert, im Blut.
Lesen Sie mehr zum Thema: Rheumatisches Fieber
- Sepsis nach Mandelentzündung: Ausgehenden von einer Mandelentzündung können Bakterien in die Blutbahn einbrechen. Der Patient bekommt sehr hohes Fieber und Schüttelfrost. Die Sepsis, also die Blutvergiftung, ist ein lebensbedrohliches Krankheitsbild und betrifft vor allem Patienten mit abgeschwächter Immunabwehr. Die Therapie besteht in einer sofortigen operativen Entfernung der Gaumenmandeln und Gabe hoher Dosen hochwirksamer Antibiotika über die Vene.
Lesen Sie mehr zum Thema: Sepsis
Rauchen bei einer Mandelentzündung
Der Rauch einer Zigarette enthält eine große Menge an Stoffen, die den meisten Geweben des Körpers schaden. Besonders deutlich ist dieser Effekt jedoch dort, wo die größte Dosis des Rauchs auftritt. Da die Mandeln im Rachenraum liegen, sind sie dem Rauch sehr stark ausgesetzt. Wenn eine Mandelentzündung vorliegt, sollte deshalb, um nicht die Entzündung noch erheblich zu verstärken, auf das Rauchen von Zigaretten oder Ähnlichem verzichtet werden, damit durch den Zigarettenrauch die natürlichen Heilungsprozesse des Immunsystems nicht behindert werden, da zusätzlich zu der bakteriellen Infektion die Fremdstoffe, welche im Zigarettenrauch vorhanden sind, vom Immunsystem angegriffen werden. Zu beachten ist außerdem, dass das Rauchen während einer Mandelentzündung die ohnehin meist bestehenden Schluckbeschwerden noch verschlimmern kann.
Schon vor Ausbrechen der Infektion schwächt der Rauch und die darin enthaltenen Stoffe, das Immunsystem, sodass bei einer Infektion mit wenigen Erregern bei Rauchern eine Mandelentzündung eventuell schon ausbricht, wogegen das Immunsystem nicht rauchender Personen die Infektion möglicherweise hätte abwehren können.
Auch der Konsum von Kautabak stellt keine Alternative dar, da auch die darin enthaltenen Substanzen die Schleimhaut in dem betroffenen Bereich erreichen und die Abheilung der Infektion deutlich verlangsamen lassen.
Da der absolute Verzicht auf Nikotin für viele oftmals nicht möglich ist, könnte in Erwägung gezogen werden, als Ersatz bei vorliegender Infektion, Nikotinpflastern aufzutragen, welche den Nikotinspiegel erhöhen, jedoch den Körper durch den schädlichen Zigarettenrauch in der Bekämpfung der Mandelentzündung nicht stören.
Die Symptome der Mandelentzündung, insbesondere die Halsschmerzen, werden durch den Tabakrauch außerdem deutlich verstärkt. Auch der Hustenreiz wird durch den Konsum von Zigaretten verstärkt, wodurch andere Probleme wie Schlafstörungen hervorgerufen werden können.
Ein Tipp für nicht rauchende Personen, die an einer Mandelentzündung erkrankt sind, ist, sich von Orten fernzuhalten, wo sie dem Zigarettenrauch anderer ausgesetzt wären. Raucherkneipen oder andere Orte mit besonders starkem Anteil von Zigarettenrauch in der Luft können den Heilungsprozess von Nichtrauchern gleichermaßen verlangsamen. Dies sollten vor allem Eltern von Kindern mit vorliegender Mandelentzündung beachten, da eine Mandelentzündung bei Kindern möglichst schnell abheilen sollte, um eine unerwünschte Verschlimmerung der Erkrankung und ein möglicherweise damit einhergehender Krankenhausaufenthalt vermieden werden kann.
Lesen Sie mehr zum Thema: Rauchen bei einer Mandelentzündung
Mandelentzündung in der Schwangerschaft
Eine Schwangerschaft bedeutet für den Körper und für das Immunsystem eine größere Belastung. Da eine Mandelentzündungen häufig von Bakterien ausgelöst wird, die sich vor allem dann gut vermehren, wenn das körpereigene Abwehrsystem ohnehin belastet ist, ist eine Mandelentzündung während der Schwangerschaft nicht sonderlich selten. Eine Gefahr besteht in aller Regel weder für das Kind, noch für die Mutter. Die Therapie gestaltet sich jedoch etwas komplizierter als bei nicht schwangeren Betroffenen.
Die meisten Mandelentzündungen sind mit konsequenter Eigentherapie gut in den Griff zu bekommen. Medikamentös sollte jede Einnahme mit dem behandelnden Arzt abgesprochen werden, um eine Gefahr für die Entwicklung des Kindes ausschließen zu können.
In einigen Fällen ist eine medikamentöse Therapie sinnvoll, da Infektionen, die durch den bakteriellen Erreger Streptokokkus ausgelöst werden, unbehandelt zu Komplikationen führen können, welche unter Umständen auch für das Kind eine Gefahr darstellen. Solche Infektionen können mit Antibiotika behandelt werden, die weder für die Mutter, noch für das Kind eine Gefahr darstellen. In jedem Fall ist es notwendig, den behandelnden Arzt aufzusuchen, und eine geeignete, individuelle Therapie für die Mandelentzündung herauszufinden.
Weitere Informationen
Weitere Informationen zum Thema Mandelentzündung finden Sie unter:

